В оксидазный тест это тест, используемый в микробиология чтобы определить, есть ли бактерия производит определенные цитохром с оксидазы. [1] В нем используются диски, пропитанные реагент Такие как N, N, N ′, N ′-тетраметил-п-фенилендиамин (TMPD) или N, N-диметил-п-фенилендиамин (DMPD), который также является редокс индикатор. Реагент темно-синий до бордовый цвет при окислении и бесцветный при восстановлении. Оксидаза-положительные бактерии обладают цитохромоксидазой или индофенолоксидазой (железосодержащим гемопротеином). [2] Оба они катализируют перенос электронов от донорных соединений (НАДН) к акцепторам электронов (обычно к кислороду). Тестовый реагент, дигидрохлорид TMPD, действует как искусственный донор электронов для фермента оксидазы. Окисленный реагент образует окрашенное соединение индофеноловый синий. Система цитохрома обычно присутствует только в аэробных организмах, которые способны использовать кислород в качестве конечного акцептора электронов. Конечным продуктом этого метаболизма является вода или перекись водорода (расщепляется на каталаза). [3]
Содержание
Классификация
Штаммы могут быть либо оксидазо-положительными (OX +), либо оксидазо-отрицательными (OX-).
OX + обычно означает, что бактерия содержит цитохром с оксидазу (также известную как. Комплекс IV) и поэтому может использовать кислород для производства энергии путем преобразования O2 к H2О2 или H2O с цепь переноса электронов.
Многие грамотрицательные палочки с изогнутой спиралью также являются оксидазоположительными, в том числе Helicobacter pylori, Холерный вибрион, и Campylobacter jejuni.
OX- обычно означает, что бактерия не содержит цитохром с оксидазу и, следовательно, не может использовать кислород для производства энергии с цепь переноса электронов или использует другой цитохром для переноса электронов на кислород.
Процедуры
В качестве альтернативы живые бактерии, культивируемые на триптиказо-соевый агар тарелки могут быть приготовлены с использованием стерильная техника с посевом в одну линию. Засеянные чашки инкубируют при 37 ° C в течение 24–48 часов для образования колоний. Следует использовать свежие бактериальные препараты. После того, как колонии вырастут на среде, на поверхность каждого тестируемого организма добавляют 2-3 капли реагента DMPD.
Рекомендации
Американское общество микробиологии, протокол теста на оксидазу. 2013. ASM MicrobeLibrary, 1–9.
Ченг В. Дж., Лин С. В., Ву Т. Г., Су С. С., Се М. С. 2013. Калибровка тест-полосок на основе глюкозооксидазы для измерения капиллярной крови с образцами венозной крови, насыщенной кислородом. Clinica Chimica Acta. 415, 152–157.
Corchia L, Hubault R, Quinquenel B, N’Guyen. 2015. Быстро развивающийся конъюнктивит, вызванный Pasteurella Multocida, возникающий после прямой инокуляции капельками животных на хозяина с ослабленным иммунитетом. BMC Ophthalmology 15.1, 21.
Флок С., Аларкон-Гутьеррес Э., Крике С. 2007. Анализ ABTS активности фенолоксидазы в почве. Журнал микробиологических методов. 71, 319–324.
Габи В. Л., Хэдли С. 1957. Практический лабораторный тест для идентификации синегнойной палочки. Журнал бактериологии. 74, 356–358.
Гилани М., Мунир Т., Латиф М., Гилани М., Рехман С., Ансари М., Хафиз А., Наджиб С., Саад Н. 2015. Эффективность дорипенема in vitro против Pseudomonas Aeruginosa и Acinetobacter Baumannii с помощью E-теста. Журнал Колледжа врачей и хирургов Пакистан 25, 726-729.
Иванова Н.В., Землак Т.С., Ханнер Р.Х., Хеберт П.Д. Н. 2007. Универсальные коктейли праймеров для штрих-кодирования ДНК рыб. Заметки о молекулярной экологии. 7, 544–54.
Принц С. 2009. Практическое руководство по медицинской микробиологии (Jaypee Brothers Medical Publishers (P) Ltd.) 112–112.
Стил К. Дж. 1961. Оксидазная реакция как таксономический инструмент. Журнал общей микробиологии. 25, 297–306.
Zanderigo F et al. 2018. [11C] Связывание гармина с моноаминоксидазой A головного мозга: свойства повторного тестирования и неинвазивная количественная оценка. Молекулярная визуализация и биология. 20, 667–681.
Типы биохимических тестов, для чего они нужны и какое значение
биохимические тесты в микробиологии они представляют собой набор химических тестов, которые проводятся на микроорганизмах, присутствующих в образце, для их идентификации; Эти микроорганизмы обычно являются бактериями. Существует большое количество биохимических тестов, доступных для микробиолога.
Тем не менее, выбор этих тестов основан на предварительных результатах, таких как картина окраски по Граму и признаки роста, которые позволяют бактериям относиться к определенной категории. Биохимические тесты основаны главным образом на метаболических свойствах каждого типа бактерий..
Не все бактерии имеют одинаковые свойства, поэтому исследуют, имеют ли они какой-либо конкретный фермент, добавляя субстрат и ожидая реакции. Обычно это определение определяется изменением цвета или pH в культуральной среде..
Для надежной идентификации бактерии до уровня вида часто требуется менее 15 биохимических тестов. Выполнение большего количества биохимических тестов может повысить уверенность в идентификации.
Большинство из этих биохимических тестов проводятся в сыворотке или плазме крови. Тем не менее, они также могут быть выполнены в других биологических выделениях, таких как моча, спинномозговая жидкость, плевральная жидкость и стул, среди других..
классификация
Биохимические тесты можно разделить на 3 группы:
универсальный
Это тесты, которые могут быть выполнены на любом образце и которые направляют микробиолога на следующие биохимические тесты, которые необходимо выполнить, чтобы получить надежную идентификацию..
пример
Тест каталазы и оксидазы.
дифференциалы
Это тесты, которые проводятся для выявления микроорганизмов, присутствующих в образце до уровня видов.
Идентификация производится на основе результатов комбинации тестов, поскольку отдельные результаты не достаточно информативны, чтобы сделать идентификацию.
пример
IMViC тесты и тесты на утилизацию сахара.
специфические
Это специфические тесты для определенного набора видов или для подтипа вида. Эти тесты обычно проводятся для подтверждения или идентификации на уровне подвидов. Индивидуальные тесты сами по себе информативны.
пример
Тест на γ-глутамиламинопептидазу.
Типы биохимических тестов
Тест каталазы
Если наблюдаются пузырьки кислорода, это означает, что бактерия обладает ферментом каталазы, потому что она катализирует разложение перекиси водорода на кислород и воду. Тогда говорят, что организм является положительным каталазой (например: Золотистый стафилококк).
Тест на оксидазу
Этот тест используется для идентификации микроорганизмов, которые содержат фермент цитохромоксидазу (важный в цепи транспорта электронов). Обычно используется для различия между семействами Enterobacteriaceae и Pseudomadaceae..
Цитохромоксидаза переносит электроны из цепи переноса электронов в кислород (конечный акцептор электронов) и восстанавливает его до воды. Тесты на оксидазу дают искусственные молекулы доноров и акцепторов электронов.
Когда донор электронов окисляется под действием цитохромоксидазы, среда становится темно-фиолетовой и считается положительным результатом. Микроорганизм Pseudomonas aeruginosa является примером положительной оксидазы бактерии.
Соленый маннитовый агаровый тест (MSA)
Этот тип теста является выборочным и дифференциальным. MSA выберет организмы, способные жить в средах с высокой концентрацией соли, таких как виды стафилококк в отличие от видов стрептококк, чей рост тормозится в этих условиях.
Дифференциальным компонентом в этом тесте является сахарный маннит. Организмы, способные использовать маннит в качестве источника пищи, будут производить побочные продукты брожения, которые являются кислыми и, следовательно, будут понижать рН среды.
Кислотность среды приводит к тому, что индикатор pH, феноловый красный, желтеет. Примерами видов бактерий, которые можно дифференцировать этим методом, являются: Золотистый стафилококк (положительно, потому что он ферментирует маннит) и Стафилококк эпидермидис (отрицательно, потому что маннит не ферментируется).
Коагулазный тест
Образование сгустков вокруг инфекции, вызванной этой бактерией, вероятно, защищает ее от фагоцитоза. Этот тест очень полезен, когда вы хотите различить Золотистый стафилококк других видов стафилококк которые являются негативной коагулазой.
Тест на уреазу
Этот тест используется для выявления бактерий, способных гидролизовать мочевину, с помощью фермента уреазы. Обычно используется для различения пола Протей других кишечных бактерий.
Гидролиз мочевины производит аммиак как один из его продуктов. Это слабое основание увеличивает pH среды выше 8,4, а индикатор pH (феноловый красный) меняется с желтого на розовый. Примером положительной уреазной бактерии является Proteus mirabilis.
Для чего нужны биохимические тесты??
Биохимические тесты в микробиологии используются для диагностики заболеваний, вызванных микробами, и для мониторинга лечения, направленного на борьбу с ними. Кроме того, они используются для скрининга инфекционных заболеваний и для их прогноза..
Биохимическая идентификация микроорганизмов дает представление о том, на что способны эти микроорганизмы, поскольку возможно различение разных штаммов одного и того же вида по определенным биохимическим профилям..
Различия в специфических ферментативных действиях сообщают об экологии, физиологии или естественной среде обитания микроорганизма, что в некоторых случаях может считаться важной информацией.
важность
Структурные различия в отношении формы, размера и расположения бактерий очень мало помогают в процессе идентификации, поскольку существует много видов бактерий, которые имеют сходную форму, размер и расположение..
По этой причине, в конечном счете, идентификация бактерий основана главным образом на различиях в их биохимической активности..
Каждый вид бактерий обладает четко определенным набором метаболических активностей, отличным от всех других видов. Эти биохимические «отпечатки пальцев» являются свойствами, контролируемыми бактериальными ферментами.
Таким образом, биохимические тесты важны, потому что они помогают исследователю правильно идентифицировать патогенные микроорганизмы, присутствующие в образце, и, таким образом, иметь возможность рекомендовать соответствующее лечение пациенту..
Тесты для идентификации патогенных и условно-патогенных микроорганизмов
Тесты для идентификации патогенных и условно-патогенных микроорганизмов
Стафилококки Морфологически Staphylococcus- грамположительные кокки, располагающиеся в виде характерных «виноградных гроздей». Патогенные стафилококки на кровяном агаре образуют колонии диаметром 2—3 мм, окруженные прозрачной зоной гемолиза; на молочно- или желточно-солевом агаре — колонии, окруженные зоной просветления (протеолитическая активность) и радужным венчиком (наличие фермента- лецитовителлазы).
Из подозрительных колоний делают высев на скошенный мясопептонный агар для выделения чистой культуры. После 24 ч инкубации при температуре 37°С проверяется плазмо коагулирующая активность культуры посевом в пробирки с 0,5 мл цитратной плазмы (человеческой или кроличьей) в разведении 1:4. Патогенные стафилококки коагулируют плазму в течение 2—24 ч в условиях термостата. Учет производят через 1, 2, 4 и затем 24 ч по образованию небольшого желеобразного сгустка на дне пробирки. Выделенные стафилококки подвергаются фаготипированию при необходимости установления источника возникновения стафилококковой инфекции и путей распространения.
Стрептококки Один из представителей — Str.viridans (зеленящий стрептококк) — постоянный непатогенный обитатель зева. На кровяном агаре Streptococcus образуют мелкие (точечные) сероватые колонии с прозрачной зоной гемолиза (Р
гемолитические) и колонии с зеленовато-бурым ореолом и повышенной прозрачностью среды (а-зеленящие). На кровяном агаре нередко рост стрептококков подавляется быстрорастущей другой микрофлорой воздуха. Поэтому учет лучше вести на чашках с элективными средами — Гарро и Туржецкого, в которые для подавления сопутствующей флоры добавляется генциан фиолетовый, обладающий бактериостатическими свойствами в отношении сапрофитов воздуха. Культивирование проводят при 37°С. После подсчета выросших колоний из подозрительных на стрептококки делают мазки (стрептококки располагаются короткими цепочками или скоплениями) и затем пересевают на кровяной агар или в сахарный бульон. В бульоне стрептококки образуют цепочки, в чем необходимо убедиться с помощью микроскопии мазков, приготовленных из характерного придонного осадка (в виде хлопьев или крошек на дне пробирки при прозрачном бульоне).
Опытным путем установлена следующая зависимость: если в 2-х чашках после экспозиции в 20 мин развилось 2 колонии, то воздух считают чистым, если 3-4- слабо загрязненным. В классах после занятий исследователями улавливалось до 50000 клеток зеленящего стрептококка в 1м3.
Escherichia coli Колонии со среды Эндо пересевают в лактозный бульон с борной кислотой или в желчно-лактозную среду с бриллиантовым зеленым, предварительно нагретые до температуры 43-44°С (в водяной бане), и сразу после засева теплые пробирки помещают в термостат при температуре 43 °С на 24 ч. Борная кислота и бриллиантовый зеленый, добавляемые в среды, являются ингибиторами сопутствующей флоры. Появление газообразования свидетельствует о присутствии Е. coli в исследуемой воде. Если нет возможности сделать посев в лактозный бульон с борной кислотой, то идентификацию Е. coli проводят по двум признакам: ферментация лактозы при температуре 44,5°С в течение 24 ч и способности образовывать индол. В этом случае подозрительные на Е. coli колонии засевают параллельно в 2 пробирки: одну с полужидкой средой с лактозой, вторую — со средой для определения индола (бульон Хоттингера, пептонная вода или другая среда, содержащая триптофан), под пробку пробирки вставляют индикаторную бумажку на индол и инкубируют при температуре 44,5°С. Посевом в пробирки со средой ФКП-1 идентификация упрощается, так как в этой среде содержатся лактоза и триптофан. Положительный ответ дается при образовании газа (разложение лактозы) и индола (ферментация триптофана).
Тест Грегерсена Этим тестом можно заменить окраску по Граму. В капле 3%-ного водного раствора КОН на предметном стекле эмульгируют бактерийную массу, взятую с плотной среды. Спустя несколько секунд после перемешивания за петлей тянутся слизистые нити, что указывает на принадлежность исследуемой колонии к грамотрицательному виду. Грам(+) бактерии слизистые нити не образуют.
Каталазный тест Наносят 1-2 капли 3% перекиси водорода непосредственно на исследуемую колонию. Появление пузырьков свидетельствует о выделении бактериями каталазы.
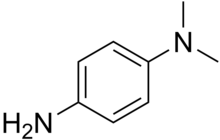
Оксидазный тест Тест проводят с колониями микроорганизмов, выросшими на среде Эндо. Часть подозрительных колоний стерильной петлей переносят на фильтровальную бумагу, пропитанную реактивом: диметил-п-енилендиамином и а-нафтолом. Если микроорганизмы, выросшие на фильтре, выделяют оксидазу, цвет колонии через 2—5 мин изменяется на сине-фиолетовый. Такие колонии не учитывают при анализе воды. Можно на фильтровальную бумагу с индикатором накладывать весь фильтр с выросшими на нем колониями. Колонии БГКП темно- красного цвета не изменяют своей окраски (так как кишечные палочки оксидазоотрицательны) и учитываются как представители фекального загрязнения воды.
В сомнительных случаях — при наличии колоний розовых или бесцветных (лактозоотрицательных), не обладающих оксидазной активностью, дополнительно определяют способность бактерий ферментировать глюкозу при температуре 37° С и проявлять протеолитическую активность на среде Эндо с молоком. Колонии учитывают как БГКП, если они образованы грамоотрицательными палочками, ферментирующими глюкозу до кислоты и газа и не обладающими протеолитической активностью.
Список рекомендуемой литературы
2. Санитарная микробиология / Н.В. Билетова, Р.П. Корнелаева, Л.Г. Кострикина и др. Под ред. С.Я. Любашенко. — М.:Пищ.пр-сть, 1980.-352 с.
3. Мармузова Л.В. Основы микробиологии, санитарии и гигиены в пищевой промышленности. — М.: ИРПО, Академия, 2000. — 132 с.
4. Фомин Г.С. Вода. Контроль химической, бактериальной и радиационной безопасности по международным стандартам: энциклопедический справочник. — 3-е изд., перераб. и доп. — М.: Изд-во «Протектор», 2000. — 848 с.
5. Основы микробиологии, вирусологии и иммунологии. Под ред. А.А.Воробьева, Ю.С.Кривошеина. — М.: Мастерство, Высш.шк., 2001.-224 с.
6. Санитарная микробиология и вирусология / З.Н. Кочемасова, С.А. Ефремова, A.M. Рыбакова — М.: Медицина, 1987. — 352 с.
7. Санитарно-микробиологический анализ питьевой воды: методические указания. — М.: Федеральный центр Госсанэпиднадзора Минздрава России, 2001. — 42 с.
8. Определитель бактерий Берджи. В 2-х т.: Пер.с англ. / Под ред. Дж. Хоулта и др. — М.: Мир, 1997.
9. Методы общей бактериологии: В 3-х т.- Пер. с англ. / Под ред. Ф. Герхардта и др. — М.: Мир, 1983.
Микрообъемная биохимическая идентификация энтеробактерий
В лабораторной практике идентификация видов и биоваров энтеробактерий проводится по их фенотипическим признакам. Основным и наиболее сложным разделом идентификации является изучение биохимических свойств бактерий. Повсеместно за рубежом и во многих лабораториях нашей страны биохимическая идентификация бактерий осуществляется микрообъемной технологией. При этом используются специальные микрообъемные тест-системы для автоматических бактериологических анализаторов или различные коммерческие тест-системы биохимической идентификации бактерий для визуального учета. Микрообъемная технология наиболее экономична, проста, пригодна для автоматизации и стандартизации исследований.
Коммерческие микрообъемные тест-системы по устройству представлены двумя группами: содержащими субстрат реакции в питательной среде или в шаблоне-носителе. Результаты биохимических тестов учитываются визуально, вид микроорганизма устанавливается с помощью таблицы идентификации, кодов (профилей) или компьютерных программ.
Тест-система Rapid 20E (Bio Merieux) предназначена для биохимической идентификации энтеробактерий и других грамотрицательных палочек в течение 4 ч. Состоит из прозрачной полимерной пластинки с 20 микропробирками, содержащими дегидратированные субстраты для определения 20 тестов: β-D-галактозидазы, лизиндекарбоксилазы, орнитидекарбоксилазы, уреазы; образования индола, ацетоина; ферментации цитрата, эскулина, маннитола, арабинозы, ксилозы, адонитола, рамнозы, целлобиозы, мелецитозы, сахарозы, трегалозы, рафинозы, глюкозы. Исследования проводят так же, как тест-системой API 20E. Результаты учитывают через 4 ч инкубации при 36 °С. Вид бактерий идентифицируют по кодам.
Общим, недостатком всех рассмотренных тест-систем (API 20E, Rapid 20E, Enterotest I и Enterotest 2, Enterotest 16, Entero-Screen, MMTE 1 и ММТЕ 2), является необоснованный перерасход тест-систем, ввиду отсутствия предварительного отбора культур по тесту ферментации глюкозы или позднего учета О/Ф теста с глюкозой (уже после использования тест-систем).
Комплект состоит из флаконов с полимерными капельницами, содержащих по 22 мл жидких дифференциальных сред; флаконов с капельницами, содержащих по 22 мл реактивов, и стерильных полистироловых 96-луночных планшетов длямикротитрования однократного применения с крышками. Тест-система обеспечивает постановку 13 тестов: выявление уреазы, триптофандезаминазы, индола, эскулина, лизиндекарбоксилазы, орнитиндекарбоксилазы, нитратредуктазы; ферментации лактозы, сахарозы, маннитола, маннозы, арабинозы, адонитола. Исследованию подлежат чистые культуры, выросшие из отсевов колоний со сред выделения на секторах питательного агара (или питательного агара с желчью). Предварительно определяют их возможную принадлежность к семейству энтеробактерий экспресс- тестом на цитохромоксидазу, тестом «тяжа» на грамотрицательные бактерии, ферментацию глюкозы на среде Клиглера. На среде Клиглера учитывают также газообразование при ферментации углеводов и образование сероводорода. Дальнейшему исследованию подлежат грамотрицательные, оксидазонегативные, ферментирующие глюкозу бактерии. Дифференциальные среды во флаконах готовы к немедленному использованию. Для их применения срезают ножницами с соблюдением стерильности верхний закрытый край полимерной капельницы и закрывают отверстие съемным колпачком капельницы. При исследованиях среда из флакона выдавливается по каплям путем надавливания пальцами на эластичные стенки капельницы. Дифференциальные среды вносят в планшеты по 4 капли (100 мкл) в лунку. Среды для одной культуры размещают в одном горизонтальном ряду из 12 лунок в постоянной последовательности (в одной лунке с маннитом содержится и субстрат на нитратредуктазу).
Специфичность (достоверность) идентификации энтеробактерий тест-системой составляет 97,6 ± 0,6 %. Диагностическая чувствительность: идентификация 96 ± 0,5 % изолятов энтеробактерий. Это единственная отечественная тест-система ускоренной идентификации энтеробактерий. Она наиболее экономична, обеспечивает большой объем исследований, проста и надежна в использовании. Стоимость одного исследования существенно дешевле, чем всеми другими тест-системами.
Выпускается также вариант тест-системы «РАПИД-ЭНТЕРО-50» на 50 исследований.
Для идентификации редких видов энтеробактерий, не предусмотренных тест-системами, применяют дополнительные тесты в соответствии с видовой характеристикой энтеробактерий, указанной в определителе бактерий Берджи (см. Приложение).
Цитомегаловирус
Статья проверена Заведующей отделением ЭКО, врачом-репродуктологом, гинекологом-эндокринологом Кураносовой И.Ю., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В Клиническом госпитале на Яузе для диагностики цитомегаловирусной инфекции (ЦМВИ) у взрослых и детей применяют метод ПЦР (полимеразной цепной реакции), а также иммуноферментный анализ. Наша клиника обладает техническими возможностями для достоверного обследования женщин до и во время беременности на предмет наличия ЦМВИ у неё или у плода. После изучения данных лабораторной диагностики, клинического осмотра пациентки гинеколог разрабатывает индивидуальную схему терапии выявленной патологии.
Цитомегаловирус (ЦМВ, CMV) является распространенным вирусом, ДНК содержащим вариантом, который использует клетки человека для жизнедеятельности. От 50 до 80% взрослых имеют цитомегаловирусную инфекцию к 40 годам. Почти каждый третий ребенок уже к 5 годам заражен цитомегаловирусом. Иммунная система здорового человека обычно не позволяет цитомегаловирусу вызывать болезнь. Однако инфекция может спровоцировать серьезные проблемы со здоровьем у людей с ослабленной иммунной системой, а также у детей, инфицированных до рождения (врожденный цитомегаловирус).
Что такое цитомегаловирусная инфекция?
Другие виды вирусы герпеса вызывают оральный и генитальный герпес (простой вирус герпеса 1 и 2 типа), ветряную оспу (герпесвирус 3 типа). Вирус Эпштейна – Барр (герпесвирус 4 типа) – возбудитель лимфомы Беркитта, инфекционного мононуклеоза.
ЦМВ, как и другие вирусы герпеса, часто присутствует в организме взрослых людей. Однако, у пациентов с нормально работающей иммунной системой, болезнь не развивается. Они являются носителями вируса. При подавлении иммунитета вирус активизируется, уже вызывая клинические симптомы.
Патогенез (что происходит?) во время Цитомегаловирусной инфекции
Входными воротами для Cytomegalovirus является слизистая оболочка, преимущественно верхних дыхательных путей и ротоглотки. Инфицирование также может произойти через мочеполовую систему, желудочно-кишечный тракт и другие органы.
В месте внедрения не наблюдается структурных изменений. После того, как вирус проникает в организм, он начинает атаковать моно- и лимфоциты, а также эпителий слюнных желез, почек, легких и других внутренних органов. При этом наблюдается цитомегалия (увеличение пораженных клеток в размерах в 3-4 раза). В ядрах клеток происходит формирование незрелых вирионов. В результате клеточные структуры приобретают вид «совиного глаза». Активное течение болезни приводит к развитию депрессии большей части звеньев иммунитета, в т. ч. белка ИНФ-α.
В ответ на проникновение ЦМВ наблюдается развитие защитной реакции – образуются специфические антитела, и наблюдается гиперчувствительность замедленного типа. Данный процесс сопровождается появлением узелковых образований лимфоцитарных инфильтратов. Клетки, которые были инфицированы, продолжают функционировать, выделяя специальный секрет, обеспечивающий маскировку вируса от защитных функций организма человека.
Цитомегаловирус – симптомы ЦМВИ
Врожденная форма цитомегаловирусной инфекции
Большинство детей с врожденной цитомегаловирусной инфекцией никогда не проявляют признаков или не имеют проблем со здоровьем. Однако у некоторых из них могут быть проблемы со здоровьем, которые проявляются при рождении или могут развиться позже.
У некоторых детей при рождении могут быть следующие признаки врожденной цитомегаловирусной инфекции:
Примерно у 1 из 10 детей с ЦМВИ при рождении будут заметные признаки, такие как желтуха или увеличение печени. У них также могут быть долгосрочные проблемы со здоровьем, такие как потеря слуха и зрения, а также задержка в развитии.
Около 40-60% младенцев, рожденных с признаками врожденной цитомегаловирусной инфекции, будут иметь долгосрочные проблемы со здоровьем, такие как:
Поскольку признаки цитомегаловирусной инфекции при рождении аналогичны другим медицинским состояниям, диагноз должен быть подтвержден лабораторными исследованиями в течение 2-3 недель после рождения.
Приобретенная форма цитомегаловирусной инфекции
У большинства здоровых людей, которые приобретают ЦМВ после рождения, наблюдается скрытое течение, и они не знают, что были инфицированы. В этом случае нет никаких долгосрочных последствий для здоровья.
В некоторых случаях цитомегаловирусная инфекция у здоровых людей может вызвать следующие симптомы:
Как только человек заражается, вирус устанавливает пожизненную латентность и может периодически возобновляться. Заболевания, вызванные ЦМВИ, редко возникают, если только иммунная система человека не ослаблена из-за терапевтических препаратов или болезни.
У людей с ослабленной иммунной системой могут наблюдаться более серьезные симптомы, поражающие глаза, легкие, печень, пищевод, желудок и кишечник.
Мононуклеозоподобный синдром
У людей с нормальным иммунитетом, заболевших цитомегаловирусной инфекцией, может наблюдаться синдром, подобный мононуклеозу. При этом наблюдается лимфомоноцитоз в крови с появлением атипичных мононуклеаров. По признакам состояние напоминает простуду:
В отдельных случаях при мононуклеозоподобном синдроме развивается гепатит – желтуха и повышение печеночных ферментов в крови. В 6% случаев в качестве осложнений наблюдается развитие пневмонии.
Мононуклеозный синдром длится на протяжении 6-90 дней. После этого наступает полное выздоровление. Остаточные явления могут сохраниться в течение месяца (увеличенные лимфоузлы, слабость, недомогание).
Симптомы цитомегаловируса у мужчин и женщин
У мужчин при ЦМВ может поражаться простата и яички. У женщин – внутренний слой матки, яичники, шейка матки и влагалище.
Симптомы хронической цитомегаловирусной инфекции
Если ЦМВ долго находится в организме, то иммунная система утрачивает способность противостоять ему. При этом наблюдается длительное повышение температуры тела до 37,1-38,0 градусов. Происходит увеличение лимфоузлов разных групп и увеличение печени или селезенки (редко). Также развивается миокардит (воспаление мышечной ткани сердца), и возникает поражение глаз.
Цитомегаловирусная инфекция у людей с нормальным иммунитетом
Не характеризуется существенными отклонениями, поэтому жизнедеятельность человека остается неизменной. Защитные функции организма самостоятельно справляются с ЦМВ.
Цитомегаловирусная инфекция при СПИДе
Отмечается крайне тяжелое течение болезни. Не исключено развитие генерализованной формы инфекции, при которой наблюдаются поражение внутренних органов:
Реже наблюдается поражение печени (гепатит), сердца, надпочечников, селезенки, кишечника, пищевода и пр. прогноз в большинстве случаев является неблагоприятным.
Цитомегаловирус при беременности
Если первичное инфицирование цитомагаловирусом возникает у беременных женщин, их могут настигнуть следующие осложнения:
Особенно тяжелые последствия возникают при инфицировании плода в 1 триместре беременности. В случае беременности на фоне уже имевшейся цитомегаловирусной инфекции, при хроническом течении данной патологии, когда в крови женщины уже есть защитные антитела, вероятность заражения плода не превышает 10%. Вот почему еще на этапе планирования зачатия необходимо обследоваться на наличие TORCH-инфекции (токсоплазмоз, краснуха, вирус цитомегаловируса, герпеса, другие инфекции).
Если произошло внутриутробное инфицирование плода, высок риск смерти новорожденных. У выживших часто диагностируют серьезные отклонения:
Классификация и стадии развития цитомегаловирусной инфекции
Приобретенная ЦМВ бывает латентной и манифестной. В первом случае речь идет об отсутствии клинических признаков. Диагноз может быть поставлен только при проведении лабораторных тестов. Манифестная форма цитомегаловируса бывает локализованной – сиалоаденит, и генерализованной – поражение желудка и кишечника, развитие гепатита и пр. При врожденной форме возможно острое (летальный исход при инфицировании новорожденного часто неизбежен) и хроническое течение болезни. Отдельно выделяется цитомегаловирусная инфекция у ВИЧ-инфицированных.
По степени тяжести ЦМВ бывает:
Осложнения цитомегаловирусной инфекции
При ЦМВИ осложнения в большинстве случаев имеют специфический характер:
Также наблюдаются неспецифические осложнения, которые обусловлены присоединением вторичной бактериальной инфекции. Речь идет о гнойных осложнениях. При этом температура тела повышается до 40-41 градуса, и появляется соответствующая клиническая картина поражения внутренних органов.
Цитомегаловирус может быть причиной выкидыша, мертворождения или смерти младенца сразу после рождения. Позаботьтесь о здоровье своего ребенка. Запишитесь на прием к врачу, чтобы своевременно выявить наличие болезни в организме и пролечить ее.
Пути заражения
Даже являясь только носителем, человек может периодически служить источником заражения и распространения цитомегаловирусной инфекции. Цитомегаловирус размножается в лейкоцитах, хорошо сохраняется в латентной форме в лимфоидной ткани. Может присутствовать в слюне, сперме, слизи канала шейки матки, грудном молоке, отделяемом из полости носа. Пути передачи инфекции Cytomegalovirus hominis разнообразны: половой, воздушно-капельный, контактно-бытовой, трансплацентарный, в родах (от матери ребёнку), алиментарный (с материнским молоком), гемотрансфузионный, при трансплантации органов. Для заражения требуются многократные контакты.
Цитомегаловирус диагностируется у 15-20% подростков. К 35 годам уже каждый второй человек имеет антитела вируса. Запишитесь к врачу, чтобы определить наличие вируса и своевременно получить качественное лечение.
Диагностические критерии ЦМВИ
Дифференциальная диагностика проводится для определения ОРЗ тяжелого течения, вирусного гепатита, заболеваний крови, токсоплазмоза и эпидемического паротита. Также дополнительные исследования необходимы для выявления ВИЧ, герпесвирусных заболеваний, псевдотуберкулеза и листериоза.
Об антителах IgM и IgG
Что означают результаты анализов на антитела к цитомегаловирусу?
“+ IgG “. Положительный анализ на IgG к цитомегаловирусу значит только то, что человек уже сталкивался с ЦМВИ и имеет иммунитет. Такой результат при подготовке к беременности только обрадует врача, поскольку свидетельствует о наличии защиты в организме женщины от ЦМВИ.
Авидность к цитомегаловирусу
Поэтому обнаружение IgG к цитомегаловирусу с низкой авидностью – признак первичного инфицирования, высокая авидность – свидетельство давнего хронического процесса. Эта информация крайне важна при наблюдении беременной женщины, поскольку определяет степень опасности ЦМВИ для плода.
Признаки цитомегаловируса появляются всего у 17% больных. У остальных заболевание протекает бессимптомно. В этом главная опасность болезни. Запишитесь на обследование, чтобы выявить инфекцию.
Лечение цитомегаловирусной инфекции
Лечение бессимптомной цитомегаловирусной инфекции
Здоровые люди, инфицированные цитомегаловирусом, обычно не нуждаются в медицинском лечении. Исключением являются пациенты, которые получают для угнетения иммунитета. В таком случае назначаются препараты для профилактики развития осложнений.
Лечение легкой степени тяжести
Неосложненные формы не требуют специфической терапии. В преимущественном большинстве проводятся мероприятия, такие как и при лечении обычных простудных заболеваний. Рекомендуется пить много жидкости для снятия симптомов интоксикации, которые возникают на фоне цитомегаловируса.
Лечение ЦМВ проводится в амбулаторных условиях. Отсутствие дисфункций внутренних органов определяет основную лечебно-диагностическую тактику. При отсутствии осложнений при легкой степени тяжести заболевания рекомендованы:
Только при выраженных отклонениях в результатах лабораторных исследований и при упорном течении подключается медикаментозная терапия.
Лечение средней и тяжелой степени тяжести
Возникает необходимость в стационарном обследовании, наблюдении и лечении. Медикаментозная терапия направлена на предотвращение прогрессирования болезни, предупреждение прогрессирования генерализации ЦМВ, инвалидизации и остаточных явлений.
Медикаментозное лечение
При назначении лекарственных препаратов учитываются индивидуальные особенности. Медикаментозная терапия направлена на ослабление вируса и прекращение патогенного потенциала и персистенции (генерализованной циркуляции).
Для укрепления иммунитета, чтобы повысить сопротивляемость организма, используются противовирусные препараты и цитомегаловирусные иммуноглобулины. Такое лечение проводится преимущественно в условиях интенсивной терапии и реанимации. Также назначаются средства иммунотерапии и иммунокоррекции. При необходимости – симптоматическое и патогенетическое лекарственное обеспечение.
Диета
Рацион зависит от степени тяжести заболевания, клинической картины и возраста пациента. При ЦМВИ показан стол №5 по Певзнеру. Необходимо исключить жареные, острые и жирные продукты. Также следует исключить раздражающие продукты, обеспечив химически и механически щадящее питание.
Диспансерное наблюдение
После выписки пациента из клиники обеспечивается диспансерное наблюдение на протяжении 6-12 месяцев. Периодически проводятся осмотры у профильных специалистов и обследования, кратность и объем которых определяется индивидуально.
Профилактика
Тщательная гигиена – лучшая профилактика против цитомегаловируса. Основные меры предосторожности:
Экспериментальные вакцины используются для профилактики цитомегаловирусной инфекции и для снижения вероятности развития инвалидности у новорожденных при инфицировании матери. Вакцинация находится в стадии разработки.
Почему мы?
Что означают результаты анализов на антитела к цитомегаловирусу?
При проведении серологических исследований используются показатели, позволяющие оценить результат:
Также оценить течение заболевания можно по отношению IgG к IgM. При положительном результате на оба иммуноглобулина речь идет о вторичном обострении. Наличие только IgG указывает на первичное инфицирование. Положительный IgG и отрицательный IgM – о стадии сформированного иммунитета. В этом случае нет необходимости в медикаментозном лечении. Отрицательные IgG и IgM указывают на то, что контакта не было.
При беременности при повышении титра G указывает на интенсивную борьбу организма с вирусом. Чтобы подтвердить активную фазу болезни, необходима дополнительная диагностика.
К каким докторам следует обращаться, если у Вас цитомегаловирусная инфекция?
Необходима консультация инфекциониста.
Позаботьтесь о здоровье вашего ребенка еще до его появления на свет — запишитесь на прием к гинекологу в Клиническом госпитале на Яузе!
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.