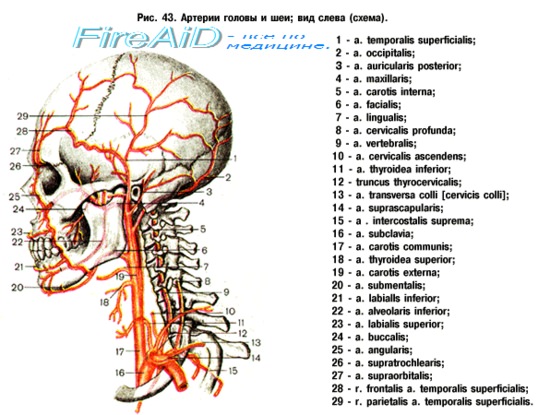
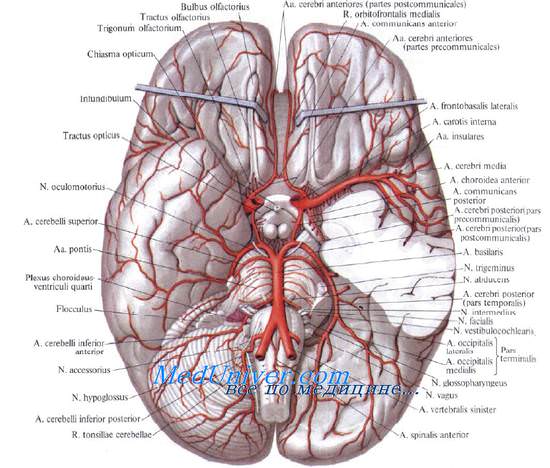
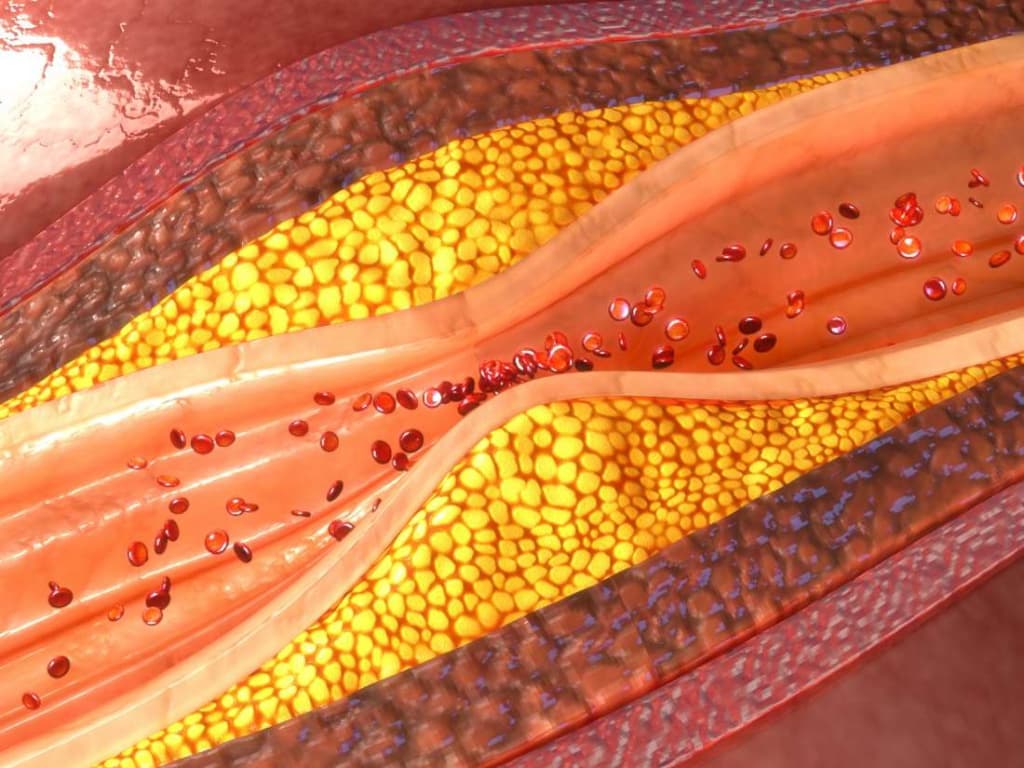
Стенозы сонных артерий и современные методы их лечения
Стенотическое поражение сонной артерии – это состояние, при котором происходит сужение (стеноз) или полное закрытие (окклюзия) сонной артерии. У человека имеются две сонные артерии, располагающиеся на шее (справа и слева). Эти кровеносные сосуды приносят кровь к головному мозгу и лицу.

На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку. Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга.
В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти.
Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон. Наиболее частой причиной сужения или окклюзии сонной артерии является отложение на внутренних стенках сосуда атеросклеротических бляшек.
Бляшка состоит из рубцовой ткани, клеток крови, холестерина и других жирных веществ. Увеличение бляшки сужает артерию и замедляет кровоток. На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку.
Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга. В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти.
Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон.
Наиболее частой причиной сужения или окклюзии сонной артерии является отложение на внутренних стенках сосуда атеросклеротических бляшек.
Бляшка состоит из рубцовой ткани, клеток крови, холестерина и других жирных веществ. Увеличение бляшки сужает артерию и замедляет кровоток.
На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку.
Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга. В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти. Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон.
Симптомы стенозов сонных артерий
Большинство людей с поражениями сонных артерии не имеют никаких симптомов. При наличии симптомов риск возникновения ишемического инсульта повышается в несколько раз.
Наиболее частыми симптомами являются транзиторные (т.е. приходящие) ишемические атаки, которые иногда называются малым инсультом.
Во время ишемической атаки снижается кровоснабжение определенных участков головного мозга. Это может вызвать временные головокружения, нарушения зрения, онемение и покалывание кожи конечностей, слабость в руке или ноге, которые обычно длятся не более 30 минут.
Риск возникновения инсульта очень высок у людей, перенесших транзиторные ишемические атаки.
Инсульт возникает при резком снижении кровоснабжения по сосуду питающему головной мозг или при его окклюзии. В зависимости от страдающего участка мозга инсульт проявляется параличом руки и/или ноги, нарушениями зрения и речи, изменениями поведения.
Чем больше поражается участок мозга, тем больше риск для жизни.
Факторы риска возникновения инцульта:
Диагностика стенозов сонных артерий
Для того чтобы определить есть ли у Вас стенотические поражения сонных артерий или нет, Ваш врач осмотрит Вас.
Даже при отсутствии у Вас симптомов болезни, врач может выслушать шум над сонными артериями, вызванный током крови через стенозированный участок.
В случае необходимости Вам будет назначена ультразвуковая допплерография магистральных артерий головы (УЗДГ МАГ), электроэнцефалография головного мозга (ЭЭГ) или компьютерная томография (КТ).
 |  |
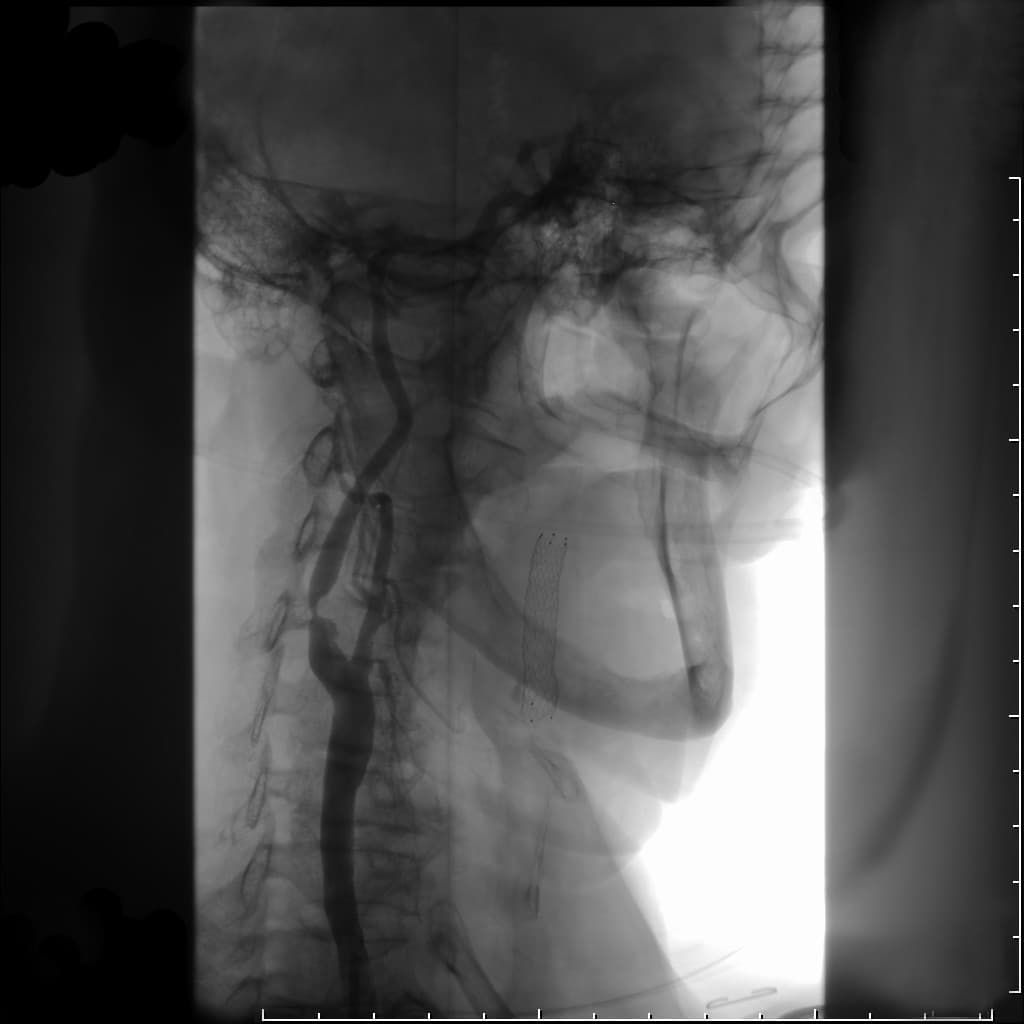
Для более детальной оценки состояния сонных артерий врач может порекомендовать Вам сделать ангиографию (рентгенологическое исследование кровеносных сосудов).
Это исследование проводится путем катетеризации, как правило, бедренной артерии под местной анестезией в специальной операционной, оснащенной ангиографической установкой.
После исследования врач определит наличие поражения и выберет для Вас оптимальный способ лечения.
Ангиография сонных артерий
Во время этого исследования очень тонкий катетер вводится в артерию на Вашей ноге и продвигается к шее. После этого через катетер вводится контрастное вещество, делающее видимыми сонные артерии и другие артерии шеи под рентгеновскими лучами.
Накануне исследования Вам следует побрить кожу в паховой области. Вам также следует с вечера воздержаться от приема пищи и жидкости (кроме лекарств). В операционной Вас укроют стерильными простынями, до которых нельзя дотрагиваться, чтобы не нарушить стерильность.
Во время исследования врач будет контролировать Вашу электрокардиограмму (ЭКГ) и кровяное давление (АД). Место введения катетера будет обработано антисептиком и обезболено.
После этого врач произведет пункцию Вашей артерии, через которую проведет катетер к Вашей шее. Вы не почувствуете этого, но сможете видеть катетер на мониторе.
Вы должны выполнять все указания врача. Иногда нужно будет задерживать дыхание и не шевелиться. Периодически, от введения контрастного вещества, Вы можете ощущать тепло или прилив жара в голове. Врач произведет съемку артерии. Если у Вас имеются стенозы или окклюзии сонных артерий – они будут обнаружены.
В зависимости от полученных результатов Вам может быть рекомендована лечебная процедура или назначено повторное обследование на более поздний срок.
Лечение стенозов сонных артерий
На сегодняшний день во всем мире самым передовым и малотравматичным способом лечения стенозов сонных артерий является их стентирование. Стентированием называется установка в суженную часть артерии стента, который представляет собой металлическую трубочку, состоящую из ячеек.
Раскрываясь, стент изнутри раздвигает суженные стенки артерии и постоянно поддерживает их в расправленном состоянии. Благодаря этому восстанавливается внутренний просвет артерии и тем самым улучшается кровоснабжение головного мозга.
Первые этапы стентирования сонной артерии осуществляются также, как и ангиографическое исследование: подготовка, местное обезболивание, пункция артерии, проведение катетера и введение контрастного вещества. Продолжительность всей операции занимает не больше часа.
Периодически Вы будете ощущать приливы жара в голове. Врач также может просить Вас пошевелить рукой, ногой или произвести другие действия.
Стентирование сонных артерий может выполняться с защитой или без защиты от микроэмболии сосудов головного мозга во время операции.
Этот вопрос до недавнего времени оставался открытым, однако ряд исследований, проведенных во всем мире доказали эффективность и необходимость использования внутрисосудистых защитных устройств во время стентирования сонных артерий.
При использовании защиты снижается риск возникновения инсульта во время операции. На сегодняшний момент ряд ведущих мировых специалистов отдают предпочтение так называемым фильтрам.
Фильтр представляет собой металлический каркас, на котором расположена мембрана (отдаленно напоминающая зонтик).
Фильтр задерживает микроэмболы не препятствуя при этом току крови по сосуду: кровь протекает через микропоры в мембране, не пропускающие эмболы.
Проводник с фильтром
После пункции артерии, установив проводниковый катетер в пораженную атеросклерозом сонную артерию, врач проводит проводник с фильтром выше места сужения артерии.
Затем по проводнику в область стеноза устанавливается стент. На мониторе врач может увидеть и оценить полученный результат. В некоторых случаях может потребоваться раздуть установленный стент специальным баллонным катетером.
В этот момент Вы можете ощущать некоторый дискомфорт в области шеи и изменение частоты сердечных сокращений. Это нормально и не должно Вас беспокоить.
В конце вмешательства удаляется фильтр, баллон (если его использовали) и проводниковый катетер.
Стент остается в артерии постоянно, поддерживая ее в раскрытом состоянии.
Врач прижмет место пункции бедренной артерии на несколько минут до полной остановки кровотечения. Вас могут перевести на несколько часов в отделение реанимации для наблюдения за Вашими жизненными показателями.
В течение суток после стентирования Вам следует соблюдать строгий постельный режим. После возвращения в палату Вы сможете есть и пить в обычном режиме.
Продолжительность пребывания в больнице зависит, главным образом, от быстроты заживления места пункции артерии. Большинство пациентов выписываются на следующий день после операции.
После возвращения домой Вы должны строго соблюдать все предписания врача и регулярно принимать назначенные Вам лекарства. От этого зависит дальнейший успех выполненной Вам операции.
Следует регулярно проходить осмотры невропатолога. При появлении новых жалоб следует сразу обратиться к врачу.
Строго придерживаясь рекомендаций врача после операции, Вы сможете быть уверены в лучшем качестве жизни на многие годы.
Окклюзия вса справа чем грозит
I. Ветви аорты и проксимальные артерии:
а) Внутримозговой феномен обкрадывания. Стеноз или окклюзия плечевой артерии (справа) или подключичной артерии (слева) вызывает возвратный кровоток из противоположной ПА. У пациентов развиваются признаки вертебро-ба-зиллярной недостаточности с головокружением, обычно усиливающимся при повышенной физической нагрузке ипсилатеральной верхней конечности.
1. Диагностика. Для диагностики могут быть использованы допплерография и ДСА. Фиксируется возвратный кровоток противоположной ПА.
2. Показания. Эмпирические, индивидуальные.
3. Лечение. Стентирование ствола плечевой или подключичной артерии иногда возможно даже при окклюзии сосуда. Одним из хирургических вариантов является каротидно-подключичный анастомоз.
4. Осложнения. При эндоваскулярном лечении осложнения минимальны (диссекция, артериальный тромбоз с возможным инсультом), а в случае операции осложнения включают повреждения окружающих структур (нервов, лимфатических протоков) и окклюзии сосудов/шунтов.
б) Синдром грудной апертуры. Внешнее сдавление подключичной артерии и/или плечевого сплетения вызывает уменьшение кровотока в верхней конечности, боль, и, реже, симптомы сдавления плечевого сплетения. Сдавление может быть вызвано шейными ребрами, лестничными мышцами и т. д.
1. Диагностика. Плановая рентгенография, ДСА, УЗДГ.
2. Показания. Эмпирические, индивидуальные.
3. Лечение. Устранение давления путем резекции шейного ребра, рассечения лестничной мышцы и т.д.
4. Осложнения. Травмы окружающих структур (нервов, лимфатического протока).
II. Стеноз каротидной бифуркации/внутренней сонной артерии (ВСА). Наиболее типичные места атеросклеротического поражения. Каротидная эндартерэктомия (КЭ) является третьей по частоте хирургической процедурой. Атеросклеротическая бляшка вызывает стеноз, но клинические симптомы вызваны фрагментацией бляшки и/или агрегацией крови на поверхности бляшки и дистальной эмболизацией. Гемодинамическое происхождение симптомов встречается крайне редко.
КЭ является средством вторичной профилактики, хирургическое вмешательство рассматривается в бессимптомной стадии, а также у пациентов с преходящим дефицитом или после малого инсульта. Пациенты после обширного инсульта являются кандидатами для хирургического лечения значительно реже.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Показания к лечению основаны на данных больших клинических многоцентровых рандомизированных исследований (NASCET, ECST, ACAS, ACST).
3. Рекомендации американской ассоциации кардиологов. Операция показана у симптомных пациентов со стенозом более 50% при изначальном уровне ММ ниже 6% и ожидаемой продолжительностью жизни не менее пяти лет. У бессимптомных пациентов со стенозом более 60% ММ ниже 3%, а средняя продолжительность жизни не менее пяти лет. У симптоматических пациентов операция не должна задерживаться (наилучший результат наблюдался у пациентов, перенесших операцию в пределах двух недель после последнего эпизода ишемии) если нет серьезных изменений миокарда.
При их наличии операция может быть отложена на шесть недель. Те же критерии применяются для стентирования сонных артерий (с дистальной защитой). КЭ превосходит стентирование в отношении надежности. Стентирование следует рассматривать как лечение у пациентов в плохом состоянии или у пожилых людей.
4. Лечение. Эндартерэктомия может быть выполнена под общей или регионарной анестезией. Необходимо внимательно следить за неврологическим статусом (ЭЭГ, стволовые вызванные потенциалы). Стентирование проводится под местной анестезией и/или мягкой седацией.
Разрез кожи проходит вдоль передней границы кивательной мышцы, выполняется диссекция бифуркации сонной артерии, сосуды временно перекрываются и бляшки удаляется из сосуда. Использование внутрипросветного шунта зависит от принятого в клинике протокола в диапазоне «всегда-никогда». Удаляют бляшку. Основное внимание концентрируется на дистальном конце сонной артерии, где нужно тщательно проверить интиму и при необходимости выполнить шов для предупреждения диссекции. Ушивание артериотомии осуществляется либо непосредственно, либо с использованием трансплантата.
5. Рестеноз. Рестеноз встречается у 5% пациентов. При необходимости рестеноз предупреждается стентированием.
6. Осложнения. Инсульт, окклюзия сонной артерии, ее диссекция, послеоперационная гематома, повреждение периферических нервов, травмы черепных нервов (VII, X, XII) и инфекции.
III. Каротидная псевдоокклюзия. В некоторых случаях ВСА не тромбируется, но просвет ее уменьшается. Остатки просвета могут быть обнаружены на ДСА.
1. Диагностика. ДСА.
2. Показания. Может быть рекомендована КЭ.
3. Лечение. Стандартная КЭ.
4. Осложнения. Инсульт, окклюзия сонной артерии, ее диссекция, послеоперационная гематома, повреждение периферических нервов, травмы черепных нервов (VII, X, XII) и монокулярная слепота.
IV. Каротидный кинкинг и патологическая извитость. Существует два типа извитости сонной артерии. Первый тип, вероятно, возникает на основании наследственного удлинения сосудов; второй наблюдается у пациентов с атеросклерозом. Симптомы (обычно ТИА) связаны либо с эмболией, либо с гемодинамическим эффектом окклюзии сосуда во время ипсилатерального вращения головы. Хирургическое лечение обычно показано только пациентам, у которых консервативное лечение (ТКМ) не в состоянии предотвратить дальнейшие ТИА.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Эмпирические, индивидуальные.
3. Лечение. Выделяется бифуркация сонной артерии, мобилизованные сосуды при незначительной извитости помещаются вниз и фиксируются к окружающим структурам. При наличии более широких петель пораженные сегменты сосуда удаляются и дистальная культя либо зашивается «конец в конец» либо подшивается к ОСА. В случае патологической извитости хирургический подход такой же. Обе операции могут быть выполнены во время рутинной КЭ.
4. Осложнения. Инсульт, окклюзия сонной артерии, ее диссекция, послеоперационная гематома, повреждение периферических нервов, травмы черепных нервов (VII, X, XII), и инфекции.
V. Синдром культи. Эмболы из культи сонной артерии могут проходить через естественные или искусственные (ЭИКМА) анастомозы и попадать либо в сетчатку, либо в сосуды мозга, результатом чего является слепота или ТИА. Решение об операции принимается только в случае повторных атак и отсутствия реакции на ВМТ.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Эмпирические, индивидуальные.
3. Лечение. Бифуркация сонной артерии рассекается и осуществляется артериотомия ОСА и НСА. После эндартерэктомии область окклюзии ВСА закрывается непрерывным швом. Кровоток по ВСА может быть восстановлен в некоторых случаях, даже если сосуд тромбирован. В случае достижения обратным кровотоком канала сонной артерии можно попытаться провести реканализацию. Катетер Фогарти продвигается в область сонного канала и раздувается. Тромб удаляется при осторожном потягивании катетера.
4. Осложнения. Повреждение периферических нервов (VII, X, XII), инсульт, инфекция, монокулярная слепота.
VI. Экстракраниальный отдел позвоночных артерий:
а) Сужение места отхождения позвоночной артерии (ПА). Место отхождения позвоночной артерии (ПА) является типичной локализацией ее стеноза. Стеноз обычно проявляется симптомами недостаточности ПА (головокружение и т.д.). Кроме того, можно увидеть симптомы поражения ЗМА (одноименная гемианопсия). Стеноз ПА также часто встречается при обследовании по поводу ишемических симптомов региона ВСА. Можно заподозрить и гемодинамическое происхождение симптомов у некоторых пациентов, например, с аплазией или гипоплазией противоположной ПА и недостаточно развитыми коллатералями.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Эмпирические, индивидуальные; считается, что лечение необходимо только при высокой степени стеноза.
3. Лечение. Эндоваскулярный подход является первой линией терапии. Может быть выполнено стентирование, но простая чрескожная транслюминальная ангиопластика предпочтительнее. Кроме того, может быть использован анастомоз ПА-ОСА. Подход к сосудам через разрез в нижней половине передней границы кивательной мышцы. ПА пересекается у места отхождения и подшивается к ОСА. Особая осторожность соблюдается в отношении возвратного нерва и лимфатических сосудов (левая сторона).
4. Осложнения. При эндоваскулярном леченим число осложнений минимально (диссекция артерии, артериальный тромбоз), при открытой операции происходит повреждение окружающих структур (нервов, лимфатических путей), окклюзии шунта, сосуда.
б) Сужение среднего сегмента позвоночной артерии (ПА) (С2-С6). Симптомы аналогичны описанным выше. Причиной также может являться внешнее сдавление ПА, вызванное гипертрофией унковертебральных суставов у пациентов с дегенеративными заболеваниями позвоночника, также может быть перегиб между двумя отверстиями.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Индивидуальны.
3. Лечение. Декомпрессия позвоночной артерии (ПА) может быть осуществлена с помощью рутинной передней дискэктомии у пациентов с унковертебральными остеофитами. Предпочтительный доступ, однако, боковой. Доступ к позвоночнику либо кпереди, либо кзади от кива-тельной мышцы, позади сонной артерии и яремной вены. Остеофиты можно выборочно удалить, ПА открывают до нужной длины (раздвигая два соседних отверстия и получая доступ к ПА на протяжении 40-50 мм) для извитой резекции или выпрямления.
Атеросклеротические изменения в этой области крайне редки. При необходимости проводится эндоваскулярное лечение.
4. Осложнения. Травма корешков, тромбоз, эмболия.
в) Сужение верхнего сегмента позвоночной артерии (ПА) (от С2 до слияния ПА). В этой области атеросклеротическое поражение встречается наиболее часто. При симптоматическом поражении определяется возможность эндоваскулярного или хирургического лечения.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Редкие и строго индивидуальные.
3. Лечение. Эндартерэктомия не выполняется; раньше чаще накладывались обходные анастомозы (ОСА-ПА), но они теперь заменены на эндоваскулярные вмешательства (ангиопластика, стентирование).
г) Синдром лучника. При максимальном повороте головы (как при стрельбе из лука), противоположная ПА растягивается и таким образом стенозируется или окклюзируется. В редких случаях при гипоплазированной или аплазированной противоположной ПА и недостаточно развитых коллатералях можно выявить ПА-ЗМА ишемию. Эти симптомы могут быть временными или постоянными (одноименная гемианопсия). Было описано несколько смертельных случаев.
1. Диагностика. ДСА без и с максимальным поворотом головы.
2. Показания. Индивидуальные.
3. Лечение. При лечении используется фиксация С1-С2 или ПА. В случае сдавления ПА иссекают сформированное костное С1 позвоночное отверстие, и ПА освобождается от окружающих структур.
4. Осложнения. Травма окружающих нервных структур.
VII. Прямая реваскуляризация:
а) ЭИКМА. Анастомоз «конец-в-бок» между донором (поверхностная височная артерия) и акцептором (оперкулярная ветвь СМА) обеспечивает около 18 мл/мин. крови. Международной совместной исследовательской группе ECIC не удалось доказать пользу обходного анастомоза для профилактики инсульта (особенно у пациентов со стенозом СМА).
— Показания. Неизлечимые другими методами ВСА/СМА аневризмы или опухоли.
— Относительные показания. Окклюзия ВСА/СМА у пациентов с нарушенным цереброваскулярным резервом мощности (доказано ОФЭКТ, ПЭТ, перфузионной КТ) и отсутствующее/небольшое ишемическое поражение.
— Диагностика. Клинически, ДСА, КТ/МРТ и определение цереброваскулярного резерва мощности.
— Хирургическое лечение. Выделяется ветвь поверхностной височной артерии. Центром небольшой трепанации черепа является точка на 6 см выше козелка, твердая мозговая оболочка рассекается Y-образно. Акцептор артерии выделяется, между двумя временными клипсами выполняется линейная артериотомия, оба сосуда ушивают «конец-в-бок» с использованием шовного материала 10/0.
Особая осторожность должна быть направлена на закрытие раны, необходимо не допустить утечки спинномозговой жидкости, деформации сосудов или чрезмерного давления костного лоскута.
б) Анастомоз с использованием венозной/артериальной вставки. В случае недостаточно развитой поверхностной височной артерии для создания обходного анастомоза между ОСА/НСА и внутричерепным отделом ВСА или проксимальным СМА используются артериальные и венозные протезы. При окклюзирующих заболеваниях эта операция применяется редко, так как есть опасность разрыва.
в) Анастомозы в задней циркуляции. Анастомозы задней циркуляции накладываются в случаях ишемии в ВББ. Они состоят из анастомоза между поверхностной височной — верхней мозжечковой артериями, и между поверхностной височной/затылочной артериями — задней нижней мозжечковой артерией.
— Диагностика. Клинические данные, ДСА, КТ/МРТ, определение цереброваскулярного резерва мощности.
— Показания. Редкие и индивидуальные, в последнее время часто заменяется эндоваскулярной ангиопластикой и стентированием.
г) ВСА-ВСА анастомоз. В основном это анастомоз между ПМА, например, при веретенообразной аневризме А2 сегмента.
— Показания. Показания индивидуальны. Описано много вариантов, с низко- и высокопотоковым анастомозом (например, ELANA техника). До сих пор ни одно рандомизированное исследование не выявило преимуществ анастомоза в любой подгруппе пациентов.
— Осложнения. Инсульт, гиперперфузионные осложнения и проблемы с заживлением раны.
VIII. Непрямая реваскуляризация:
а) Энцефалодуроартериомиосинангиоз. Энцефалодуроартериомиосинангиоз (EDAMS) и его вариации (EMS, EDAS) заключаются в укладке изолированной височной мышцы с невыделенными ветвями поверхностной артерии на поверхность мозга с открытыми сосудами. Неоваскуляризация с развитием НСА-ВСА коллатералей при болезни моя-моя может быть доказана при ангиографии.
— Показания. Индивидуальны, в основном—болезнь моя-моя.
— Осложнения. Инфекции, долгое заживление раны.
Учебное видео анатомии сосудов Виллизиева круга
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Стеноз (окклюзия) сонной артерии
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Чаще всего заболевание задевает внечерепные сосуды, однако патология интракраниальных артерий также встречается. Это состояние является причиной половины клинических случаев ишемии мозгового вещества и около 30% инсультов. Различают полную и неполную обтурацию (закупорку) сосудистого просвета, которые приводят к нарушению кровоснабжения.
Почему развивается стеноз сонных артерий?
Заболевание не имеет единственной причины. Чаще всего, это совокупность факторов риска. При их длительном действии, достаточной интенсивности и склонности организма развивается болезнь. Это осложняет ситуацию, так как нет единственного фактора, который нужно устранить, чтобы скорректировать ситуацию. Нередко бывают ситуации, когда на организм действует несколько причин, по которым развивается патология. Рассмотрим возможные причины.
Тромб, прикрепленный к стенке, приводит к тромбозу. Стоит отличать это состояние от тромбоэмболии, при которой тромб смещается со своего места, продвигается дальше по сосудистому руслу и в месте сужения диаметра закупоривает его. В роли эмбола может выступить и сама бляшка.
Что еще вызывает стеноз?
Какими проявлениями сопровождается патология?
Неспецифическая симптоматика требуют от пациента и врача высокого уровня ответственности, так как необходима качественная диагностика. От постановки диагноза зависит то, насколько правильным будет лечение патологии и результат.
Диагностическая программа при заболевании
Прежде всего, необходимо своевременное начало диагностического поиска. Лучше исключить заболевание и спокойно продолжать жить, чем откладывать визит к врачу “на потом”. При симптомах, которые вызывают настороженность, необходима профессиональная медицинская помощь. Врач начинает постановку диагноза с опроса пациента и общих клинических исследований. Если есть неврологическая симптоматика, оцениваются рефлексы, чувствительность, двигательная активность, работа мышц и анализаторов. Из инструментальных методик применяются:
Функциональные пробы во время ультразвукового исследования;
Магнитно-резонансная томография головного мозга.
Современные методы лечения
Выбор метода лечения зависит от места стеноза, его протяженности, размера пораженного участка головного мозга и характера сопутствующей патологии.
Рассмотрим показания к хирургическому лечению:
перенесенные ишемические эпизоды при стенозе внутренней сонной артерии 60% и более;
отсутствие симптомов и стеноз артерии более 70%;
(ишемический инсульт с ограниченным участком поражения,)
(окклюзия, которая не имеет симптомов и подтверждена инструментально);
(высокий риск эмболии);
признаки недостатка кровотока в тканях головного мозга.
 | 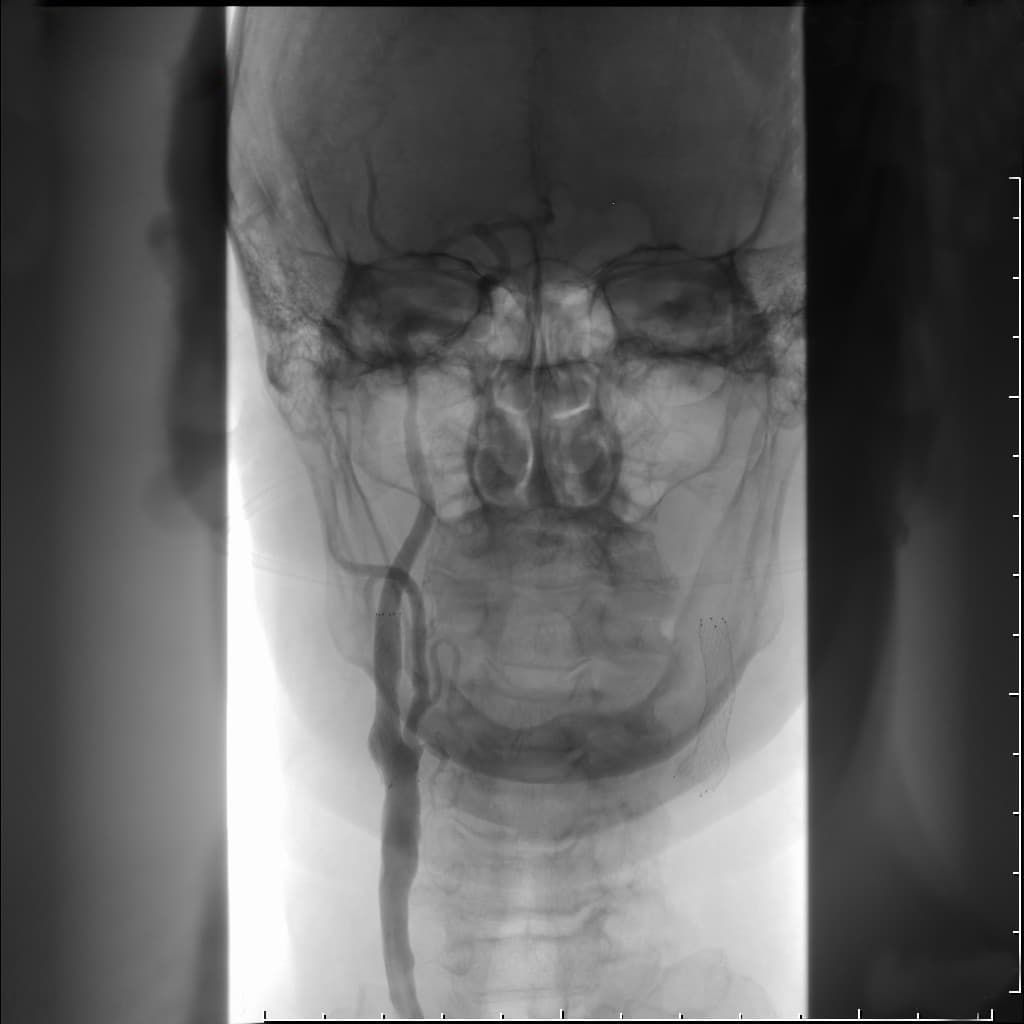 |
Выбор методики происходит после полноценного обследования пациента, с учетом сопутствующих заболеваний, возможных противопоказаний. Весь период лечения пациент находится под контролем медицинского персонала, проводятся исследования в динамике, которые отражают реакцию организма на примененные методы.
Для того, чтобы получить лечение, необходимо обратиться на консультацию к врачу. После проведенных методов диагностики и постановки точного диагноза, врач назначит дату вмешательства. В клинике есть все условия для диагностики, лечения и послеоперационного восстановления. Имеется возможность длительного наблюдения у лечащего врача. Документация и результаты исследований пациента хранятся в специальной программе и могут быть использованы в любой момент лечения.