Обызвествление тазобедренного сустава что это
Кальцифицирующий тендинит тазобедренного сустава сравним с кальцифицирующим тендинитом плечевого сустава. Аморфные кальцифицированные массы откладываются в сухожилиях средней ягодичной мышцы кнаружи от большого вертела и малой ягодичной мышцы выше капсулы.
У больного обычно отмечаются сильные боли в тазобедренном суставе. Бедро находится в положении сгибания, отведения и наружной ротации. Мышечный спазм ограничивает его движения во всех направлениях. Врач определяет болезненность при пальпации над местом воспаления. Рентгенография часто выявляет облаковидное помутнение в мягких тканях, окружающих тазобедренный сустав.
Обычно эффективны тепло, покой и противовоспалительные препараты. Отложения кальция легче абсорбируются, если их разрушить иглой в пораженном сухожилии под местной анестезией.
Щелкающее бедро
Щелкающее бедро редкое поражение тазобедренного сустава у молодых женщин, при котором подвздошно-берцовая связка или утощенный задний край сухожильного прикрепления большой ягодичной мышцы проскальзывает по большому вертелу, издавая пальпируемый и нередко слышимый щелчок. Состояние это обычно безболезненное, но при воспалении сумки может стать болезненным.
Ощущение щелканья возникает при сгибании колена, активной внутренней ротации и приведении бедра. Щелканье редко слышно при пассивных движениях.
Лечение щелкающего бедра
Щелкабшее бедро обычно только раздражает, пациентке следует разъяснить его. Если оно причиняет беспокойство, больную необходимо направить к ортопеду для консультации.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Патология мягких тканей области плечевого и тазобедренного суставов — диагностика и лечение
Рассмотрены нозологические формы периартикулярных заболеваний плечевого и тазобедренного суставов, диагностика и подходы к лечению околосуставной патологии мягких тканей с применением нестероидных противовоспалительных средств, глюкокортикостероидов.
Nosologic forms of para-articular diseases of hip and shoulder joints are analyzed, together with diagnostics and approaches to treatments peribursal soft tissues pathology with application of nonsteroidal antiinflammatory agents, glycocorticosteroids.
Периартикулярная патология широко распространена и включает в себя огромный спектр изменений от синдромов, выделенных в отдельные нозологические единицы, до симптомов, сопутствующих ревматологическим заболеваниям.
При описании мягкотканой патологии обычно используют следующие понятия:
Периартикулярные заболевания плечевого сустава представлены несколькими нозологическими формами:
1) изолированным поражением сухожилий мышц, окружающих сустав:
2) диффузным невоспалительным поражением капсулы плечевого сустава (ретрактильный капсулит);
3) субакромиальным синдромом (комплексное поражение структур, окружающих субакромиальную сумку).
Шаровидное строение плечевого сустава позволяет производить в нем разнообразные движения: сгибание, разгибание, отведение, приведение и ротацию. Следует помнить, что угол движения в плечевом суставе без участия лопатки характеризует истинный объем движений в нем, а с участием их — полный объем. При тестировании отведения плеча боль в суставе может появляться лишь в момент, когда оно достигает 70–90°. При этом большой бугорок плечевой кости поднимается вплотную к акромиальному отростку и может сдавливать проходящие здесь структуры (сухожилие надостной мышцы и субакромиальную сумку). При продолжении подъема руки большой бугорок отходит от акромиального отростка и боли значительно уменьшаются. Такая болезненная дуга характерна для тендинита надостной мышцы или субакромиального бурсита. Появление боли в момент максимального отведения руки в плечевом суставе (до 160–180°) указывает на поражение ключично-акромиального сустава. При переднем вывихе отмечается смещение головки плечевой кости кпереди и книзу, что ведет к характерному изменению контуров плеча и резкому ограничению подвижности из-за болезненности (табл. 1).
При тендинитах мышц плеча рекомендуется следующее:
Лечение кальцифицирующего тендинита сухожилий вращательной манжеты плеча соответствует тем же принципам, что и при обычном тендините. Однако кальцифицирующий тендинит редко излечивается полностью и часто рецидивирует. Имеются данные об эффективности в ряде случаев экстракорпоральной ударноволновой терапии в отношении как болевого синдрома, так и самих кальцификатов.
Ретрактильный капсулит следует рассматривать как один из вариантов синдрома рефлекторной симпатической дистрофии (изолированно или в рамках синдрома «плечо–кисть»), который отличается от тендинитов отсутствием дегенеративного компонента в патогенезе, диффузностью поражения капсулы плечевого сустава, проявляющегося фиброзом, вовлечением костных структур в виде регионарного остеопороза.
Лечение ретрактильного капсулита направлено на физическую реабилитацию с восстановлением первоначального объема движений в плечевом суставе, подчиняется принципам лечения рефлекторной симпатической дистрофии.
Субакромиальный синдром (субакромиальный синдром столкновения) развивается вследствие нарушения баланса между мышцами — стабилизаторами и депрессорами головки плечевой кости (надостной, подостной, подлопаточной и двуглавой мышцы плеча), что приводит к уменьшению пространства между головкой плечевой кости и акромионом, к хронической травматизации сухожилий мышц вращательной манжеты плеча при движениях.
Выделяют стадии субакромиального синдрома.
I. Отек и кровоизлияния в сухожилиях.
II. Фиброз, утолщение сухожилий, появление в них частичных надрывов.
III. Полные разрывы сухожилий, дегенеративные костные изменения, вовлекающие нижнюю поверхность акромиона и большой бугорок плечевой кости.
Лечение субакромиального синдрома зависит от степени выраженности клинических проявлений и стадии процесса. При I стадии — избегать подъема руки над головой, пробная терапия полными дозами НПВС в течение двух недель, подакромиальное введение глюкокортикостероидов (ГКС) (повторная инъекция не ранее чем через 6 недель), физиотерапевтическое лечение при наличии слабости мышц плечевого пояса (через 1–2 недели). При II стадии — медикаментозное лечение (см. выше), при неэффективности в течение года — субакромиальная декомпрессия (пересечение клювовидно-акромиальной связки с передней акромионопластикой), при III стадии — артроскопическая ревизия субакромиального пространства, удаление остеофитов, восстановление целостности сухожилий.
Поражение периартикулярных тканей области тазобедренного сустава
Тазобедренный сустав — крупный шаровидный сустав, который обладает значительным объемом движений: сгибание/разгибание, отведение/приведение, пронация/супинация. Подвижность тазобедренного сустава обусловливается удлиненной шейкой бедренной кости, которая образует с осью конечности угол 130°. Наиболее частыми причинами болей в тазобедренных суставах служат травмы, артриты (остеоартроз (ОА), ревматоидный артрит), асептический некроз головки бедренной кости, рассекающий остеохондрит (болезнь Пертеса), инфекции (например, остеомиелит, туберкулезный коксит). Однако нередко встречается и патология мягких тканей, окружающих сустав (табл. 2).
Наиболее трудная диагностическая ситуация возникает тогда, когда пациент жалуется на боли в области тазобедренного сустава, но при рентгенологическом исследовании изменений не обнаруживается. В этих случаях имеет значение:
Наиболее частой причиной боли становятся бурситы в области больших вертелов, для которых характерны:
Лечение околосуставной патологии области тазобедренного сустава должно учитывать основное заболевание (например, ОА — назначение «хондропротективных» средств, контроль массы тела; серонегативный спондилоартрит — назначение болезнь-модифицирующих препаратов (сульфасалазин, метотрексат и др.), туберкулезный коксит — противотуберкулезных специфических средств и т. д.). Нередко основными методами лечения становятся локальное введение ГК, проведение электрофореза и ионофореза, назначение миорелаксантов.
Одно из основных направлений в лечении околосуставной патологии мягких тканей — это назначение различных форм НПВС. Противовоспалительная и анальгетическая активность НПВС связана с уменьшением продукции простагландинов. Противовоспалительное действие НПВС обусловлено подавлением активности циклооксигеназы (ЦОГ) — основного фермента метаболизма арахидоновой кислоты на пути превращения ее в простагландины. Механизмы действия НПВС достаточно хорошо изучены, описаны также основные побочные эффекты данной группы лекарственных средств, ограничивающие их применение у пациентов в группах риска. Альтернативой пероральному и парентеральному использованию НПВС, а также важным вспомогательным компонентом комплексного лечения болевого синдрома при периартикулярной патологии является локальная терапия с применением НПВС. В настоящее время сформулированы основные требования к локальной терапии: препарат должен быть высокоэффективен, не должен вызывать местных токсических и аллергических реакций, а также обладать способностью к проникновению через кожу, достигая ткани-мишени, концентрация препаратов в сыворотке крови не должна достигать уровня, приводящего к побочным эффектам. Наиболее удачной формой для локальной терапии является использование геля, в составе которого спирт в качестве растворителя обеспечивает быстрое всасывание действующего вещества в поверхностно расположенные структуры сустава. Поэтому применение геля является оправданным по сравнению с мазями или кремами и более экономичным. Всем этим требованиям отвечает Дип Рилиф — двухкомпонентный гель для наружного применения на основе ибупрофена 5,0% и ментола 3,0% природного происхождения, в котором анальгетический и противовоспалительный эффекты ибупрофена дополняются и усиливаются терапевтическими свойствами левоментола (оптического изомера ментола) за счет рефлекторной реакции, связанной с раздражением нервных окончаний кожи, стимуляцией ноцицепторов. Благодаря компонентам основы геля молекулы ибупрофена в связанном состоянии проникают сквозь поверхностный слой кожи. Ментол обуславливает освобождение сосудорасширяющих пептидов, что приводит к дополнительному отвлекающему, обезболивающему эффектам, вызывая ощущение легкой прохлады. Для усиления локального противовоспалительного эффекта средство должно наноситься многократно в течение дня. Клинические исследования последних лет показали, что минимальным является 4-кратное нанесение локального средства в течение суток. При активном воспалении с максимально выраженными болями нанесение препарата следует увеличить до 6 раз в день.
Литература
Н. А. Шостак, доктор медицинских наук, профессор
Н. Г. Правдюк, кандидат медицинских наук
А. А. Клименко, кандидат медицинских наук, доцент
ГБОУ ВПО РНИМУ им. Н. И. Пирогова Минздравсоцразвития, Москва
Обызвествление суставов
Кальциноз (Обызвествление) суставов.
Кальциноз коленного, плечевого и тазобедренного суставов может вызвать серьезные проблемы, если диагностика и лечение не проводится заблаговременно. Тазобедренный сустав является одним из самых крупных и важных суставов в организме. Поскольку каждый тазобедренный сустав должен нести половину своего веса тела, эта нагрузка увеличивается еще больше во время таких движений, как ходьба, бег, подъем по лестнице и приседание, и может увеличиваться в несколько раз по сравнению с весом тела. Поэтому некоторые врожденные или более поздние нарушения тазобедренного сустава вызывают серьезные проблемы, даже если не замечены в раннем периоде.
Причины кальциноза.
В раннем детстве самым важным обнаруженным недугом в тазобедренном суставе является врожденный вывих бедра.
Это состояние, если его не лечить вовремя, вызывает сильную хромоту в пожилом возрасте, сопровождающуюся болью и затруднением движений.
Ревматические заболевания
Воспалительные или дегенеративные ревматические заболевания приводят к ухудшению структуры тазобедренного сустава. Кальциноз тазобедренного сустава является наиболее распространенной причиной боли в зрелом возрасте.
Инфекции
Микробы, которые попадают непосредственно или переходят из другой части тела, могут вызвать воспаление в тазобедренном суставе.
Опухоли
Рак молочной железы, легких и предстательной железы может распространиться на тазобедренный сустав и вызвать сильную боль в бедре.
Сосудистые причины
Боль в бедре может возникнуть в результате обструкции кровоснабжения костей бедра или нарушения кровотока в бедре. В перечисленных выше случаях необходимо сначала определить причину боли. Для этой цели после детального клинического обследования применяются различные методы визуализации. Наиболее распространенными методами визуализации являются классическая рентгенография, ультразвук, компьютерная томография и МРТ.
Причины и лечение кальцификации
Кальций – макроэлемент, участвующий в обменных процессах, является строительным материалом для крепких костей и зубов. Избыточное поступление минерала на фоне нарушения усвоения приводит к его отложению в мягких тканях, внутренних органах и кровеносных сосудах. Такой патологический процесс получил название кальциноз. Кальцификация продолжительное время может протекать бессимптомно и привести к необратимым последствиям в организме.
Классификация кальцификации
Кальцификация – патологический процесс, для которого характерно отложение кальция. В зависимости от локализации макроэлемент может накапливаться и поражать:
В зависимости от этиологии кальцификация бывает 3 типов:
Также кальциноз может быть системным, поражая все органы человека или местным, с локализацией в одном органе или системе.
Причины кальцификации
Отложение кальция в мягких тканях, внутренних органах происходит в результате нарушения метаболизма, что приводит к нарушению усвоения важного макроэлемента для человеческого организма. Чаще всего, сбои в обменных процессах вызваны эндокринными патологиями, болезнями почек инфекционного и аутоиммунного характера, нарушением выработки ферментов при печеночных патологиях и заболеваний поджелудочной железы.
К нарушению обмена кальция может привести недостаточное поступление магния и избыток витамина Д, которые принимают непосредственное участие в усвоении организмом макроэлемента.
Кальцификация отдельного органа может развиваться при образовании кист, опухолей доброкачественного и злокачественного характера, дистрофии тканей.
Процесс образования кальциевых конгломератов также затрагивает соединительную и хрящевую ткань, атеросклеротические бляшки, погибшие паразитирующие микроорганизмы, импланты.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Известковые отложения в ходе плановых осмотров специалистами или при инструментальном исследовании могут обнаруживаться на зубах, костях, сосудах, мышечных и нервных волокнах. Скопление макроэлемента на тканях органов приводит к нарушению их функционирования.
При поражении сердечной мышцы и сосудистой системы, у больного появляется болевой синдром в грудине, руке, шее, спине, который сохраняется продолжительное время. Также происходит нарушение кровотока, что приводит к скачкам артериального давления, появлению чувства холода в конечностях.
При поражении почек нарастают симптомы интоксикации, нарушается диурез, кожные покровы становятся сухими, вялыми. При кальцификации органов пищеварительного тракта, нарушается их работа, что приводит к возникновению тошноты, рвоты, чувства тяжести в абдоминальной области, запоров.
При поражении и скоплении большого количества кальция в головном мозге больной испытывает частые приступы головной боли и головокружения, скачки внутричерепного давления, нарушение координации движения, ухудшение памяти, проблемы со зрением и слухом. По мере прогрессирования болезни возможны обмороки.
Вместе с этим кальциноз приводит к снижению работоспособности, постоянной вялости и усталости, слабости, снижению массы тела.
Диагностика
Для подтверждения диагноза используется рентгенологическая диагностика. Данный метод позволяет определить характер и размер отложений, а также степень поражения органа, в котором локализуется кальциевый конгломерат. В качестве дополнительных методов исследования назначается:
Для выявления причины кальцификации тканей назначаются дополнительные исследования, в виде общеклинического и биохимического анализа крови. Последний способ позволяет определить уровень кальция, фосфора и магния в крови. При нарушении функций почек назначается общеклинический и бактериологический анализ мочи для оценки работоспособности почек.
Для исключения злокачественного характера новообразований в пораженном органе назначается биопсия тканей. Данный метод предполагает забор биологического материала и его исследования под микроскопом в лабораторных условиях. Биопсия помогает также дифференцировать доброкачественное и злокачественное новообразование.
Лечение
Для лечения кальциноза назначается терапевтический курс, который поможет справиться с заболеванием-первопричиной. Так, если к избыточному отложению кальция привело воспаление инфекционной природы, назначаются антибактериальные препараты.
При нарушении усвоения кальция назначаются медикаменты, содержащие магний, который является антагонистом кальция. Достаточное поступление магния с продуктами питания и медикаментозными препаратами позволяет растворить конгломераты и вывести избыток кальция из организма. В ходе лечения важно принимать диуретики, которые помогут ускорить процесс выведения макроэлемента.
В процессе усвоения кальция принимает участие витамин Д, избыточное поступление которого также отрицательно сказывается на состоянии организма. Поэтому в ходе лечения необходимо соблюдать специальную диету, которая исключает употребление в большом количестве продуктов питания, богатых кальцием и витамином Д. К таким относят рыбу жирных сортов, листовую зелень, молочные продукты, яичный желток, орехи.
При неэффективности консервативных методов лечения, а также образовании конгломератов больших размеров назначается их оперативное удаление. Выбор метода хирургического вмешательства проводится в зависимости от размеров скоплений кальция, а также их локализации.
Кальциноз в период беременности
Отложение кальция во время вынашивания ребенка чаще всего диагностируется в конце третьего триместра гестационного периода. С медицинской точки зрения такой процесс допустим и связан с видоизменением плаценты.
Если кальцификация диагностируется на более ранних сроках, это может привести к преждевременному созреванию плаценты. Как правило, кальциноз у беременных связан с употреблением большого количества продуктов, богатых кальцием, инфекционными процессами и метаболическими нарушениями.
Избыток макроэлемента в организме беременной женщины также опасен, как и его недостаток. Может стать причиной травм ребенка и матери в период родоразрешения.
Профилактика
Чтобы предупредить кальцификацию мягких тканей и внутренних органов следует особое внимание уделить правильному питанию. Важно обеспечить достаточное поступление всех минералов и витаминов в организм, чтобы предупредить развитие патологий различной этиологии.
Также людям с врожденными и приобретенными заболеваниями сердечно-сосудистой системы, почек, эндокринными патологиями важно регулярно проходить плановые осмотры у специалистов, что поможет своевременно предупредить развитие осложнений.
Лечение различных заболеваний стоит проводить только под контролем специалиста и в соответствии с его рекомендациями. Некоторые группы лекарственных препаратов, в том числе для снижения уровня холестерина в крови, артериального давления, а также антибактериальные и гормональные средства могут привести к повышению уровня кальция в организме и нарушению его обмена.
Для предупреждения кальциноза следует вести активный образ жизни, который помогает восстановить нормальный метаболизм, отказаться от употребления алкогольных напитков и табакокурения.
Кальцификация тканей – патологический процесс, связанный с высокой концентрацией кальция в организме. Поражает сердечно-сосудистую, нервную, опорно-двигательную, пищеварительную и мочевыделительную системы. Для предупреждения болезни необходимо правильно питаться и вести здоровый образ жизни. В качестве терапии назначается курс медикаментозных препаратов для устранения причины патологического процесса и нормализации уровня кальция и магния в крови.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Обызвествление тазобедренного сустава что это
а) Определение:
• Группа заболеваний, при которых отложения кристаллов могут проявляться изолированными объемными образованиями, имитирующими мягкотканные опухоли
1. Общая характеристика:
• Лучший диагностический критерий:
о Изменения в прилежащих костях и суставах, а также данные лабораторного анализа облегчают дифференциальную диагностику
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Для оценки обызвествленных объемных образований и сопутствующих изменений в прилежащих костях лучше использовать рентгенографию и КТ
о В некоторых случаях при сомнительных результатах вышеупомянутых исследований МРТ с контрастным усилением может облегчить дифференциальную диагностику с опухолями
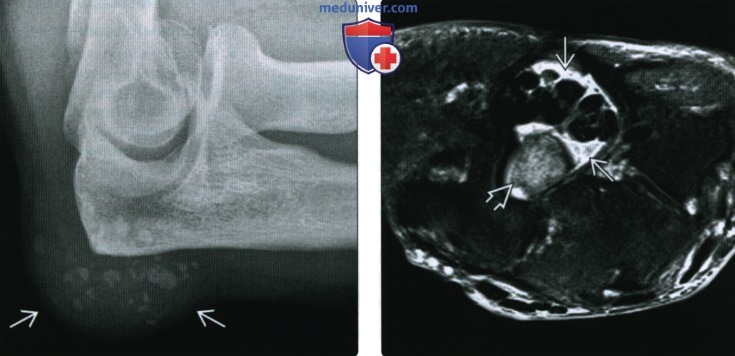
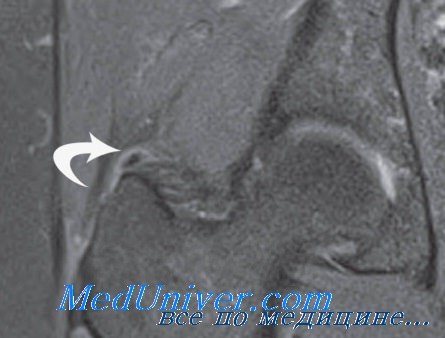
(Справа) При МРТ запястья в аксиальной плоскости на ППВИ в режиме FS визуализируется жидкость вокруг синовиального влагалища сухожилий ладонной поверхности кисти. Зона аморфной структуры может быть ошибочно расценена, как мягкотканное новообразование. Однако она соответствует скоплению кристаллов кальция пирофосфата дигидрата. 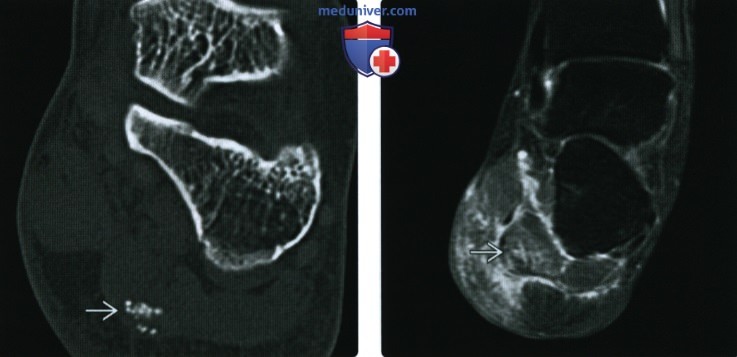
(Справа) У этого же пациента при МРТ в коронарной плоскости на ППВИ в режиме FS в коротком сгибателе пальцев визуализируются гипоинтенсивные кальцификаты. В прилежащих отделах мышцы, фасции и подкожной жировой клетчатки также выявляется негомогенно гиперинтенсивный сигнал. МРТ позволяет подтвердить отсутствие объемных образований. При биопсии было выявлено, что эти изменения соответствуют отложению кристаллов кальция пирофосфата дигидрата. 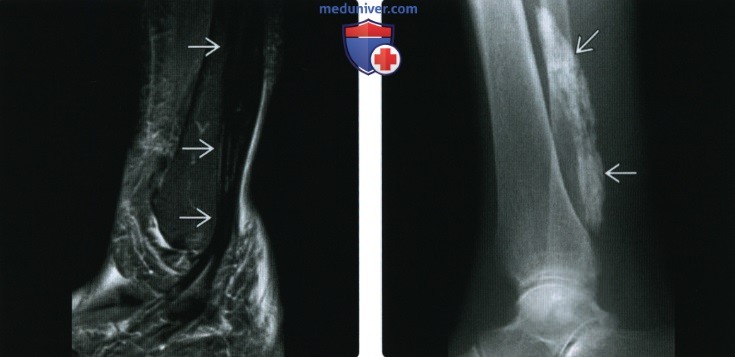
(Справа) Рентгенография в боковой проекции, этот же пациент: в области ожидаемого расположения сухожилия длинной малоберцовой мышцы визуализируется плотное гомогенное обызвествление, служащее при МРТ источником гипоинтенсивного сигнала. Обызвествление обусловлено отложением в сухожилии гидроксиапатита.
в) Дифференциальная диагностика болезней отложения кристаллов, симулирующей опухоль мягких тканей:
1. Подагра:
• Метаболическое заболевание, характеризующееся гиперурикемией
• Отложения мононатрия урата в мягких тканях = тофусы
• Стопы, кисти, лодыжки, локти, колени и позвоночник
• Рентгенография: объемное образование в мягких тканях юкстаартикулярной локализации ± кальцификаты:
о Признаки сопутствующей артропатии
• КТ: облегчает визуализацию кальцификатов в тофусах:
о Узурация прилежащих костей от давления
• МРТ: объемное образование с интенсивностью сигнала от средней до низкой на Т1 ВИ и Т2 ВИ:
о При чувствительных к жидкости последовательностях может характеризоваться гиперинтенсивным сигналом
о Вследствие интенсивного гомогенного или гетерогенного контрастирования может имитировать опухоль
2. Болезнь отложения кристаллов кальция пирофосфата дигидрата:
• Также известна, кактофусная псевдоподагра
• Отложение кристаллов кальция пирофосфата дигидрата в мягких тканях сустава и вокруг него
• Имитирует опухоль, если проявляется обызвествленным объемным образованием в одном суставе
• Рентгенография: обызвествленное объемное образование с четким контуром ± узурация кости
• МРТ: объемное образование с интенсивностью сигнала от средней до низкой на Т1 ВИ и Т2 ВИ
3. Болезнь отложения гидроксиапатита:
• Также известна, как гидроксиапатитная артропатия, кальцифицирующий тендинит, кальцифицирующий бурсит
• Изолированные отложения кальцинатов в сухожилии, синовиальной сумке и периартикулярных мягких тканях:
о Чаще всего в плечевом и тазобедренном суставах
• Рентгенография: зернистые кальцификаты с четким контуром склонные к слиянию:
о ± форма хвоста кометы
• КТ: может выявляться выраженная узурация кости:
о Поражение проксимальных отелов плечевой кости (особенно области прикрепления большой грудной мышцы) и диафиза бедренной кости
о Крайне выражено поражение верхних шейных позвонков
о Отсутствие уровней жидкости
• МРТ: при всех последовательностях отложения кальция характеризуются гипоинтенсивным сигналом:
о В острой фазе наблюдается периферический отек
• Остеосцинтиграфия: повышенный уровень накопления РФП
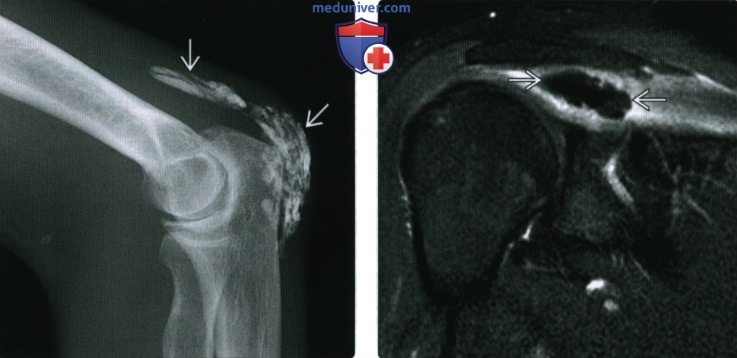
(Справа) При МРТ с контрастным усилением в коронарной плоскости на Т1ВИ в режиме FS в надостной мышце и ее сухожилии визуализируется гипоинтенсивная зона зернистой структуры. Выраженное контрастирование по периферии свидетельствует об интенсивном воспалительном процессе. Гипоинтенсивная зона соответствует отложению гидроксиапатита. 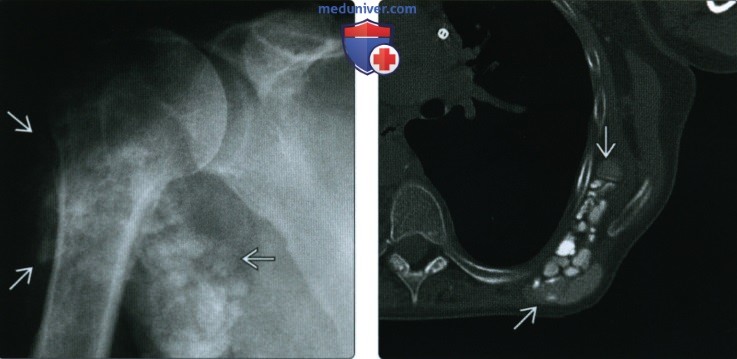
(Справа) Пациент, которому в течение длительного времени проводят гемодиализ. При КТ в аксиальной плоскости между лопаткой и ребрами визуализируется мультикистозное объемное образование. Кисты в различной степени обызвествлены. Такие изменения соответствуют кальцинозу при хронической почечной недостаточности. 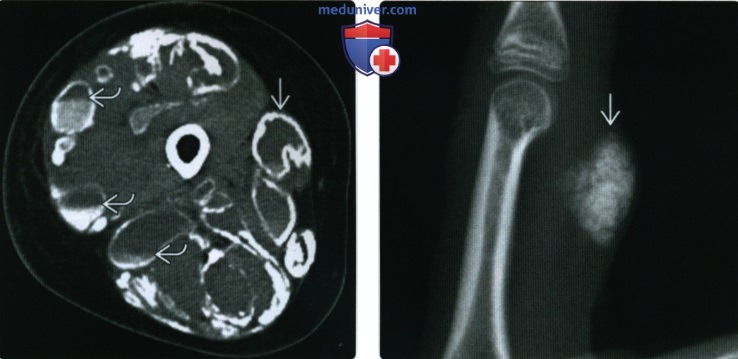
(Справа) Рентгенография указательною пальца в боковой проекции: в поверхностных мягких тканях визуализируется узловое обызвествление. Этот тип отложения кальция, встречающийся при склеродермии, получил название «ограниченный кальциноз». Отложение кальция, обусловленное нарушением метаболизма, может проявляться сходной лучевой картиной.
5. Кальциноз при хронической почечной недостаточности:
• Также известен, как метастатическое обызвествление, вторичный опухолевый кальциноз
• Дистрофическое и метаболическое обызвествление, обусловленное хронической почечной недостаточностью:
о Патологический уровень кальция и фосфатов в сыворотке крови
о Низкая скорость клубочковой фильтрации
о Пациенты, которым проводят гемодиализ
• Аналогичная лучевая картина, как и при опухолевом кальцинозе
6. Системный кальциноз:
• Слоистые отложения кальцинатов в мышцах, фасциях и подкожной клетчатке
• Встречается при полимиозите, дерматомиозите и реже при системной красной волчанке
7. Ограниченный кальциноз:
• Узловые отложения кальцинатов в дерме или подкожной клетчатке
• Встречается при заболеваниях соединительной ткани и метаболическом обызвествлении любой этиологии
г) Диагностическая памятка. Советы по интерпретации изображений:
• Данные лабораторного анализа и анамнеза позволяют сузить дифференциальный ряд
д) Список использованной литературы:
1. McKenzie G et al: Pictorial review: Non-neoplastic soft-tissue masses. Br J Radiol. 82(981):775-85, 2009
2. Kransdorf MJ et al: Masses that may mimic soft tissue tumors. In Kransdorf MJ et al: Imaging of Soft Tissue Tumors. 2nd ed. Philadelphia: Lippincott Williams & Wilkins. 524-9, 2006
3. Olsen KM et al: Tumoral calcinosis: pearls, polemics, and alternative possibilities. Radiographics. 26(3):871-85, 2006
4. Flemming DJ et al: Osseous involvement in calcific tendinitis: a retrospective review of 50 cases. AIR Am J Roentgenol. 181(4):965-72, 2003
Редактор: Искандер Милевски. Дата публикации: 28.5.2021
_550.gif)
_550.gif)






