Обызвествление серпа головного мозга что это такое
Местные симптомы в свою очередь могут быть разделены на косвенные и прямые. Из косвенных признаков известное значение имеют обызвествления различных образований мозга, как, например, шишковидной железы, сосудистых сплетений боковых желудочков, твердой мозговой оболочки и сосудов мозга.
Большинство авторов считает эти обызвествления физиологическими, так как они встречаются весьма часто и при отсутствии каких-либо патологических явлений. Отложения же извести в опухолях, гематомах, в воспалительных очагах, туберкулах и в паразитах после их гибели относят к патологическим обызвествлениям.
Н. Н. Альтгаузен считает неправильным название «физиологические» обызвествления, так как они также, по его мнению, обусловлены патологическим процессом. Он полагает, что эти обызвествления, связанные с процессом старения, нарушения обмена и развития соединительной ткани, являются атрофическими, а остальные патологическими.
На технически хорошо выполненной рентгенограмме часто можно обнаружить обызвествленную шишковидную железу. На боковом снимке она проицируется на 4—5 см кзади и кверху от турецкого седла, а на сагиттальном — по средней линии. Большое диагностическое значение приобретает обнаруживаемое на рентгенограммах смещение шишковидной железы внутричерепной опухолью. В зависимости от смещения железы в ту или другую сторону можно сделать вывод о местоположении опухоли.
Сагиттальные снимки в этом отношении имеют большее значение, чем боковые, так как на них довольно легко обнаружить смещение железы от средней линии. На боковых снимках оно может быть установлено только при значительном смещении железы.
Значительно реже наблюдается отложение извести в сосудистых сплетениях боковых желудочков. На боковом снимке они проицируются несколько кзади от шишковидной железы. Редко наблюдаемое одностороннее обызвествление сосудистого сплетения может быть принято за смещенную шишковидную железу. Последняя дает все же более густую тень. На сагиттальных снимках обызвествленные сосудистые сплетения проицируются на одинаковом расстоянии от средней линии. Эти обызвествления также приобретают значение только в тех случаях, когда определяется их смещение внутричерепной опухолью.
Из обызвествленных сосудов головного мозга нас в первую очередь интересует внутренняя сонная артерия. Некоторые авторы придают такому обызвествлению определенное патологическое значение, считая, что оно может быть причиной образования экскавации соска зрительного нерва без повышения внутриглазного давления (псевдоглаукома). Однако подобного рода обызвествления часто обнаруживаются у старых людей и при отсутствии каких-либо патологических изменений на дне глаза, а также при воспалительной глаукоме.
Тень обызвествленной сонной артерии проицируется на боковом снимке в просвете турецкого седла в виде изогнутой трубки. Нередко наблюдается обызвествление обеих сонных артерий. Иногда обызвествленные артерии хорошо выделяются на сагиттальных снимках глазниц, где они имеют вид кружочков, расположенных у верхне-внутрен-ней стенки глазницы или в области верхней глазничной щели.
Кроме описанных выше так называемых физиологических обызвествлений, которые в соответствующих случаях могут быть использованы в качестве косвенных признаков внутричерепных опухолей, отложения извести могут происходить и в патологических образованиях мозга. Эти изменения приобретают особое значение для определения локализации опухоли или другого патологического процесса. Следует, однако, иметь в виду, что но одной величине очага обызвествления нельзя еще делать вывода о размерах опухоли.
Обызвествления могут наблюдаться как в опухолях (менингиомы, глиомы, краниофарингиомы и т. д.), так и в неопухолевых образованиях, в туберкулах, гуммах, гематомах и т. д. По мнению ряда авторов (Копылов, Альтгаузен, Шварц), в некоторых случаях по характеру и форме обызвествления можно делать вывод и о гистологической структуре обызвествленных опухолей.
К прямым признакам внутричерепных опухолей относятся также изменения в костях черепа, которые обусловлены прямым воздействием близлежащей опухоли. Эти изменения могут проявляться в виде истончения, узур, разрушения или гиперостоза кости. При наличии таких изменений можно с большой вероятностью установить местоположение, а в ряде случаев и характер опухоли, особенно, когда имеется гиперостоз кости.
Болезнь Фара
Синдром Фара – заболевание, характеризующееся симметричной кальцификацией вещества головного мозга, что чаще всего связывают с патологией паращитовидной железы. Редкость патологии и полиморфизм клинической картины создают определенные трудности в своевременной диагностике. Данный синдром может быть как первичный (самостоятельное заболевание, обычно аутосомно доминантное) или же вторичный в результате различных процессов и метаболических нарушениях.
Терминология
Существует некоторая путаница в литературе по поводу того, синонимичны ли термины «болезнь Фара» и «синдром Фара». В общем данные термины взаимозаменяемые, разделяясь на:
· Первичный: эквивалент – семейный церебральный феррокальциноз или первичная семейная церебральная кальцификация (более предпочтительный термин) – без известной причины;
· Вторичный – вследствие определенных метаболических, инфекционных или иных причин.
Однако имеется точка зрения, что термин «болезнь Фара» должен быть заменен первичной семейной церебральной кальцификацией, тогда как «синдром Фара» должен использоваться для состояний с определенной причиной. В этом есть определенный смысл, поскольку в медицинской терминологии уже имеются подобные прецеденты (синдром Кушинга vs болезнь Кушинга, мойя-мойя синдром vs мойя-мойя болезнь).
Термин «идиопатическое обызвествление базальных ганглиев» лучше всего избегать.
Поскольку радиологические проявления и синдрома, и болезни Фара одинаковы, они будут обсуждаться для данных двух патологий в оставшейся статье.
Причины
Причины заболевания неизвестны. Предположительно заболевание имеет генетический характер с локализацией нарушений в четырнадцатой (локус 14q13), второй (локус 2q37) хромосомах, а также хромосомном участке q21.1-q11.23 восьмой хромосомы. При изучении семейных случаев определяется наследственная гетерогенность. Выявлены случаи, когда болезнь наследовалась аутосомно-доминантным и Х-сцепленным путем. Зафиксированы спорадические случаи, при которых семейный характер недуга не выявляется. Установлено, что клинический дебют определяется в тех случаях, когда общий объем кальцификатов достигает критических размеров – 3,9 см³.
История
Название «синдром Фара» связано с описанием случая кальцификации структур мозга, представленного в 1930 году немецким неврологом Карлом Теодором Фаром. В наше время предполагается, что пациент, описанный Фаром, не имел этого синдрома.
Эпидемиология и прогноз
Это очень редкое заболевание, которое поражает больше людей в 40–50-х годах; Кальцификация базальных ганглиев сама по себе является естественным явлением, связанным с возрастом, хотя обычно она не встречается при характерной степени синдрома. в наше время неизвестно лекарство от болезни Фара.
Очень сложно делать прогнозы относительно развития случаев болезни Фарса, поскольку исследования показывают, что ни степень кальцификации, ни возраст пациента не могут быть использованы в качестве предикторов неврологического и когнитивного дефицита. Тем не менее, наиболее распространенным является то, что болезнь приводит к смерти.
Симптомы этого заболевания
Степень выраженности симптомов болезни Фара варьируется в зависимости от конкретного случая. В то время как многие пострадавшие люди не показывают никаких признаков, в других случаях они появляются очень серьезные изменения, которые изменяют восприятие, познание, движение и другие области деятельности. Экстрапирамидные симптомы обычно появляются первыми.
Наиболее частые симптомы — деградация двигательных функций, деменция, судороги, головная боль, утомляемость, дизартрия, мышечная спастичность, атетоз. Также могут отмечаться симптомы паркинсонизма — тремор, ригидность мышц, маскоподобное лицо, шаркающая походка, «катающие» движения пальцев; такие симптомы обычно развиваются на поздних стадиях. Чаще наиболее заметна дистония и хорея. Также может развиваться психоз, в том числе напоминающий шизофрению.
Классификация
В практической неврологии болезнь Фара подразделяется на две клинические формы, отличающиеся возрастом манифестации, типом преобладающей симптоматики:
Диагностика
Основным диагностическим методом, позволяющим неврологу достоверно установить наличие очагов кальциноза в мозговых тканях, является КТ головного мозга. Интенсивность очагов на томограммах отражает уровень концентрации кальция. МРТ головного мозга значительно хуже визуализирует кальцификаты, но позволяет оценить сопутствующие дегенеративные процессы. С целью подтверждения идиопатического характера патологии проводится целый ряд дополнительных обследований:
Физиологические интеркраниальные обызвествления
Физиологическая интеркраниальная кальцификация очень распространена, и данная тема хорошо изучена в последние десятилетия. И нтеркраниальная кальцификация связана со старением головного мозга.
Наиболее частая локализация физиологического обызвествления:
Встречается у 2/3 взрослого населения. Количество кальцификации увеличивается с возрастом. Кальцинаты более 1 см в диаметре и обызвествление у детей моложе 9 лет наводят на мысли об новообразовании.
Хабенулярная комиссура играет центральную роль в регуляции лимбической системы. У 15% взрослого населения в виде криволинейного паттерна кальцификации, расположенный кпереди от шишковидного тела, размером не больше нескольких миллиметров.
Очень частая находка у пациентов в возрасте до 40 лет. Обызвествления сосудистых сплетений III и IV желудочков наблюдаются редко.
Кальцификаты в базальных ганглиях — это обычно случайная находка, которая встречается с частотой
1% (диапазон 0.3-1.5%) и чаще встречается у пациентов в пожилом возрасте. Кальцификаты в базальных ганглиях до 30 лет связывают с заболевания метаболического генеза.
Кальцификация выше перечисленных анатомических элементов встречается в 10% случаев у пожилого населения.
Кальцификация каменисто-клиновидной связки связана с возрастной дегенерацией и визуализируется в виде ламинарного или узелкового паттерна.
Кальцификация верхнего сагиттального синуса связана с возрастной дегенерацией и визуализируется в виде ламинарного или узелкового паттерна.
Обызвествление серпа головного мозга что это такое
Наряду с определением размеров турецкого седла при рентгенологическом обследовании черепа, особенно при неуточненной этиологии нарушений менструального цикла, важное практическое значение имеет выявление обызвествления твердой мозговой оболочки и образования гиперостоза внутренней пластинки свода черепа — так называемого эндокраниоза. По мнению З. Л. Леменевой, эндокраниоз является местным тканевым процессом и не связан с общими изменениями обмена кальция в организме.
Гипоталамо-гипофизарпые нарушения при эндокраниозе наиболее часто сопровождаются нарушениями углеводного и жирового обмена, менструальной и детородной функций, несколько реже наблюдаются трофические изменения кожи и слизистых оболочек половых органов, гирсутизм.
Установлена определенная корреляция между локализацией участков обызвествления твердой мозговой оболочки и клинико-неврологическими проявлениями: при поражении твердой мозговой оболочки преимущественно в лобном отделе у больных чаще встречаются разнообразные гипоталамические симптомы, обызвествление твердой мозговой оболочки позади спинки турецкого седла и в теменной области сопровождается признаками нарушений со стороны ретикулярной формации среднего мозга в сочетании с неврологическими проявлениями, среди которых преобладают стволовые.
При обнаружении усиления сосудистого рисунка на рентгенограмме в сочетании с лобным гиперостозом или обызвествлением твердой мозговой оболочки позади спинки турецкого седла у больных, по данным электроэнцефалографических исследований, выявляются признаки одновременного поражения анимальной нервной системы и гипоталамических симптомов, чаще отмечаются повышение уровня артериального давления и нарушения углеводного обмена.
Необходимой частью общего исследования нейроэндокринной системы у больных с нарушениями менструальной функции является изучение функции щитовидной железы и надпочечников, особенно при выявлении функциональных изменений в состоянии гипоталамо-гипофизарной системы. Изучение функции щитовидной железы проводится общепринятыми методами клинического исследования и радиоиндикации, по поглощению щитовидной железой 131I, содержанию в плазме крови белково-связанного йода и др.
Для уточнения первичного или вторичного характера гипотиреоза в дополнение к упомянутым методам исследования применяют пробу с ТТГ. В течение 2 дней вводят внутримышечно по 5 ЕД ТТГ и затем оценивают результаты исследования по увеличению поглощения щитовидной железой 131I. Пробу считают положительной, если эти показатели увеличились не менее чем вдвое по сравнению с исходными данными.
С. Н. Хейфец указывает, что пробу с ТТГ и повторное исследование с 13I можно проводить не ранее чем через 2 мес после первого при условии, что обследуемая не будет принимать в этот период препаратов, содержащих йод или бром.
Увеличение после нагрузки ТТГ поглощения щитовидной железой 131I указывает на вторичный диэнцефально-гипофизарный генез гипотиреоза.
Важную роль при обследовании больных с нарушениями менструальной функции играет изучение функции надпочечников, особенно при обнаружении проявлений так называемого вирильного синдрома. Различные варианты рентгенологического исследования могут способствовать установлению диагноза опухоли или массивной гиперплазии надпочечников.
Болезнь Фара
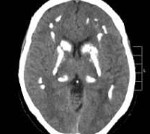
Болезнь Фара — идиопатическая симметричная кальцификация церебральных структур: подкорковых ганглиев, коры полушарий, мозжечка. Может протекать бессимптомно, клинически проявляется экстрапирамидными расстройствами (гиперкинезами, паркинсонизмом), мозжечковыми нарушениями, интеллектуальным снижением. Диагностируется по данным церебральной КТ при исключении вторичного характера кальцинированных очагов по результатам биохимических, ультразвуковых, ПЦР исследований. Лечение симптоматическое с применением средств, улучшающих тканевый обмен, цитопротекторов, препаратов леводопы, антиконвульсантов.
МКБ-10
Общие сведения
Болезнь Фара включает случаи первичного идиопатического отложения кальция в мозговых структурах, вторичные формы церебрального кальциноза в рамках данной патологии не рассматриваются. Первые подробные описания заболевания сделаны в 1930 году немецким невропатологом К.Т. Фаром. Болезнь Фара является редкой нозологией, распространённость составляет менее 1 случая на 1 млн. населения. Гендерные различия в заболеваемости выражаются соотношением мужчин и женщин 2:1. Патология проявляется в любом возрастном периоде, чаще в 30-60 лет. Прижизненно выявляется лишь в 1-2% случаев, что объясняется наличием бессимптомных вариантов течения, диагностикой заболевания под видом иных нейродегенеративных процессов (болезни Паркинсона, сенильной хореи).
Причины болезни Фара
Патогенез
Формирующие болезнь патогенетические механизмы окончательно не определены. Предполагаются генетически детерминированные сдвиги церебрального метаболизма, становящиеся причиной отложения в мозговых тканях избытков кальция. Выраженная кальцификация подкорковых образований становится причиной дезорганизации лобно-субкортикальной системы, регулирующей произвольные движения и обеспечивающей когнитивные функции (память, мышление, внимание).
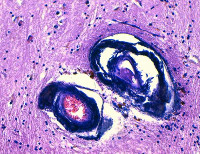
Морфологически кальцификаты обнаруживаются симметрично в различных структурах: коре мозга, белом веществе, подкорковых ганглиях, внутренней капсуле, мозжечке, стенках мелких артерий, реже вен. Характерно наличие периваскулярных мелких кальциевых конгломератов. Наиболее массивная кальцификация выявляется в подкорковых отделах. Микроскопически кальцификаты отличаются типичной структурой, представленной нитями толщиной 140-400 мкм. Они зачастую содержат минеральные комплексы с включениями железа, меди, алюминия, фосфора, свинца, цинка, кобальта.
Классификация
В практической неврологии болезнь Фара подразделяется на две клинические формы, отличающиеся возрастом манифестации, типом преобладающей симптоматики:
Симптомы болезни Фара
В типичных случаях болезнь дебютирует появлением утомляемости, неуклюжести движений, шаткости ходьбы, изменений речи, непроизвольных двигательных актов или ночных мышечных спазмов. Основу клинических проявлений составляют экстрапирамидные нарушения. В молодом возрасте это различные гиперкинезы: атетоз — непроизвольные червеобразные движения в пальцах кистей, хореоатетоз — сочетание атетоза с быстрыми насильственными движениями в конечностях, торсионная дистония — тонические мышечные спазмы, придающие телу неестественные позы. У взрослых наблюдается вторичный паркинсонизм: амимия лица, брадикинезия, замедленные скованные движения, шаркающая походка, постуральный тремор.
Симптоматика паркинсонизма зачастую сочетается с мозжечковой атаксией (дискоординация, несоразмерность движений, нистагм), пирамидной недостаточностью (слабость в конечностях, повышенные сухожильные рефлексы, патологические стопные знаки). Возможна дизартрия, дисфагия, недержание мочи. Эпилептические пароксизмы более характерны для ювенильной формы заболевания, могут отмечаться у взрослых.
Сопровождающие болезнь Фара когнитивные нарушения характеризуются снижением памяти на текущие и прошлые события, замедленным мышлением, неустойчивым вниманием, угасанием способности к аналитической и синтетической интеллектуальной деятельности. Прогрессирование расстройств когнитивной сферы у детей приводит к олигофрении, во взрослом возрасте — к развитию корково-подкорковой деменции с элементами агнозии, апраксии, алексии. Однако часть больных ювенильной формой остаются интеллектуально сохранными.
Диагностика
Основным диагностическим методом, позволяющим неврологу достоверно установить наличие очагов кальциноза в мозговых тканях, является КТ головного мозга. Интенсивность очагов на томограммах отражает уровень концентрации кальция. МРТ головного мозга значительно хуже визуализирует кальцификаты, но позволяет оценить сопутствующие дегенеративные процессы. С целью подтверждения идиопатического характера патологии проводится целый ряд дополнительных обследований:
Диагноз болезнь Фара правомочен после исключения вторичного характера церебральной кальцификации, наблюдающейся при эндокринных (гипопаратиреоз, псевдогипопаратиреоз, гипотиреоз), сосудистых (атеросклероз, амилоидоз сосудов), инфекционных (краснуха, цистицеркоз, токсоплазмоз, цитомегалия) заболеваниях. Дифференциальная диагностика проводится также с болезнью Галлервордена-Шпатца, туберозным склерозом.
Лечение болезни Фара
Поскольку патогенез заболевания остаётся неясным, терапия имеет преимущественно симптоматический характер. С целью улучшения обменных процессов применяются стимуляторы тканевого метаболизма (ацетилкарнитин, глютаминовая кислота, комплекс L-цитруллин+малат, никотинамид), цитопротекторы (рибофлавин, янтарная кислота, мельдоний). При симптомах паркинсонизма предпочтительно назначение фармпрепаратов леводопы, при гиперкинезах — холинолитиков, бензодиазепинов. Наличие эпилептических приступов служит показанием к лечению современными антиконвульсантами (леветирацетамом). В комплексной терапии применяется лечебная физкультура, водолечение, когнитивные тренинги.
Прогноз и профилактика
Клинически проявленная болезнь Фара рассматривается как хроническое нейродегенеративное заболевание. Прогноз выздоровления неблагоприятный, однако, при должном уровне поддерживающей симптоматической терапии состояние пациентов длительное время остаётся удовлетворительным. Субклинический вариант не сказывается на здоровье и когнитивных способностях больного, может быть случайной находкой при проведении компьютерной томографии. Специфические меры, позволяющие предупредить развитие болезни, не разработаны.