Синдром верхней полой вены – это симптомокомплекс, развивающийся вследствие нарушения кровообращения в системе верхней полой вены и затруднения оттока венозной крови от верхних отделов туловища. Классическими признаками синдрома верхней полой вены служат: цианоз; одутловатость головы, шеи, верхних конечностей, верхней половины грудной клетки; расширение подкожных вен; одышка, охриплость голоса, кашель и др. Нередко развиваются общемозговые, глазные, геморрагические проявления. Диагностический алгоритм может включать проведение рентгенографии ОГК, венокаваграфии, КТ и МРТ грудной клетки, УЗДГ, медиастиноскопии, торакоскопии с биопсией. При синдроме может быть предпринята эндоваскулярная баллонная ангиопластика и стентирование, тромбэктомия, резекция ВПВ, обходное шунтирование, паллиативное удаление опухоли с целью декомпрессии средостения.
МКБ-10
Общие сведения
Под синдромом верхней полой вены (СВПВ), или кава-синдромом, понимают вторичное патологическое состояние, осложняющее многие заболевания, связанные с поражением органов средостения. В основе кава-синдрома лежит экстравазальная компрессия или тромбоз верхней полой вены, нарушающие отток венозной крови от головы, плечевого пояса и верхней половины туловища, что может приводить к жизнеугрожающим осложнениям. Синдром верхней полой вены в 3-4 раза чаще развивается у пациентов мужского пола в возрасте 30-60 лет. В клинической практике с синдромом верхней полой вены приходится сталкиваться специалистам в области торакальной хирургии и пульмонологии, онкологии, кардиохирургии, флебологии.
Причины СВПВ
Развитию синдрома верхней полой вены могут способствовать следующие патологические процессы: экстравазальная компрессия ВПВ, опухолевая инвазия стенки ВПВ или тромбоз. В 80-90% случаев непосредственными причинами кава-синдрома выступают рак легкого, преимущественно правосторонней локализации (мелкоклеточный, плоскоклеточный, аденокарцинома); лимфогранулематоз, лимфомы; метастазы рака молочной железы, рака простаты и рака яичка в средостение; саркома и др.
В остальных случаях к компрессии ВПВ могут приводить доброкачественные опухоли средостения (кисты, тимомы), фиброзный медиастинит, аневризма аорты, констриктивный перикардит, инфекционные поражения: (сифилис, туберкулез, гистоплазмоз), загрудинный зоб. Синдром верхней полой вены может быть обусловлен тромбозом ВПВ, развивающимся на фоне длительной катетеризации вены центральным венозным катетером или пребывания в ней электродов электрокардиостимулятора.
Симптомы СВПВ
Клинические проявления синдрома верхней полой вены обусловлены повышением венозного давления в сосудах, кровь от которых в норме оттекает через ВПВ или безымянные вены. На выраженность проявлений влияют скорость развития синдрома верхней полой вены, уровень и степень нарушения кровообращения, адекватность коллатерального венозного оттока. В зависимости от этого клиническое течение синдром верхней полой вены может быть медленно прогрессирующим (при компрессии и инвазии ВПВ) или острым (при тромбозе ВПВ).
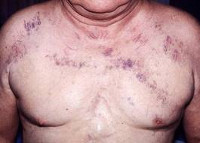
Классическая триада, характеризующая синдром верхней полой вены, включает отек, цианоз и расширение поверхностных вен на лице, шее, верхних конечностях и верхней половине туловища. Пациентов может беспокоить одышка в покое, приступы удушья, охриплость голоса, дисфагия, кашель, боли в груди. Указанные симптомы усиливаются в положении лежа, поэтому больные вынуждены принимать в постели полусидячее положение. В трети случаев отмечается стридор, обусловленный отеком гортани и угрожающий обструкцией дыхательных путей.
Осложнения
Часто при синдроме верхней полой вены развиваются носовые, легочные, пищеводные кровотечения, вызванные венозной гипертензией и разрывом истонченных стенок сосудов.
Нарушение венозного оттока из полости черепа приводит к развитию церебральных симптомов:
В связи с нарушением функции глазодвигательных и слуховых нервов могут развиваться:
Диагностика
С целью дифференциальной диагностики тромбоза ВПВ и обструкции извне показана УЗДГ сонных и надключичных вен. Осмотр глазного дна офтальмологом позволяет выявить извитость и расширение вен сетчатки, отек перипапиллярной области, застойный диск зрительного нерва. При измерении внутриглазного давления может отмечаться его значительное повышение.
Для определения причин синдрома верхней полой вены и верификации морфологического диагноза может потребоваться проведение бронхоскопии с биопсией и забором мокроты; анализа мокроты на атипичные клетки, цитологического исследования промывных вод из бронхов, биопсии лимфатического узла (прескаленной биопсии), стернальной пункции с исследованием миелограммы. При необходимости может выполняться диагностическая торакоскопия, медиастиноскопия, медиастинотомия или парастернальная торакотомия для ревизии и биопсии средостения.
Дифференциальную диагностику кава-синдрома проводят с застойной сердечной недостаточностью: при синдроме верхней полой вены отсутствуют периферические отеки, гидроторакс, асцит.
Лечение СВПВ
Симптоматическое лечение синдрома верхней полой вены направлено на повышение функциональных резервов организма. Оно включает назначение низкосолевой диеты, ингаляций кислорода, диуретиков, глюкокортикоидов. После установления причины, вызвавшей развитие синдрома верхней полой вены, переходят патогенетическому лечению.
Так, при синдроме верхней полой вены, обусловленном раком легкого, лимфомой, лимфогранулематозом, метастазами опухолей других локализаций, проводится полихимиотерапия и лучевая терапия. Если развитие синдрома верхней полой вены вызвано тромбозом ВПВ, назначается тромболитическая терапия, проводится тромбэктомия, в некоторых случаях – резекция сегмента верхней полой вены с замещением резецированного участка венозным гомотрансплантатом.
При экстравазальной компрессии ВПВ радикальные вмешательства могут включать расширенное удаление опухоли средостения, удаление медиастинальной лимфомы, торакоскопическое удаление доброкачественной опухоли средостения, удаление кисты средостения и др. В случае невозможности выполнения радикальной операции прибегают к различным паллиативным хирургическим вмешательствам, направленным на улучшение венозного оттока: удалению опухоли средостения с целью декомпрессии, обходному шунтированию, чрескожной эндоваскулярной баллонной ангиопластике и стентированию верхней полой вены.
Прогноз
Отдаленные результаты лечения синдрома верхней полой вены зависят, прежде всего, от основного заболевания и возможностей его радикального лечения. Устранение причин приводит к купированию проявлений кава-синдрома. Острое течение синдрома верхней полой вены может вызвать быструю гибель больного. При синдроме верхней полой вены, обусловленном запущенным онкологическим процессом, прогноз неблагоприятный.
Обструкция верхней полой вены
а) Терминология:
1. Синоним:
• Верхняя полая вена (ВПВ)
2. Определение:
• Обструкция ВПВ вследствие наличия опухолевого компонента в ее просвете, стенке или вне сосуда
о Нарушение венозного оттока к правому предсердию от головы, шеи, верхних конечностей и туловища
б) Лучевые признаки:
1. Основные особенности:
• Оптимальные диагностические ориентиры:
о Отсутствие контрастирования ВПВ
о Множественные коллатеральные сосуды
2. Рентгенография:
о Патологические изменения могут не визуализироваться
— Чаще всего фиброзные изменения в средостении
— Обструкция ВПВ вследствие врачебных манипуляций
о Расширение средостения:
— Дилатация ВПВ
— Медиастинальное объемное образование или лимфаденопатия
о Объемное образование корня правого легкого или пара-медиастинальной локализации:
— Рак легких
— Метастазы
— Лимфаденопатия другой этиологии
о Расширение непарной вены и ее дуги
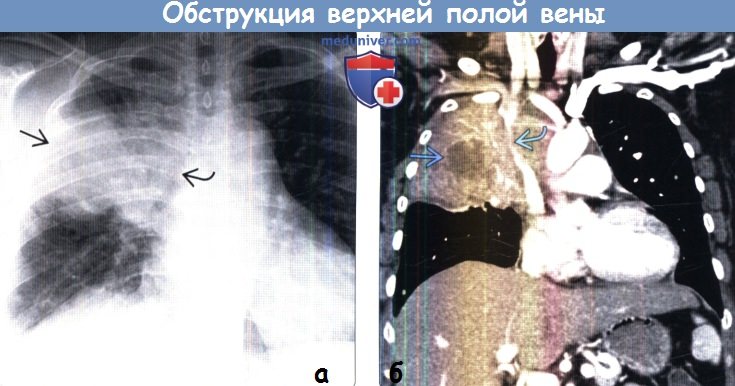
Выявляется объемное уменьшение верхней доли правого легкого, высокое стояние правого купола диафрагмы и плевральный выпот справа. (б) У этой же пациентки при КТ с контрастным усилением визуализируется крупное мягкотканное образование неоднородной структуры, циркулярно обрастающее и окклюзирующее просвет ВПВ.
В верхней доле правого легкого определяется обструктивная пневмония с центрально расположенным участком низкой плотности, соответствующим формирующемуся абсцессу.
2. КТ при обструкции верхней полой вены:
• КТ с контрастным усилением:
о Отсутствие контрастирования ВПВ
— Обструкция:
Сдавление извне объемным образованием или увеличенными лимфатическими узлами
Тромб в просвете ВПВ
о Множественные коллатеральные сосуды:
— Шеи, грудной стенки, средостения
о Расширение сосудов средостения:
— Непарной вены
— Верхних межреберных вен Плечеголовных вен
— Перикардиальных, перикардиодиафрагмальных и других вен средостения
о Заброс контрастного вещества в НПВ:
— Выраженное контрастирование квадратной доли печени
3. МРТ при обструкции верхней полой вены:
• Т1ВИ с контрастным усилением:
о Оценка состояние прилежащих структур и установление этиологии сдавления ВПВ извне:
• МР-венография:
о Отсутствие контрастирования ВПВ
о Расширение непарной вены и ее дуги
о Множественные коллатеральные сосуды
— Шеи, грудной стенки, средостения
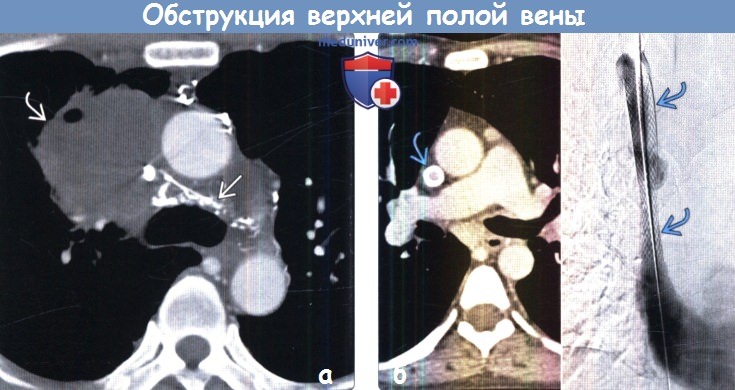
Наиболее частой опухолевой этиологией обструкции ВПВ являтся рак легких; наиболее частым гистологическим типом — мелкоклеточный рак. (б) Пациент с обструкцией ВПВ вследствие длительного стояния центрального катетера. На совмещенных изображениях при КТ с контрастным усилением (слева) и при цифровой субтракционной ангиографии (справа) визуализируется стент, позволивший восстановить ток крови в ВПВ.
4. Ультразвуковое исследование:
• В режиме «серой шкалы»:
о Расширение визуализируемых отделов ВПВ:
— Стабильная ширина просвета, не зависящая от дыхания и сердечного цикла
о Эхогенный тромб в просвете
о Расширение подключичной, плечеголовной и яремной вен
• Импульсная допплерография:
о Изменение формы спектральной волны при исследовании подключичных вен
о Нарушение передачи предсердных волн, дыхательной фазности или ответа на провокационную пробу
— Монофазный антеградный ток
— Низкоскоростной ток
• Цветовая допплерография
о Замедленный ток крови или его отсутствие
5. Ангиография при обструкции верхней полой вены:
• Цифровая субтракционная ангиография:
о Венография проводится при невозможности получения диагностической информации томографическими методами визуализации:
— Проводится выше или в стороне от места обструкции
— Стаз или ретроградный ток в подключичной или плечеголовной венах:
Может имитировать окклюзию подключичной или плечеголовной вен
о Сдавление извне объемным образованием или увеличенными лимфатическими узлами:
— Сглаживание контура или сужение просвета ВПВ
о Полостные катетеры и электроды кардиостимулятора
— Сужение просвета на большом протяжении, контуры ровные:
о Дефект наполнения соответствует тромбу
о Отсутствие контрастного вещества в просвете сосуда = окклюзия о Множественные коллатеральные сосуды о Расширение непарной вены и ее дуги
6. Методы медицинской радиологии:
• Накопление радионуклида в печени: симптом квадратной доли печени
• Радионуклидная венография с применением Tc-99m-МАА:
о Полученные кривые «время-активность» могут свидетельствовать об обструкции ВПВ
о Множественные коллатеральные сосуды
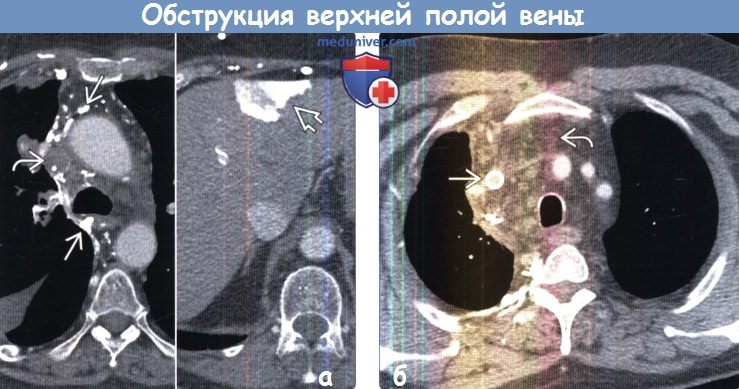
Вследствие тока крови по коллатералям выявляется выраженное контрастирование медиального сегмента левой доли печени, что является косвенным признаком обструкции ВПВ. (б) У пациента с фиброзными изменениями в средостении при КТ с контрастным усилением визуализируются окклюзированный стент в ВПВ и тяжистое уплотнение жировой клетчатки средостения.
Наиболее частой неопухолевой этиологией обструкции ВПВ является формирование фиброзных изменений в средостении.
7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод
о Оптимальным является применение КТ и МРТ для визуализации отсутствия контрастирования ВПВ
— Оценка прилежащих структур средостения:
о Венография позволяет планировать проведение эндоваскулярных и других оперативных вмешательств
• Выбор условий исследования:
о Реконструкция изображений в коронарной и сагиттальной плоскостях для визуализации места обструкции и ее протяженности
в) Дифференциальная диагностика обструкции верхней полой вены:
1. Синдром верхней апертуры грудной клетки:
• Множественные коллатеральные сосуды шеи и верхних отделов грудной клетки
• Локальное истончение места соединения ключицы и первого ребра
• При исследованиях с контрастным усилением ВПВ видна отчетливо
2. Окклюзия или стеноз плечеголовных вен:
• Множественные коллатеральные сосуды шеи и верхних отделов грудной клетки
• Стеноз или окклюзия плечеголовной вены
• При исследованиях с контрастным усилением ВПВ видна отчетливо
3. Тромбоз, стеноз или окклюзия глубоких вен верхних конечностей:
• Обычно развивается вторично после установки катетеров или электродов кардиостимулятора
• Множественные коллатеральные сосуды
• Отек верхней конечности может имитировать обструкцию ВПВ
• При исследованиях с контрастным усилением ВПВ и центральные вены видны отчетливо
4. Добавочная левая ВПВ при отсутствии правой ВПВ:
• Отсутствуют коллатеральные сосуды
• Отсутствие визуализации ВПВ в правых отделах верхнего средостения
• Аберрантный ход катетеров и электродов кардиостимулятора
о Вертикально вдоль левых отделов средостения
• Контрастирующийся венозный сосуд в левых отделах верхнего средостения
о Впадает в венечный синус
• Расширение венечного синуса
г) Патоморфология обструкции верхней полой вены. Основные особенности:
• Этиология:
о Злокачественное новообразование органов грудной клетки
— Чаще всего рак легких
— Метастазы
Чаще всего рака молочной железы, почки и яичка
— Медиастинальная лимфаденопатия и лимфома
— Первичное объемное образование средостения
о Гранулематозный процесс:
— Инфекция:
Туберкулез
Гистоплазмоз
— Саркоидоз
— Силикоз
о Ятрогении:
— Полостные катетеры и электроды кардиостимулятора
о Последствия лучевой терапии
о Гнойная инфекция
о Сдавление сосуда патологическим образованием средостения
д) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки
о Отек
— Лица, шеи, верхних отделов туловища и верхних конечностей
О Головная боль
о Одышка, дисфагия, охриплость
о Пальпируемые подкожные коллатеральные сосуды
— Шеи и грудной стенки
• Другие симптомы:
о Синкопальные состояния, судороги
о Нарушения зрения
о В тяжелых случаях кома
• Клинический данные:
о Обструкция ВПВ представляет собой клинический диагноз:
— При компенсированном стенозе или окклюзии симптомы могут отсутствовать
о Синдром верхней полой вены (ВПВ):
— Группа симптомов, связанных с обструкцией ВПВ
— Отек лица и верхних конечностей и расширение коллатеральных сосудов передних отделов грудной стенки
2. Демографические данные:
• Возраст:
о 18-76 лет
— Средний: 54 года
о Злокачественные новообразования: 40-60 лет
о Заболевания с доброкачественным течением: 30-40 лет
• Пол:
о Злокачественные новообразования: М>Ж
о Заболевания с доброкачественным течением: М = Ж
• Эпидемиология:
о Злокачественные новообразования: 80-90%
о Заболевания с доброкачественным течением: 10-20%:
— В 50% случаев-фиброзные изменения средостения
— В недавнее время увеличилась доля ятрогений:
Наиболее частая причина, которая не связана со злокачественными новообразованиями, имеющимися у пациентов
3. Естественное течение заболевания и прогноз:
• Прогрессирующая обструкция ВПВ:
о Постепенное развитие симптомов
• Выживаемость зависит от характера течения лежащего в основе заболевания
• Заболевания с доброкачественным течением: о Редко приводят к летальному исходу
• Злокачественные новообразования:
о Обычно не являются причиной смерти
о Большинство пациентов погибает от метастазирующих злокачественных новообразований
— Выживаемость зависит от гистологического типа опухоли
4. Лечение:
• Злокачественные новообразования:
о Лучевая терапия
о Химиотерапия, направленная против определенного типа новообразования
• Угнетение коагуляции крови
• Эндоваскулярные методы лечения:
о Локальный тромболизис через катетер
о Установка стента
• Хирургические методы лечения:
о Установка венозного шунта
о Транспозиция вены
е) Диагностические пункты:
1. Следует учитывать:
• При выявлении типичных симптомов у пациента с известным злокачественным новообразованием следует заподозрить обструкцию ВПВ
2. Ключевые моменты при интерпретации изображений:
• Отсутствие контрастирования ВПВ
• Множественные коллатеральные сосуды шеи, грудной стенки и средостения
ж) Список литературы:
1. Carter BW et al: Acute thoracic findings in oncologic patients. J Thorac Imaging. 30(4):233-46, 2015
2. Katabathina VS et al: Imaging of oncologic emergencies: what every radiologist should know. Radiographics. 33(6): 1533-53, 2013
3. Eren S et al: The superior vena cava syndrome caused by malignant disease. Imaging with multi-detector row CT. Eur J Radiol. 59(1):93-103, 2006
Редактор: Искандер Милевски. Дата публикации: 25.1.2019
Синдром нижней полой вены

Нижняя полая вена (НПВ) находится с правой стороны от аорты; затем она проходит позади тонкой кишки и поджелудочной железы; проникает через диафрагму в средний отдел грудной полости и в полость правого предсердия. Через систему кровообращения нижней полой вены проходит 70% всей венозной крови. Поэтому нарушение проходимости по этому крупному сосуду ведёт к системным нарушениям гемодинамики и ухудшению венозного оттока из нижних конечностей.
Классификация
Различают две формы синдрома НПВ:
Развивается при травме НПВ или тромбозе ранее установленного кава-фильтра. Иногда может произойти на фоне компрессии полой вены опухолью и увеличении степени свёртываемости крови. Характеризуется внезапным отёком обеих нижних конечностей, может сопровождаться болями в ногах и вздутием подкожных вен. При острой закупорке НПВ возможно развитие циркуляторного шока из-за внезапного уменьшения венозного возврата («пустой» выброс из сердца).
Развивается на фоне синдрома сдавливания НПВ опухолью или рубцовых изменениях после установленного кава-фильтра. Хроническая окклюзия сопровождается медленным развитием хронической венозной недостаточности, появлением вторичного варикозного расширения вен на брюшной стенке и нижних конечностях. С течением времени возможно развитие трофических язв на обеих голенях.
 Причины возникновения и факторы риска
Причины возникновения и факторы риска
Синдром нижней полой вены может быть вызван такими заболеваниями как:
Симптомы заболевания
Симптоматика закупорки почечного сегмента НПВ:
Прогноз
При остром развитии клинической картины окклюзии нижней полой вены прогноз для жизни неблагоприятен. Необходимо рассчитывать на эффективность лечения методами тромболизиса или тромбэктомии из нижней полой вены. В случае восстановления кровотока необходимо длительно наблюдаться у флеболога и искать причины развития заболевания, чтобы не допустить рецидива.
Хроническая окклюзия НПВ протекает с постепенным ухудшением венозного оттока. При успешном выполнении реканализации нижней полой вены возможно обратное развитие симптоматики хронической венозной недостаточности.
Преимущества лечения в клинике
Диагностика
Дифференциальный диагноз
Необходимо проводить различие с отёком на фоне хронической сердечной недостаточности и асцитом, связанным с циррозом печени. Для сердечной недостаточности характерны другие симптомы, такие как одышка, низкая толерантность к физической нагрузке. Инфаркты или мерцательная аритмия в анамнезе. Для цирроза печени более характерно скопление жидкости в животе, в то время как ноги остаются обычного объёма. Желтуха и расширение подкожных вен живота характерны для цирроза, в тоже время крупный варикоз передней брюшной стенки чаще встречается при синдроме нижней полой вены, а лечение у этих двух заболеваний разное.
Ультразвуковое исследование глубоких вен
Имея в наличии современные аппараты ультразвуковой диагностики можно достоверно оценить проходимость нижней полой вены и подвздошных вен. В зависимости от степени поражения сосуда может наблюдаться сужение или полная закупорка нижней полой вены. УЗИ может помочь с определением проходимости почечных вен и печёночного сегмента. Диагностический алгоритм включает исследование поверхностных и глубоких вен нижних конечностей, системы вен малого таза. Нередко УЗИ позволяет выявить патологию, которая привела к развитию венозного тромбоза. С помощью ультразвука возможно оценить проходимость кава-фильтра в НПВ и корректность его установки по отношению к почечным венам. Данных ультразвукового исследования обычно бывает достаточно для назначения консервативного лечения.
Если предполагается хирургическое лечение, то необходима точная визуализация поражённых венозных сегментов. Современная медицина располагает для этого большими возможностями.
Это бесконтрастное исследование глубоких вен при помощи магнитно-резонансного томографа. В сильном магнитном поле протоны отклоняются и затем, возвращаясь в обычное положение, выделяют электромагнитный сигнал. Так как организм состоит преимущественно из воды, изучение энергии протонов позволяет выявить структуру органов и тканей. С помощью МРТ можно оценить проходимость глубоких вен нижних конечностей и брюшной полости, выявить состояние окружающих внутренних органов. Исследование позволяет не только обнаружить сосудистую патологию, но и причины её вызывающие (сдавление опухолями малого таза, почек и забрюшинного пространства).
Это рентгеновское контрастное исследование глубоких вен с помощью компьютерного томографа. В отличие от обычной компьютерной томографии флебография должна выполняться специально обученным персоналом, так как контраст, вводимый в подкожные вены ног должен быть чётко дозирован для лучшей визуализации проблемной области.
Флебография
Это контрастное исследование, выполняемое через введение контраста непосредственно в глубокие вены нижних конечностей к зоне хирургического интереса. Применяется перед выполнением эндоваскулярной операции в качестве окончательного метода диагностики.
Лечение

Острый тромбоз нижней полой вены требует лечения в условиях специализированного стационара сосудистой хирургии. Задачей лечения является восстановление проходимости НПВ. Эта задача успешно решается с помощью методов эндоваскулярной хирургии. Существуют современные тромболитические препараты и эндоваскулярные зонды для удаления тромботических масс.
Тромболизис
 Ангиопластика и стентирование
Ангиопластика и стентирование
Консервативная терапия
Наиболее частым вариантом лечения является консервативная терапия с применением антикоагулянтов. К препаратам, применяемым при синдроме нижней полой вены, относят антикоагулянт варфрин или ксарелто. Для улучшения оттока крови из ног применяют детралекс или флебодию. Основным средством консервативного лечения является постоянное ношение компрессионных колготок 2-3 класса компрессии. Их необходимо менять каждые 3 месяца, так как они теряют свои свойства при длительной носке.
Лечение симптомов синдрома нижней полой вены лекарственными препаратами и компрессией способно уменьшить хроническую венозную недостаточность. Учитывая техническую сложность хирургического лечения, консервативные методы являются преобладающими в современной медицинской практике.

 Причины возникновения и факторы риска
Причины возникновения и факторы риска Ангиопластика и стентирование
Ангиопластика и стентирование


