Кишечная непроходимость
Кишечная непроходимость — угрожающая жизни патология, характеризующаяся нарушением пассажа химуса (частично переваренной пищи) по кишке. Причиной тому могут служить различные состояния, вызывающие обтурацию просвета кишки, спазмы, нарушения кровообращения или иннервации. Решающее значение имеет своевременное обращение к врачу-хирургу и установление точного диагноза.
Классификация
В основу классификации кишечной непроходимости положены различные факторы. Соответственно, выбирается та или иная лечебная тактика.
В зависимости от причины патологического состояния, различают следующие виды заболевания:
Динамическая кишечная непроходимость (вследствие спазма или, наоборот, снижения тонуса кишечной стенки).
Механическая, которая делится на формы:
По уровню локализации процесса выделяют следующие варианты непроходимости:
По степени выраженности:
По клиническим признакам:
Стадии кишечной непроходимости:
Причины кишечной непроходимости
Существует множество причин, способствующих возникновению кишечной непроходимости. Так, спастическая ее форма развивается вследствие болезненного сокращения стенки, обусловленного гельминтами, инородными телами, травмами брюшной полости, острым воспалением поджелудочной железы, почечной и желчной коликами, плевропневмонией, пневмотораксом и другой патологией. Причиной развития спастической формы также могут выступать различные поражения нервной системы (травмы, патологии спинного мозга, инсульты и т. д.) и нарушения кровообращения.
Паралич стенки кишки, характерный для паралитической формы заболевания, развивается в результате перитонита, различных отравлений, включая пищевые, после проведения операций под наркозом и т. д.
Обтурационная кишечная непроходимость обусловлена различного рода препятствиями на пути продвижения химуса. Это могут быть каловые камни, конкременты желчного пузыря, гельминты, чужеродные тела, опухоли, растущие как внутрь кишки, так и сдавливающие стенку снаружи.
Этиология странгуляционной кишечной непроходимости кроется не только в механическом сдавлении кишки, но и в компрессии сосудов брыжейки. Это происходит в результате развития заворота, странгуляционной грыжи, инвагинации, образования узлов петель кишечника, чему могут способствовать длинная брыжейка кишки, рубцы и спайки, быстрая потеря веса, сильное переедание после голодания и другие патологические состояния. Сосудистая кишечная непроходимость развивается из-за острого нарушения мезентериального кровообращения в результате тромбоза или эмболии.
Клинические проявления
Проявления заболевания развиваются быстро, и крайне важно его своевременно диагностировать.
Можно выделить характерные клинические симптомы кишечной непроходимости:
Задержка опорожнения кишечника и отсутствие естественного выделения газов — еще один признак, характерный для толстокишечной непроходимости и сопровождающийся вздутием.
Боль в животе — обязательный симптом заболевания. Болевой синдром всегда выраженный и знаменует собой начало развития заболевания, может носить постоянный или схваткообразный характер с постепенным нарастанием интенсивности, вплоть до развития болевого шока. Пациент принимает характерное положение тела, приносящее облегчение, — прижимает ноги к передней брюшной стенке.
Рвота, которая не приносит облегчения, также характерна для данной патологии, однако, следует обращать внимание на некоторые особенности данного симптома. Многократная рвота в самом начале заболевания может свидетельствовать о локализации проблемы в тонком кишечнике. Патология, расположенная в нижних отделах, сопровождается нечастой рвотой, которая появляется на стадии интоксикации.
Если в начале заболевания не оказать помощь пациенту, возникает интоксикация, клиническими признаками которой являются:
В терминальной стадии заболевания может наступить летальный исход.
Диагностика
Диагностика заболевания начинается в первую очередь с объективного врачебного осмотра пациента. Перкуторно отмечается тимпанит наряду с притупленным звуком, аускультативно выслушиваются характерные шумы в начале заболевания (при усиленной перистальтике) и при прогрессировании кишечной непроходимости (когда отсутствует перистальтика). Пальпаторно можно определить растянутую кишечную петлю, в последней стадии заболевания — напряжение мышц передней брюшной стенки. Ректальное и влагалищное исследование при осмотре дает информацию о наличии опухолевого образования, перекрывающего просвет кишечника.
Объективный осмотр лишь предполагает диагноз, окончательно его подтверждают лабораторные и инструментальные методы обследования:
В сложных ситуациях проводят лапароскопическую операцию, которая позволяет уточнить диагноз и устранить причину заболевания.
Кишечную непроходимость дифференцируют с острым аппендицитом, прободной язвой, почечной коликой и другими острыми заболеваниями органов брюшной полости.
Обструкция кишечника что это такое
Причины многочисленны: опухоли (внутри, снаружи), доброкачественные стриктуры (хронический дивертикулит, ишемия, облучение, болезнь Крона), спайки (чаще вызывают тонкокишечную, а не толстокишечную непроходимость), заворот и инвагинация толстой кишки, грыжи, эндометриоз.
Облитерация просвета толстой кишки приводит к престенотическому копростазу. Первоначальная компенсаторная гиперактивность кишки (усиление и тимпанический характер кишечных шумов) ослабевает и переходит в паралитическую кишечную непроходимость (поздняя фаза, отсутствие кишечных шумов).
Возрастающее внутрипросветное давление приводит к дилатации толстой кишки, ухудшению микроциркуляции с последующим увеличением проницаемости кишечной стенки и выходу бактерий за ее пределы. Задержка жидкости в стенке и просвете кишки + снижение потребления жидкости + потери при тошноте/рвоте и транссудация приводят к гипотензии с формированием порочного круга.
Осложнения: электролитный и метаболический дисбаланс, истощение, перфорация толстой кишки (в месте обструкции, например, опухолевая перфорация или перфорация в расширенном престенотическом сегменте толстой кишки, в частности, при функционирующем илеоцекальном клапане), гангрена толстой кишки, каловый перитонит, септический шок.
в) Дифференциальный диагноз:
• толстокишечная непроходимость (ТКН), паралитическая кишечная непроходимость (например, при панкреатите).
Запоры (боли в ЛНК живота, отсутствие лихорадки, лейкоцитоза, толстая кишка забита калом, улучшение после клизмы).
• Толстокишечная псевдообструкция (синдром Огилви).
• Мегаколон (токсический, болезнь Гиршпрунга, болезнь Чагаса).
г) Патоморфология. В соответствии с причиной, вызвавшей обструкцию.
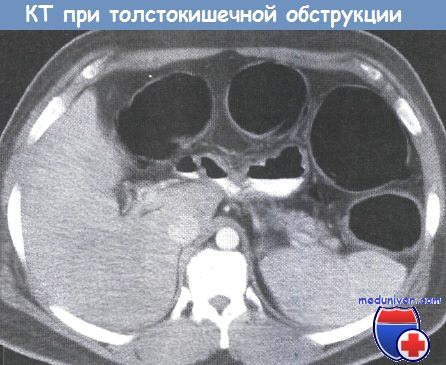
д) Обследование при толстокишечной обструкции
е) Классификация:
• Частичная/полная ТКО.
• ТКО с перфорацией: в месте обструкции или проксимальнее (наиболее часто в слепой кишке).
• ТКО правых/левых отделов.
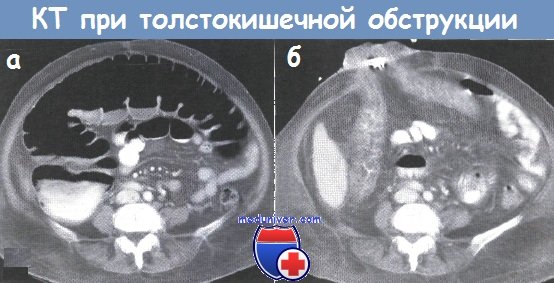
ж)Лечение без операции толстокишечной обструкции
— Общие меры: адекватное наблюдение, восполнение потери жидкости, голод, установка НГЗ, антибиотики внутривенно (только по показаниям).
— Местное лечение при частичной толстокишечной обструкции (ТКО):
• Клизмы, мягкое антеградное очищение кишечника (слабительные).
• Заворот: эндоскопическая декомпрессия, возможна установка зонда.
• Грыжа: попытка вправления, при отсутствии ущемления.
з) Операция при толстокишечной обструкции
Показания:
• Показанием к операции служит любой случай истинной ТКО, однако в некоторых ситуациях объем вмешательства должен быть минимальным (например, при распространенном канцероматозе).
• Полная обструкция => экстренная операция.
• Частичная обструкция => срочная операция, возможно обследование, очищение толстой кишки.
и) Операция при толстокишечной обструкции
1. Устранение причины обструкции без резекции (например, ущемленная грыжа). Необходимо оценить жизнеспособность кишки, при возникшем сомнении выполняется резекция.
— Резекция:
• Правосторонняя обструкция: собственно резекция с подвздошно-толстокишечным анастомозом (независимо от подготовки кишки).
• Левосторонняя обструкция:
— Резекция по Гартману с концевой колостомой и закрытой наглухо дистальной культей.
— Резекция с первичным анастомозом и проксимальной стомой.
— Субтотальная резекция/колэктомия с илеосигмоидным или илеоректальным анастомозом.
— Резекция с интраоперационным лаважем и первичным анастомозом.
к) Результаты. Ранее хирургическая летальность была очень высокой (до 30—40% случаев), в настоящее время составляет 3-14%.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «Хирургия»
Отдельные виды кишечной непроходимости
Изложенные выше клинические проявления высокой и низкой, странгуляционной и обтурационной непроходимости кишечника упрощают задачу описания отдельных ее разновидностей. Характер консервативных мероприятий в малой степени зависит от причины развития этого патологического состояния. Поэтому кратко остановимся лишь на особенностях клинической семиотики и хирургической тактики при различных видах механической непроходимости.
Что провоцирует / Причины Отдельных видов кишечной непроходимости:
Заворот тонкой кишки возникает при усиленной перистальтике и переполнении проксимальных ее отделов содержимым, при чрезмерно длинной брыжейке, наличии спаек и сращений в брюшной полости. Это одна из наиболее тяжелых форм кишечной непроходимости. Различают тотальные завороты (в них участвует весь тонкий кишечник) и частичные, в которые вовлекается лишь одна из ее петель. Заворот чаще происходит по ходу часовой стрелки на 360-720°. Наиболее опасны тотальные и высокие частичные завороты тонкого кишечника.
Заворот сигмовидной кишки встречается преимущественно у мужчин пожилого и старческого возраста, у которых возникают значительные анатомические изменения этого отдела кишечника (удлинение кишки и деформация ее брыжейки). Сигмовидная кишка принимает лирообразную форму с узким основанием, что способствует развитию заворота.
Основными симптомами заболевания служат боли в левой половине живота, отсутствие стула и газов, рвота и метеоризм. Боли возникают внезапно, носят схваткообразный характер, между приступами полностью не проходят. Они сопровождаются повторной рвотой. В анамнезе у таких больных часто имеются указания на запоры, примерно четверть из них ранее уже подвергалась госпитализации по поводу острой кишечной непроходимости. Во время сильных болей больной беспокоен, часто принимает коленно-локтевое положение, ложится на левый бок, подтягивает ноги к животу.
Патогенез (что происходит?) во время Отдельных видов кишечной непроходимости:
С самого начала заболевания состояние больных тяжелое, оно быстро ухудшается вследствие болевого шока, резкого обезвоживания и прогрессивного эндотоксикоза. Лицо осунувшееся, страдальческое, губы цианотичны. Больные жалуются на сильнейшие, нетерпимые схваткообразные боли (которые полностью не проходят), вздутие живота, отмечается неукротимая рвота сначала съеденной пищей, затем застойным содержимым.
При этом виде непроходимости в первые часы заболевания может быть стул, что связано с опорожнением нижележащих отделов кишечника. Температура тела обычно нормальная, в тяжелых случаях пониженная. Дыхание учащено. Язык сухой, обложен белым налетом. Вздутие живота может быть незначительным. Характерны симптомы Валя, Тевенара, Склярова. При аускультации на высоте схваткообразных болей выслушивается усиленная перистальтика. При перкуссии в нижних и боковых отделах живота может отмечаться укорочение перкуторного звука в связи с наличием выпота. В зоне метеоризма определяется тимпанический звук.
Узлообразование — достаточно редкая, но крайне тяжелая форма странгуляционной кишечной непроходимости. В подавляющем большинстве случаев в нем принимают участие петли тонкого кишечника и сигмовидная кишка, при этом ущемляющее кольцо почти всегда образуется тонкой кишкой, в котором ущемляется сигмовидная. Между тем некротическим изменениям раньше подвергается тонкая кишка, поскольку сама сигмовидная кишка в какой-то степени «защищает» сосуды ее брыжейки от полного сдавления.
Развитие инвагинации обусловлено рядом обстоятельств. Во-первых, полип или экзогенно растущая подвижная опухоль могут за счет перистальтики продвигаться вниз (в дистальном направлении), увлекая за собой стенку кишки. Во-вторых, полагают, что инвагинация возникает в результате дискоординации сокращений циркулярных и продольных мышц кишечника, в связи, с чем на участок кишки со спазмом круговой мускулатуры «надвигается» другой отдел с продольно сокращенной мускулатурой. В-третьих, этот вид непроходимости может быть результатом ограниченного пареза мускулатуры кишечной стенки и внедрения в этот участок нормально перистальтирующей петли кишки.
Чаще всего (в 80 % случаев) наблюдается подвздошно-толстокишечная инвагинация, при которой происходит внедрение терминального отдела подвздошной кишки сначала в слепую, а затем далее в восходящую и поперечную ободочную кишку. Клиническими особенностями инвагинации являются пальпация в глубине брюшной полости мягкоэластического опухолевидного образования и кровянистые выделения из прямой кишки. При илеоцекальной инвагинации отмечается отсутствие слепой кишки на обычном месте, вместо нее находят «пустую» подвздошную ямку (симптом Шимана-Дачса). Большое значение для раннего определения кровянистых выделений имеет пальцевое исследование прямой кишки. В отличие от дизентерии при инвагинации отмечается выделение почти чистой крови. Для дизентерии же характерен частый жидкий стул с примесью слизи, гноя и крови. При илеоцекальной инвагинации ценные сведения дает контрастная ирригоскопия: определяется дефект наполнения с ровными вогнутыми контурами и видимое изображение «двузубца», «трезубца» или «кокарды», а сам инвагинат обнаруживается в виде серии колец или гофрированной трубки.
Наиболее частыми причинами обтурационной кишечной непроходимости являются рак толстой кишки, спаечный процесс в брюшной полости и копростаз.
Для диагностики опухолевой обтурационной толстокишечной непроходимости большое значение имеют анамнестические данные, указывающие на диспепсические явления, тошноту, запоры, сменяемые поносами, выделение с калом крови и слизи.
Клинические проявления опухоли зависят от локализации ее в левой или правой половине ободочной кишки. Это связано с отличиями функционирования этих отделов толстого кишечника, а также характером роста опухоли. Рак правой половины толстой кишки в основном растет в просвет кишки, не инфильтрируя стенки в виде фиброзного кольца, и поэтому длительное время не приводит к обтурации. Кроме этого, диаметр правой половины толстой кишки, как правило, в 1,5-2 раза больше, чем левой. Даже при большой по размеру опухоли значительная часть кишечной стенки свободна от опухолевого роста и проходимость кишки редко бывает нарушенной. Наличие такой опухоли проявляется общими признаками: субфебрилитет, похудание и значительная анемия.
Опухоли левой половины толстой кишки чаще характеризуются инфильтрирующим ростом, что приводит к циркулярному сужению ее просвета с преобладанием в клинической картине признаков частичной кишечной непроходимости. Растущая опухоль постепенно сужает просвет кишки, но при этом успевает развиться гипертрофия мышечного слоя приводящей петли. Перистальтика становится более активной и оживленной, она может быть заметна через переднюю брюшную стенку. У больных появляются периодические боли, связанные с усилением перистальтики, и вздутие живота. По мере сужения просвета кишки затруднения для продвижения содержимого возрастают, что приводит к усилению болей. Эти боли обостряются в период функциональной активности толстой кишки. Характерна задержка стула, сменяемая поносом, что связано с усиленным выделением слизи воспаленной слизистой оболочкой приводящей кишки, которая разжижает скапливающиеся каловые массы.
При операбельных опухолях правой половины толстой кишки выполняют правостороннюю гемиколэктомию с наложением илеотрансверзоанастомоза. Если опухоль неоперабельна накладывают обходной илеотрансверзоанастомоз.
У больных с опухолью левой половины ободочной кишки в случае операбельности производят резекцию сигмовидной кишки или левостороннюю гемиколэктомию, в зависимости от локализации и распространенности онкологического процесса. В условиях острой кишечной непроходимости операцию выполняют в два или даже три этапа, что связано с чрезвычайно высоким риском несостоятельности швов первичного анастомоза. В первом случае после удаления опухоли накладывают одно ствольную колостому (операция Гартмана), вторым этапом выполняют восстановительную операцию.
У больных пожилого и старческого возраста, поступающих с явлениями острой обтурационной толстокишечной непроходимости наиболее оправдано трехэтапное оперативное вмешательство. На первом этапе формируют разгрузочную двуствольную трансверзостому. Данную операцию можно легко сделать под местным обезболиванием из небольшого разреза передней брюшной стенки. Преимуществами такого вмешательства является его малая травматичность и высокая эффективность в плане устранения явлений острой кишечной непроходимости. После нормализации состояния пациента, водно-электролитного и белкового баланса (на это может уйти 2-3 недели) приступают ко второму этапу, а именно удалению злокачественной опухоли. Третьим этапом (через 2-3 месяца) закрывают колостому, восстанавливая пассаж по прямой кишке.
Основными симптомами копростаза являются продолжительная задержка стула и газов, метеоризм, распирающие боли в животе. Состояние больных обычно удовлетворительное, живот равномерно вздут, мягкий, умеренно болезненный по ходу толстого кишечника. При ректальном исследовании определяются плотные каловые массы, заполняющие прямую кишку. Если копростаз вовремя не разрешить, состояние больных начинает ухудшаться, возникают признаки дегидратации, «шум плеска» и даже «каловая» рвота. Характерно частое рецидивирование заболевания.
Копростаз подлежит консервативному лечению. После пальпаторного удаления каловых камней и настойчивой сифонной клизмы обычно отмечается отхождение кала и газов, ликвидация других симптомов обтурационной кишечной непроходимости.
Желчнокаменная обтурация относится к редким формам кишечной непроходимости. Это объясняется тем, что мелкие желчные камни беспрепятственно проходят через кишечный тракт. Обтурация кишечника возникает при больших размерах желчных камней (диаметром не менее 5 см), проникающих в просвет кишечника через пузырно-кишечный свищ. Чаще наблюдается закупорка дистальных отделов тонкого кишечника. Поражаются преимущественно женщины пожилого возраста. Заболевание протекает с типичными симптомами обтурационной непроходимости. При рентгенологическом исследовании наряду с признаками острой кишечной непроходимости в ряде случаев удается определить наличие газа в желчном пузыре и желчных протоках.
Обтурационная непроходимость на почве желчных камней при безуспешности консервативных мероприятий подлежит хирургическому лечению. Во время лапаротомии показаны энтеротомия ниже места обтурации и удаление конкремента. При наличии гангрены или перфорации кишки производится резекция измененной кишечной петли с первичным анастомозом.
Спаечная непроходимость в настоящее время является наиболее частой формой кишечной непроходимости. Спайки могут располагаться между кишечными петлями, фиксировать их к другим органам брюшной полости или к париетальной брюшине. Закрытие просвета кишечника возникает в результате перегибов кишечной трубки с образованием «двустволок», ее деформации и сдавления спайками (обтурационная непроходимость). Особенно опасными являются шнуровидные спайки, которые могут обусловить внутреннее ущемление петель кишечника (странгуляционная непроходимость).
Клинические проявления зависят от вида спаечной непроходимости. При странгуляционном ее характере состояние больного тяжелое, отмечается повторная рвота, резкие боли и вздутие живота, задержка стула и газов. При аускультации выслушивается усиленная перистальтика. При обтурации кишечника течение заболевание не столь драматическое, симптомы непроходимости нарастают постепенно.
В анамнезе таких больных имеются указания на перенесенную в прошлом травму, хирургические вмешательства, воспалительный процесс. Больные часто жалуются на периодические боли в животе, урчание, задержу стула и газов, другие симптомы непроходимости, которые ликвидировались самостоятельно, с помощью консервативных мероприятий либо оперативным путем. Важную информацию может дать исследование пассажа бариевой взвеси по тонкой кишке.
Спаечную кишечную непроходимость, развивающуюся без странгуляции часто удается ликвидировать консервативными мерами. Больным вводят спазмолитики, производят аспирацию желудочного содержимого, ставят сифонную клизму, проводят инфузионную терапию. Странгуляционная спаечная кишечная непроходимость подлежит экстренному оперативному лечению. Объем оперативного вмешательства определяется характером изменений в брюшной полости и состоянием кишки. Ущемляющие спайки пересекают. При множественных сращениях и рубцовых стенозах кишки может быть выполнен обходной межкишечный анастомоз.
Большой проблемой является рецидив спаечной непроходимости кишечника, который возникает в разные сроки послеоперационного периода. Ее пытались решить разными способами: профилактическим введением в брюшную полость фибринолитиков, «обертыванием» кишечника полимерными пленками, выполнением пристеночной интестинопликации (операция Нобля, Чайлд-Филлипса) и т.д. Все эти меры, к сожалению, не исключают возможности повторения непроходимости. В настоящее время вместо интестинопликации можно рекомендовать проведение длительной (7-9 дней) назоинтестинальной интубации с тщательной предварительной укладкой (шинированием) кишечных петель, что обеспечивает их фиксацию в желаемом порядке и снижает опасность рецидива непроходимости.
В последнее время широкое распространение получило эндоскопическое лечение острой спаечной тонкокишечной непроходимости. Преимуществом данного метода лечения является его минимальная травматичность, что значительно снижает вероятность рецидивирования спаечного процесса в брюшной полости. Вместе с тем нельзя не отметить определенные трудности, нередко возникающие при введении трокара в брюшную полость в связи с большой угрозой травмы раздутой перерастянутой приводящей кишки, часто фиксированной к передней брюшной стенке. Для исключения ятрогенных осложнений необходимо придерживаться определенных зон пункции брюшной полости, которые зависят от вида предыдущего оперативного вмешательства и локализации рубца на передней брюшной стенке.
Завершая главу, посвященную непроходимости кишечника, следует еще раз подчеркнуть крайнюю важность данной хирургической проблемы. Положительные результаты лечения этого опасного патологического состояния могут быть достигнуты только совместными усилиями хирургов, анестезиологов и реаниматологов. Оперативное вмешательство по поводу непроходимости должен выполнять только высококвалифицированный хирург, имеющий большой опыт неотложных операций на органах брюшной полости.
Симптомы Отдельных видов кишечной непроходимости:
Диагностика Отдельных видов кишечной непроходимости:
Рентгенологически обнаруживают множественные горизонтальные уровни жидкости в тонком кишечнике, чаши Клойбера, симптом перистости, которые визуализируются преимущественно в центре брюшной полости.
Рентгенологически выявляется резко раздутая в виде «гигантской шпильки» или «двустволки» сигмовидная кишка, заполняющая большую часть брюшной полости. В обоих коленах кишки наблюдаются горизонтальные уровни жидкости. Большое диагностическое значение имеет исследование с контрастной клизмой: заполняются прямая кишка и дистальный отдел сигмовидной до места странгуляции, при этом создается фигура «клюва», по направлению которого можно определить, в какую сторону произошел заворот кишки.
Лечение Отдельных видов кишечной непроходимости:
Лечение заворота тонкой кишки хирургическое. Во время операции производят раскручивание завернутой петли кишки в направлении, обратном завороту (деторсия). Нежизнеспособная тонкая кишка подлежит резекции в пределах здоровых тканей с наложением анастомоза между приводящей и отводящей петлей кишки «конец в конец» или «бок в бок». Летальность при данном виде непроходимости может достигать 25 %, что связано с запоздалой операцией.
Лечение заворота сигмовидной кишки хирургическое, лишь в первые часы заболевания сифонная клизма иногда может разрешить непроходимость. Оперативное вмешательство преследует две цели: устранение кишечной непроходимости и предупреждение ее рецидива. После ликвидации заворота и освобождения кишки от содержимого с помощью зонда, введенного
Лечение узлообразования хирургическое. Оперативное вмешательство при данной патологии отличается большими техническими трудностями. «Развязать» узел из-за резкого вздутия и переполнения содержимым кишечной петли часто бывает невозможно. Лишь в первые часы заболевания, когда еще не развился выраженный отек и не наступило резкое вздутие кишечника, эта процедура выполнима. Узел ликвидируют после опорожнения толстой кишки с помощью зонда, предварительно введенного через задний проход. Ущемление сигмовидной кишки после этого ослабевает, что облегчает ее освобождение из ущемляющего тонкокишечного кольца. Узел, образованный нежизнеспособными петлями сразу подлежит резекции. Попытки «развязать» его в таких условиях, недопустимы. Резекция тонкой кишки должна заканчиваться восстановлением проходимости кишечника путем наложения анастомоза. В случае резекции толстой кишки в связи с ее гангреной безопаснее вывести одноствольную колостому. Пассаж по толстой кишке восстанавливают в плановом порядке.