Обструктивная уропатия – когда нужно срочно обращаться к врачу
Обструктивная уропатия – состояние, при котором закупорка препятствует прохождению мочи по мочевыводящему каналу. Возникает в любом участке системы – от почек, где моча образуется, до канала, через который она покидает организм. Состояние повышает давление в мочевыделительном канале и угрожает осложнениями, если вовремя не будет диагностировано.
Причины
Причины развития обструктивной уропатии и рефлюкс-уропатии отличаются в разных возрастных группах:
Обструктивная уропатия у мужчин встречается чаще, у женщин же она часто встречается во время беременности. Это связано с давлением плода и матки на мочевыводящий канал.
Дополнительно причинами заболевания становятся:
Новообразования в простате у мужчин и в матке у женщин способны сужать просвет мочеточника, потому врач проводит дифференциальную диагностику с определением сопутствующих заболеваний и первопричин.
Непроходимость мочевыводящих путей – симптомы
Признаки уропатии зависят от локализации, продолжительности состояния. Пациентов беспокоят такие симптомы:
Если непроходимость возникает быстро, она причиняет боль и описанные состояния. При медленно прогрессирующей уропатии болезненность не отмечается на первых стадиях. В этом случае заболевание угрожает гидронефрозом.
Нарушение оттока мочи – повод немедленно обратиться к урологу! Патология может развиваться критически быстро, но своевременная диагностика и лечение предотвратят острые состояния и осложнения.
Диагностика
Для обнаружения обструктивной уропатии у мужчин и женщин назначаются лабораторные и инструментальные обследования:
В клинике урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова можно пройти диагностику и получить консультацию опытного уролога. Современные диагностические аппараты, врачи высшей категории помогут справиться с заболеванием на любой стадии в короткие сроки. Не откладывайте визит к врачу, позаботьтесь о здоровье сегодня!
Пренатальная диагностика уриномы как осложнения обструктивной уропатии
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
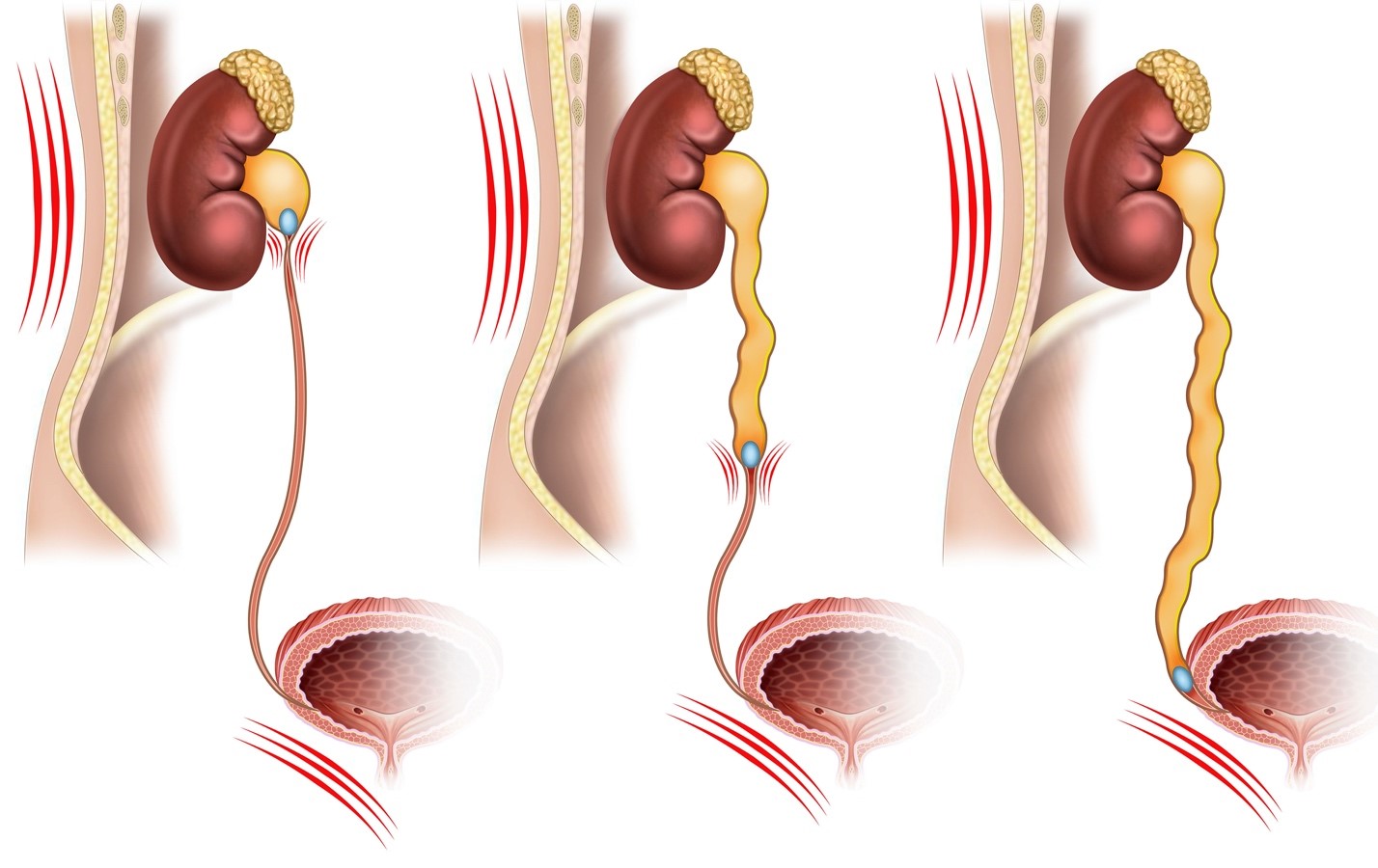
Врожденные пороки развития (ВПР) мочеполовой системы относятся к наиболее частым ВПР, выявляемым во время беременности (1-4 на 1000 беременностей [1]), и составляют 15-20 % в структуре пренатально диагностируемых ВПР [2]. Подавляющее большинство ВПР мочеполовой системы представлено обструктивными уропатиями. Это группа заболеваний, которые характеризуются наличием структурного или функционального препятствия нормальному оттоку мочи, приводящего к нарушению функции почек. При затруднении оттока мочи развивается расширение почечной лоханки (пиелоэктазия) или расширение не только лоханки, но и чашечек (гидронефроз).
Частота гидронефроза составляет 2,5-2,8 на 1000 плодов [3]. В подавляющем большинстве случаев подобные изменения являются преходящими (до 48 %) или физиологическими (до 15 %) и только около трети случаев врожденного гидронефроза вызваны наличием патологии мочевыводящих путей, к которой относится обструктивное поражение лоханочно-мочеточникового или пузырно-мочеточникового соустья, мегауретер, дисгенезия клоаки, пузырно-мочеточниковый рефлюкс, задние уретральные клапаны, мегацистис-микроколон-интестинальный гипоперистальтический синдром и др. Степень выраженности гидронефроза обусловлена его этиологией: чем выше уровень обструкции, тем выраженнее гидронефротическая трансформация почки. Дополнительными факторами при прогнозировании работы почки являются срок беременности, при котором возникла обструктивная уропатия, а также причины гидронефроза.
При обструкции на уровне лоханочномочеточникового соустья (ОЛМС) функция почки страдает в большей степени, нежели при других причинах гидронефроза. Характерными ультразвуковыми признаками обструкции высокого уровня являются расширение лоханки свыше 15 мм при отсутствии расширенного мочеточника и нормальные размеры мочевого пузыря.
ОЛМС практически всегда сопровождается выраженным гидронефрозом и развитием осложнений. Одним из таких осложнений является разрыв почечной лоханки и формирование уриномы или мочевого асцита.
Уринома представляет собой инкапсулированное скопление жидкости, вызванное экстравазацией мочи через периренальные пространства или разрывом почки и ее фасции. Наиболее частой причиной возникновения урином являются ОЛМС или задние уретральные клапаны. Дополнительными причинами являются мегауретер или (редко) пузырно-мочеточниковый рефлюкс [4]. Предполагается, что возникновение уриномы является защитным механизмом от повышения внутрипочечного давления, вызванного затруднением оттока мочи. Экстравазация мочи под почечную фасцию или в забрюшинное пространство способствует снижению давления, тем самым предохраняя почку от диспластических изменений. Существует и альтернативная гипотеза: наличие уриномы уже отражает тот факт, что развивающаяся почка подверглась воздействию высокого давления (достаточно высокого, чтобы привести к разрыву собирательной системы почки), и является одним из факторов, обусловливающих дисплазию почки и нарушение ее работы. Изолированная уринома, вызванная ОЛМС, почти всегда приводит к необратимому повреждению ипсилатеральной почки [5].
Ультразвуковым признаком уриномы является кистозное образование эллипсоидной формы или в виде полумесяца, прилегающее к почке или позвоночнику. Уриномы больших размеров могут принимать различные формы, растягивая и смещая почку. При этом направление смещения почки указывает на то, исходит ли уринома из переднего или заднего паранефрального пространства. Уриномы небольших размеров могут имитировать расширенную чашечку или лоханку, однако тщательная оценка коры почки помогает в проведении дифференциального диагноза.
Клиническое наблюдение 1
Пациентка Б., 32 лет, проходила плановое скрининговое обследование в 21-22 нед беременности, во время которого было обнаружено образование брюшной полости плода и назначен контрольный осмотр в срок 22-23 нед. После контрольного осмотра женщина была направлена в медико-генетическое отделение МОНИИАГ с диагнозом: «Киста левой почки? Образование в брюшной полости?».
Настоящая беременность от первого брака, по счету вторая. Супруги соматически здоровы, профессиональных вредностей не имеют, наследственность не отягощена. В анамнезе одни нормальные роды, ребенок здоров. На учете в женской консультации пациентка состояла с 7 нед. Беременность протекала без осложнений. Результаты скрининга I триместра патологии не выявили.
При ультразвуковом исследовании обнаружен один живой плод. Гестационный срок составил 22,1 нед. Фетометрические показатели соответствовали данному сроку. Патологических изменений плаценты и околоплодных вод не было выявлено.
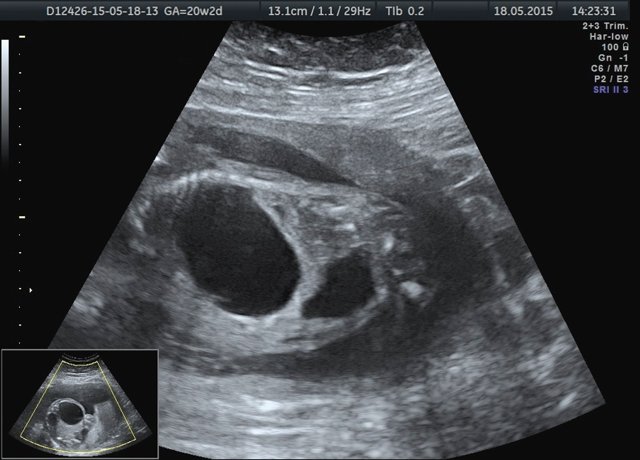
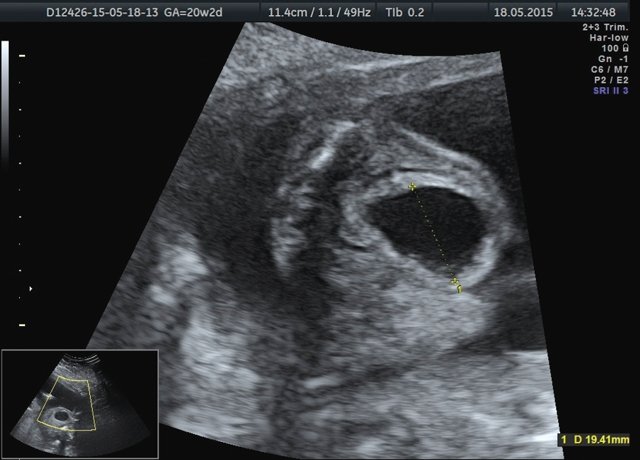
Лоханка правой почки была расширена до 13 мм, паренхима истончена и гиперэхогенна, кортикомедуллярная дифференцировка отсутствовала. При ЦДК кровоток в паренхиме не визуализировался. Вокруг правой почки по всему ее периметру определялось анэхогенное образование размером 56×20×26 мм (рис. 1, 2). Мочеточники с обеих сторон не визуализировались. Изменения левой почки отсутствовали. Мочевой пузырь был удовлетворительного наполнения и опорожнения. Оба надпочечника визуализировались.
Рис. 1. Образование вокруг правой почки плода.
Рис. 2. Истончение паренхимы правой почки плода с отсутствием кровотока в режиме ЦДК.
Изменений по остальным органам и системам не выявлено.
Клиническое наблюдение 2
Пациентка Х., 39 лет, после проведения планового скринингового исследования в 19-20 нед беременности по месту жительства обратилась в медико-генетическое отделение МОНИИАГ с направляющим диагнозом: «Киста забрюшинного пространства».
Настоящая беременность от первого брака, по счету третья. Супруги соматически здоровы, профессиональных вредностей не имеют, наследственность не отягощена. В анамнезе двое нормальных родов, оба ребенка здоровы. На учете в женской консультации пациентка состояла с 10 нед. Беременность протекала без осложнений. Результаты скрининга I триместра отклонений не выявили.
При ультразвуковом исследовании обнаружен один живой плод мужского пола. Гестационный срок составил 20,2 нед. Фетометрические показатели соответствовали данному сроку. Патологических изменений плаценты и околоплодных вод не было выявлено.
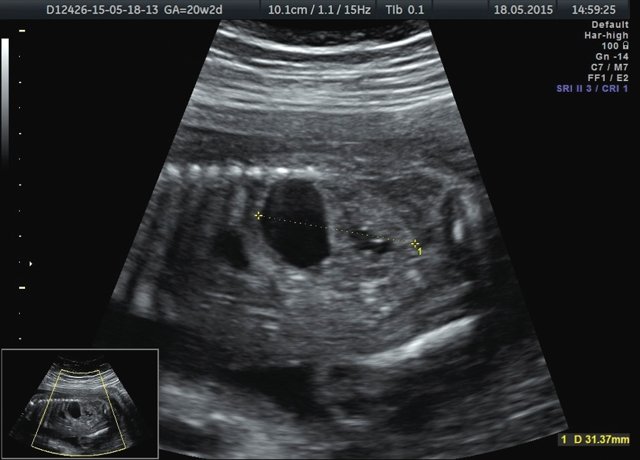
Рис. 3. Кистозное образование у верхнего полюса левой почки плода.
Область правой почки занимало округлое тонкостенное анэхогенное образование до 36 мм в диаметре. Правая почка была уменьшена в размерах до 17×9×20 мм, смещена и располагалась, распластываясь в виде полумесяца по задней поверхности образования (рис. 4). Правый мочеточник не визуализировался. Паренхима обеих почек была повышенной эхогенности, кортикомедуллярная дифференцировка почечных слоев нечеткая.
Рис. 4. Образование возле правой почки и расширенный мочевой пузырь плода.
Надпочечники с обеих сторон были интактны. Мочевой пузырь был увеличен до 20 мм в диаметре, с утолщенными стенками и в процессе динамического осмотра не опорожнялся (рис. 5). Изменений по остальным органам и системам не было выявлено.
Рис. 5. Расширенный мочевой пузырь плода.
Обсуждение
В представленных клинических наблюдениях надпочечники были интактны, а выявленные образования визуализировались непосредственно рядом с почками. В наблюдении 1 контуры образования повторяли контуры капсулы почки, а в наблюдении 2 образование слева имело общую с почкой капсулу. В связи с этим мы сделали вывод о том, что данные образования исходят из почек и являются следствием обструктивной уропатии.
В первом наблюдении, принимая во внимание контуры образования и его локализацию, расширение лоханки и изменения почечной паренхимы, был поставлен диагноз: «Беременность 22,1 нед. ВПР мочеполовой системы: УЗ-признаки уриномы правой почки на фоне обструктивной уропатии». Поскольку изменения второй почки и мочевого пузыря отсутствовали, правосторонняя обструктивная уропатия была наиболее вероятной причиной возникновения уриномы.
Во втором наблюдении поражение почек было двусторонним. Изменения левой почки были характерными ультразвуковыми проявлениями уриномы. Наличие кистозного образования, тесно прилегающего к почке, незначительное расширение лоханки и нечеткая кортикомедуллярная дифференцировка свидетельствовали о воздействии на почку высокого давления из-за нарушения оттока мочи с последующим разрывом почечной паренхимы и формированием уриномы.
Ультразвуковые изменения правой почки были более выраженными. По заднему краю образования диаметром 36 мм была распластана сама почка. Мочеточники с обеих сторон не визуализировались ни на одном из своих участков вплоть до места впадения в мочевой пузырь. Нормальное количество околоплодных вод, мужской пол плода, отсутствие расширенных мочеточников на фоне относительно небольшого увеличения размеров мочевого пузыря позволили нам исключить атрезию уретры, синдром задних уретральных клапанов и мегацистис-микроколон-интестинальный гипоперистальтический синдром и предположить наличие обструктивного поражения мочевыводящих путей на высоком уровне.
Учитывая большие размеры урином как в первом, так и во втором наблюдениях, в качестве причины возникновения обструктивной уропатии мы предположили одностороннее отсутствие или атрезию мочеточника у обоих плодов.
ОЛМС встречается преимущественно у мальчиков (соотношение мальчиков и девочек составляет 3:1). До 40 % случаев поражение двустороннее, у 10 % плодов выявляются экстраренальные изменения [6]. ОЛМС может быть как функциональным (чаще всего), так и анатомическим. К последним можно отнести стеноз, атрезию мочеточника или его врожденное отсутствие (агенезию).
Агенезия мочеточника встречается крайне редко и обычно сочетается с отсутствием почки или ее дисплазией и может быть как одно-, так и двусторонней. Чаще встречается атрезия мочеточника, которая возникает вследствие нарушения или отсутствия канализации растущего мочеточникового зачатка и может локализоваться на разных уровнях: в лоханочно-мочеточниковом, пузырно-мочеточниковом сегментах или на уровне пересечения мочеточников подвздошными сосудами. Атрезия сопровождается гидронефрозом и дисплазией почки. Мочеточник чаще всего заканчивается слепо и резко расширяется выше уровня атрезии, но может иметь вид фиброзного тяжа [7].
В наблюдении 2 семья приняла решение о досрочном прекращении беременности, однако отказалась от последующего патолого-анатомического исследования плода, в связи с чем наше предположение о генезе ОЛМС осталось неподтвержденным. Двусторонняя атрезия или агенезия мочеточников является летальным пороком. При одностороннем поражении прогноз обусловлен характером осложнений. По данным J. Hutcheson и соавт. [10], развитие уриномы является менее благоприятным в отношении сохранности почечной функции, чем развитие мочевого асцита. Важными являются и размеры уриномы. При уриноме больших размеров прогноз для плода чаще всего неблагоприятный. В первую очередь это связано с потерей функции пораженной почки как результатом воздействия высокого давления на почечную ткань. Так, в случае, представленном A. Ghidini и соавт. [11], описывается правосторонняя уринома большого размера (3,5×5,5 см), которая спонтанно исчезла вскоре после родов, и ультразвуковые признаки изменения мочевыводящих путей отсутствовали, однако спустя год у ребенка была выявлена инволюция правой почки.
Дополнительным фактором, усугубляющим прогноз при уриноме больших размеров, является гипоплазия легких. Этому способствует выраженный длительный подъем купола диафрагмы в результате повышенного внутрибрюшного давления, а также развивающееся в некоторых случаях маловодие [10].
Представленные клинические наблюдения отражают разнообразие ультразвуковых проявлений уриномы: от жидкостного образования, расположенного вокруг неизмененной по форме почки и повторяющего ее контуры, до образования, растягивающего и смещающего почку в разных направлениях. Уриномы могут достигать больших размеров и быть как одно‑, так и двусторонними. Их необходимо дифференцировать с опухолями почек, надпочечников и забрюшинного пространства, кистами почек, брыжейки и желудочно-кишечного тракта. Однако выявление связи образования с почкой и оценка почечной капсулы, а также наличие наиболее вероятных причин формирования урином (ОЛМС, задние уретральные клапаны) позволяют поставить правильный диагноз.
Заключение
Причина развития ОЛМС и возникновения уриномы чаще всего недоступна для пренатальной диагностики, однако, помимо наиболее известных этиологических факторов, врачу, проводящему исследование, необходимо помнить и о таких редких врожденных пороках развития, как атрезия или агенезия мочеточника, особенно в случае больших размеров уриномы.
Литература
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Непроходимость мочевыводящих путей (обструктивная уропатия)
Непроходимость мочевыводящих путей — это закупорка, препятствующая прохождению мочи по мочевыводящих путям, включая почки, мочеточники, мочевой пузырь и мочеиспускательный канал. Непроходимость в любом месте мочевыводящих путей — от почек, где образуется моча, до мочеиспускательного канала, через который моча выходит из организма, может повысить давление внутри мочевыводящих путей и замедлить выделение мочи.
Непроходимость может возникнуть внезапно или развиваться постепенно в течение нескольких дней, недель или даже месяцев. При непроходимости мочевыводящие пути могут блокироваться полностью или только частично. В некоторых случаях поражается только одна почка, в других случаях — обе почки.
Причины
Симптомы
Непроходимость может остановить мочеиспускание или уменьшить объем выводимой при мочеиспускании мочи, если закупорка затронет мочеточники обеих почек или мочеиспускательный канал. Непроходимость мочеиспускательного канала или выходного отверстия мочевого пузыря может причинять боль, давление и растяжение мочевого пузыря.
У лиц с медленно прогрессирующей непроходимостью, которая вызывает гидронефроз, может не быть никаких симптомов, или же у них могут быть приступы тупой боли в боку на пораженной стороне. Иногда камень в почках временно блокирует мочеточник и причиняет периодически возникающую боль.
Непроходимость, которая приводит к гидронефрозу, может стать причиной общих симптомов со стороны пищеварительного тракта (тошнота, рвота и боль в животе). У лиц с инфекциями мочевыводящих путей (ИМП) может быть гной в моче, лихорадка и дискомфорт в области мочевого пузыря или почек.
Возможные осложнения
Диагностика
С учетом причины заболевания и имеющихся симптомов врач может назначить следующие виды обследования:
Лечение
Как правило, лечение направлено на снятие симптомов непроходимости и зависит от причины и симптомов болезни, тяжести течения, а также наличия сопутствующих заболеваний и медикаментозной терапии, получаемой по сопутствующей патологии. С учетом этого врач может назначить:
Обструктивная уропатия
(обструкция мочевыводящих путей)
, MD, Duke Comprehensive Kidney Stone Center
Этиология
Наиболее частые причины различны в разном возрасте:
Обструкция может происходить на любом уровне, от почечных канальцев (цилиндры, кристаллы) до наружного отверстия уретры. Проксимальнее места обструкции может развиваться повышение внутрипросветного давления, стаз мочи, инфекция мочевыводящих путей или камнеобразование (которое также может приводить к обострению или возникновению обструкции). Обструкция гораздо более распространена среди мужчин (обычно вследствие развития доброкачественной гиперплазии простаты), но врожденные и приобретенные стриктуры уретры Стриктура уретры Стриктура уретры – рубцовый процесс, приводящий к обструкции просвета передней уретры. Стриктура уретры бывает: Врожденная Приобретенныая Любой фактор, повреждающий эпителий уретры, или губчатое. Прочитайте дополнительные сведения и стенозы отверстия мочеиспускательного канала встречаются у представителей обоих полов. У женщин обструкция уретры может развиваться на фоне первичной или метастатической опухоли или в результате образования стриктуры после лучевой терапии, хирургии или урологических инвазивных манипуляций (обычно – повторных дилатаций).
Патофизиология
Патологические изменения заключаются в дилатации собирательных трубочек и дистальных канальцев, а также хронической тубулярной атрофии с незначительным поражением клубочка. Развитие дилатации занимает 3 дня с момента начала обструктивной уропатии; до этого срока собирательная система относительно устойчива, и ее дилатация менее вероятна. Обструктивная уропатия без дилатации также может происходить, когда фиброз или ретроперитонеальная опухоль вовлекает собирательные системы, при умеренной обструктивной уропатии и сохранной функции почек, а также в случае внутрипочечного расположения почечной лоханки.
Обструктивная нефропатия
Время и скорость, с которой необратимое повреждение почки (или почек) развивается после обструкции, зависит от многих факторов, которые трудно предсказать. Для того, чтобы предотвратить необратимые повреждения, обструкция мочевых путей должна быть как можно скорее диагностирована и подвержена лечению.
Клинические проявления
Клинические проявления различаются в зависимости от локализации, степени обструкции и скорости развития обструктивной уропатии.
Боль является наиболее частым признаком растяжения мочевого пузыря, чашечно-лоханочной системы (т.е. мочеточника, почечной лоханки и почечных чашечек) или почечной капсулы. Изменения в верхнем отделе мочеточника или в почке сопровождаются болью или повышенной чувствительностью в поясничной области, в то время как острая обструкция нижнего отдела мочеточника вызывает боль с иррадиацией в яичко на той же стороне у мужчин или в половые губы у женщин. Распространение почечной и мочеточниковой боли происходит, как правило, вдоль Т11-Т12. При острой полной обструкции мочеточника (например, при обструкции камнем) боль может быть резко выраженной и сопровождаться тошнотой и рвотой. Большая водная нагрузка (например, при потреблении алкоголя или кофеин содержащих напитков, или осмотического диуреза после введения внутривенного контраста) вызывает дилатацию и боль, если продукция мочи повышается до уровня большего, чем позволяет пропустить место обструкции.
Боль, как правило, минимальна или отсутствует при частичной или медленно развивающейся обструктивной уропатии (например, врожденная обструкция мочеточниково-лоханочного сочленения, опухоль в малом тазу). Гидронефроз иногда может приводить к формированию пальпируемого образования в поясничной области, особенно при выраженном гидронефрозе у новорожденных и детей.
Инфекция мочевыводящих путей может вызывать дизурию, пиурию, императивные и учащенные позывы к мочеиспусканию, боль в соответствующих сегментарных зонах почек и мочеточников, чувствительность в косто-вертебральном углу, лихорадку, а в наиболее тяжелых случаях даже сепсис.
Диагностика
Анализ мочи и определение уровня электролитов, креатинина и азота мочевины в крови (АМК)
Катетеризация мочевого пузыря или ультразвуковая оценка объема мочевого пузыря после мочеиспускания, иногда с последующей цистоуретроскопией и экскреторной цистоуретрографией при подозрении на обструкцию уретры
Визуализирующие методы исследования при подозрении на обструкцию мочеточника, более проксимальную обструкцию или гидронефроз без обструкции
Обструктивную уропатию следует подозревать при появлении:
Олигурии или анурии
Необъяснимой почечной недостаточности
Боли, свидетельствующей о растяжении мочевого тракта
Олигурии или анурии, чередующейся с полиурией
Должны быть выполнены общий анализ мочи Общий анализ мочи У пациентов с нефрологической патологией симптомы и признаки заболевания могут быть неспецифическими и/или отсутствовать до поздних стадий болезни. Симптомы могут быть местными (например, отражающими. Прочитайте дополнительные сведения 
При отсутствии симптомов у пациента с длительно существующей обструктивной уропатией, анализ мочи может быть нормальным или выявить в осадке только небольшое количество цилиндров, лейкоцитов, эритроцитов. При ОПН на фоне нормального анализа мочи необходимо исключать двустороннюю обструктивную нефропатию.
Обследование при подозрении на обструкцию мочеточника
Если нет симптомов обструкции мочеиспускательного канала или нет признаков обструкции по данным уретроцистоскопии и микционной цистоуретрографии, предполагается, что имеет место обструкция мочеточника или более проксимальная обструкция.
Обследование при мочеточниковой или более проксимальной обструкции
Применение методов визуализации направлено на выявление обструкции и определение ее уровня. Выбор и последовательность методов зависят от клинической картины заболевания.
УЗИ брюшной полости – первоочередной метод исследования у большинства пациентов, за исключением страдающих заболеваниями уретры, поскольку позволяет избежать потенциальных аллергических и токсических осложнений внутривенного введения рентген-контрастных веществ и оценить атрофические изменения паренхимы почек. При УЗИ можно диагностировать гидронефроз. Если принимают во внимание самые минимальные диагностические критерии (визуализация ЧЛС), частота ложноположительных результатов составляет 25%. Также могут быть ложноотрицательные результаты при отсутствии гидронефроза на ранней стадии обструкции (в первые несколько дней), или при умеренной обструкции, ретроперитонеальном фиброзе, опухолевом сдавлении ЧЛС, из-за которого не происходит расширения мочеточника.
КТ Компьютерная томография Визуализационные методики часто используются для обследования пациентов с нефрологической и урологической патологией. Рентгенография брюшной полости без использования рентгеноконтрастных препаратов. Прочитайте дополнительные сведения 
Дупплексная допплеровская ультрасонография Ультразвуковое исследование Визуализационные методики часто используются для обследования пациентов с нефрологической и урологической патологией. Рентгенография брюшной полости без использования рентгеноконтрастных препаратов. Прочитайте дополнительные сведения 
Экскреторная урография Внутривенная урография (ВВУ) Визуализационные методики часто используются для обследования пациентов с нефрологической и урологической патологией. Рентгенография брюшной полости без использования рентгеноконтрастных препаратов. Прочитайте дополнительные сведения 
Антеградная или ретроградная пиелография предпочтительнее исследований с внутрисосудистым введением контраста у пациентов с азотемией. Антеградное исследование выполняют после чрескожной пункционной нефростомии, ретроградное – через цистоскоп. Пациентов с интермиттирующей обструкцией необходимо обследовать во время обострения, иначе можно не найти обструкцию.
Радионуклидное сканирование Радионуклидное сканирование Визуализационные методики часто используются для обследования пациентов с нефрологической и урологической патологией. Рентгенография брюшной полости без использования рентгеноконтрастных препаратов. Прочитайте дополнительные сведения 
МРТ Магнито-резонансная томография Визуализационные методики часто используются для обследования пациентов с нефрологической и урологической патологией. Рентгенография брюшной полости без использования рентгеноконтрастных препаратов. Прочитайте дополнительные сведения 
Обследование при гидронефрозе без очевидных признаков обструкции
Дополнительное обследование необходимо в случае болей в пояснице или в боку, вызванных обструкцией у пациентов с гидронефрозом, но без очевидной обструкции при визуализирующих методах, а также может выполняться у пациентов со случайно выявленным гидронефрозом для диагностики невыявленной ранее обструкции. Исследование также может быть проведено для того, чтобы обнаружить нераспознанную другим способом обструкцию у больных со случайно выявленным гидронефрозом.
При проведении диуретической ренографии назначают петлевой диуретик (например, фуросемид 0,5 мг/кг внутривенно) перед радиоизотопным исследованием почек. Необходима достаточная сохранность функции почек пациента для назначения диуретика. При обструкции скорость выведения радиоактивного вещества (или контрастного вещества) с момента появления радиофармпрепарата в почечной лоханке замедляется и период полувыведения составляет > 20 минут (в норме
Пациент лежит на животе. При наличии обструктивной уропатии вместо значительного увеличения оттока мочи скорость распределения радиофармпрепарата замедлена и наблюдается дальнейшее расширение ЧЛС и увеличение давления в лоханке > 22 мм. рт. ст.
ст. Ренограмма или положительный перфузионный тест, вызывающие у пациента боль, аналогичную исходной, подтверждают обструкцию. Отсутствие роста перфузионного давления свидетельствует о внепочечном происхождении боли. Ложноположительные и ложноотрицательные результаты возможны при проведении обоих тестов.
Прогноз
Большинство обструкций поддаются коррекции, но запоздалое лечение может привести к необратимым повреждениям почки. Сколько времени потребуется для развития нефропатии и насколько она будет обратима, зависит от причины заболевания, присоединения инфекции мочевыводящих путей, степени и продолжительности обструкции. В общем ОПН, вызванная мочеточниковым камнем, обратима, с полным восстановлением функции почки. При хронической прогрессирующей обструктивной уропатии нарушение функции почек может быть частично или полностью необратимым. Прогноз хуже при нелеченной инфекции мочевыводящих путей.
Лечение
Лечение предполагает хирургическое устранение обструкции, применение инструментальных методов (например, эндоскопии, литотрипсии) или медикаментозной терапии (например, гормональная терапия при раке простаты). При гидронефрозе показано незамедлительное дренирование, если имеется нарушение функции почек, персистирующая инфекция мочевых путей (ИМП) или стойкий или не поддающийся коррекции болевой синдром. Незамедлительное дренирование показано в случае, если обструкция сопровождается развитием инфекции. При нижней обструктивной уропатии может потребоваться катетеризация или более проксимальное дренирование. Постоянный мочевой катетер можно устанавливать для острого или длительного дренирования некоторым пациентам.
Постоянное дренирование с использованием чрескожной нефростомы может потребоваться при тяжелой обструктивной уропатии, инфекции мочевыводящих путей или камнях.
Интенсивная терапия обязательна при инфекции мочевыводящих путей и почечной надостаточности.
В случае гидронефроза без очевидной обструкции необходимо рассматривать возможность хирургического лечения, если у пациента имеется болевой синдром и положительная диуретическая ренограмма. Однако лечение не требуется при бессимптомном течении и отрицательной диуретической ренограмме или при положительной диуретической ренограмме при сохранной функции почек.
Ключевые моменты
Распространенными причинами у детей являются врожденные патологии; у молодых взрослых – камни, а у мужчин более старшего возраста – доброкачественная гипертрофия простаты.
Последствия могут приводить к почечной недостаточности и инфекции.
Боль часто появляется вследствие растяжения органов в верхнем отделе желудочно-кишечного тракта (как правило, чувствуется в левом боку) или мочевого пузыря (как правило, чувствуется в яичках, надлобковой области или половых губах).
Обструктивную уропатию следует подозревать, когда у пациентов развивается необъяснимая другими причинами почечная недостаточность, снижение мочеотделения, характерный для обструкции болевой синдром, а также олигурия или анурия, чередующиеся с полиурией.
В случае предполагаемой обструкции в нижнем отделе мочевого тракта следует катетеризировать мочевой пузырь, затем провести цистоуретроскопию, а в отдельных случаях – цистоуретрографию.
При подозрении на обструкцию в верхнем отделе мочевого тракта следует провести визуализирующие исследования (например, УЗИ органов брюшной полости, КТ, дуплексное сканирование, допплеровскую ультрасонографию, внутривенную пиелографию, МРТ).
Следует незамедлительно принять меры для разрешения обструкции, особенно в случае наличия у пациентов инфекций мочевыводящих путей.