Внутриутробная инфекция
При беременности у женщины происходит природное снижение иммунитета абсолютно во всех случаях. Это норма, необходимый процесс для вынашивания ребенка, профилактика отторжения плода как чужеродного в принципе организма. Потому инфекции, которые до момента зачатия дремали, становятся активными. Это опасно для плода, особенно в первые 3 месяца после зачатия.
Факты о ВУИ
В менее чем 10 беременностях из 100 инфекция передается будущему малышу от его мамы. И примерно 0,5% новорожденных появляются на свет с соответствующими симптомами. Но, если в организме матери присутствует та или иная инфекция, это еще не полная гарантия того, что она будет и у ребенка.
Часть инфекционных болезней, которые угрожают развитию эмбриона, для матери проходят безсимптомно, не нанося особого вреда ее организму. В основном плод заражается той же инфекцией, что и мать, если она заразилась этой болезнью впервые.
Если у беременной вовремя обнаружить и пролечить болезнь, то риск для будущего малыша минимальный.
Как заражается эмбрион?
ВУИ развивается тремя путями:
Возбудители ВУИ
Большая часть бактерий и вирусов может передаваться еще нерожденному ребенку, что вызывает серьезные последствия. Те вирусы, которые провоцируют острые респираторные вирусные заболевания, к плоду не попадают. Они могут быть опасны для малыша, только если беременная женщина имеет высокую температуру.
Краснухой мать может заразиться воздушно-капельным путем. Не обязательно при этом находиться вплотную к больному человеку, заражение вероятно и на расстоянии. При этом последствием для плода станет фетальный синдром краснухи.
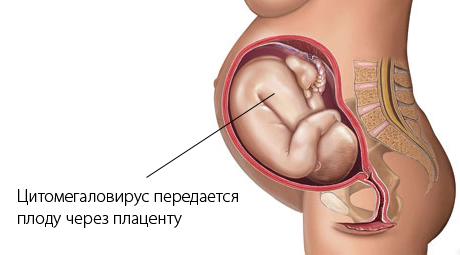
Цитомегаловирус передается через биологические жидкости. В основном это слюна, но может быть сперма и моча, а также кровь. У ребенка инфекция может проявиться соответствующей симптоматикой после рождения, а может протекать в латентной форме.
Вирус простого герпеса 2 передается в основном при незащищенном половом акте. Если такое случилось у беременной, то ее ребенок родится с врожденной формой герпеса. Парвовирус В19, как и краснуха, передается воздушно-капельным путем беременной женщине. В итоге у плода возникает водянка и анемия.
Ветряная оспа передается не только по воздуху, но и бытовым путем. Ребенок получает при внутриутробном инфицировании пороки развития (если заражение произошло в первом триместре). Если заражение случилось перед родами, то будет врожденная форма данного заболевания, и это очень опасное состояние.
Листериоз (это бактериальная инфекция) может развиться у беременной, если она кушает зараженные сыры, мясо или овощи. У ребенка развивается в итоге пнемония и/или сепсис. Сифилис беременным передается половым путем, если партнер был заражен. У ребенка после рождения развивается эта болезнь со всеми вытекающими последствиями. Туберкулез, что также является бактериальной инфекцией, передается по воздуху. Эмбрион может умереть в утробе матери, родиться раньше срока, с врожденной формой туберкулеза.
Последствия внутриутробной инфекции
Врожденное заражение может быть острым или хроническим. Последствия острого инфицирования:
Симптомы острой внутриутробной инфекции у новорожденных:
Но в большинстве случаев симптоматики нет. Отдаленные последствия ВУИ:
Если инфекция проникла через матку, последствиями могут быть:
Если плод выжил, у него будут такие проявления ВУИ:
Внутриутробное инфицирование опасно вне зависимости от срока гестации. Но некоторые возбудители болезней опаснее всего в первые 3 месяца. Яркий пример — вирус краснухи. Очень серьезные последствия будут при заражении на самой последней недели беременности матери ветряной оспой. Последствия могут быть самыми разными. О них можно узнать у своего врача по результата УЗИ, анализов, сроку беременности и обнаруженному возбудителю болезни. Это значит, что каждый случай индивидуален в плане протекания болезни и в плане последствий.
Группы риска по внутриутробному заражению
Осторожными нужно быть женщинам, которые:
Симптомы и последствия
Ниже перечислены признаки, которые указывают на инфекцию у беременной:
Но эти симптомы в некоторых случаях указывают на аллергическую реакцию. Если это так, то нет риска внутриутробной инфекции малыша. В любом случае, при появлении одного и больше из выше перечисленных признаков нужно идти на очную консультацию к врачу.
ЦМВ (цитомегаловирус)
ЦМВ (цитомегаловирус) относится к группе герпесовирусов. Им заражаются при половых контактах, при тесных бытовых контактах, а также через кровь (если была сделана операция грязными инструментами или переливание от больного донора). Если имело место первичное заражение беременной, то вирус попадает в плаценту, а оттуда к малышу. У ребенка может не быть последствий, что и бывает в большинстве случаев. Но 10 из 100 детей, у которых были больные матери, рождаются с симптоматикой ВУИ.
Последствиями внутриутробного заражения ЦВМ могут стать выкидыши и мертворождения, а также:
Если имело место тяжелое сочетанное поражение, 1/3 новорожденных умирают в первые 2-3 месяца после родов. Также очень вероятны такие отдаленные последствия как умственная отсталость, слепота и глухота. Если заражение легкое, то последствия мене серьезные. На сегодня нет лекарства, которое бы помогло при проявлениях цитомегаловируса у недавно рожденных детей. При заражении беременной ЦВМ беременность не прерывают, потому что у ребенка может и не быть симптомов. Врачи прописывают для беременной лечение, чтобы минимизировать развитие осложнений.
ВПГ (вирус простого герпеса)
Врожденная герпетическая инфекция развивается, если у беременной был ВПГ, особенно 2 тип (который передается половым путем). Симптомы появляются в первый месяц после рождения. В основном ВУИ происходит при первичном инфицировании беременной. Ребенок подхватывает инфекцию в большинстве случаев при родах, когда проходит через родовые пути. Но возможность передачи возбудителя болезни через плаценту также нужно учитывать.
Последствия герпеса для ребенка:
Тяжелый врожденный герпес чреват инвалидизацией ребенка:
Краснуха
Краснуха очень опасна для эмбриона! Она вызывает различные уродства. Самый высокий риск приходится на беременность до 16-й недели. Последствия ВУИ возбудителем данной болезни:
Парвовирус В19
Это возбудитель инфекционной эпитемы. У взрослых в основном он незамеченный, потому что протекает латентно. Если беременная заражена им, то она может родить мертвого ребенка, есть риск выкидыша или внутриутробного заражения эмбриона. Дети умирают в 2,5-10 случаях из 100. Особенно опасно заразиться им на 13-28-й неделе гестации.
Последствия для ребенка при ВУИ:
Ветряная оспа
Если больная заразилась ветрянкой, это очень опасно для плода. Если беременная заразилась, а ей в скором времени срок рожать, то есть риск, что ее ребенок умрет. Плод заражается в 25 случаях из 100, но симптомы проявляются не всегда.
Врожденная ветрянка у малышей имеет такие признаки:
Новорожденных при ВУИ ветрянкой не лечат, потому что симптоматика не прогрессирует. Если мать заразилась за 5 суток до дня родов и позже, врачи могут советовать ввести новорожденному иммуноглобулин, потому что ему не передались антитела от матери.
Гепатит В
Вирус гепатита В передается в основном при незащищенных половых контактах с больным человеком. Он попадает к плоду через плаценту («детское место»). Для беременной очень опасно заразиться с 4-го по 9-й месяц гестации. Последствия ВУИ:
ВИЧ-инфекция
Чтобы обнаружить ВИЧ у новорожденного, в основном применяется ПЦР. В первые 3-6 месяцев после рождения нет смысла делать анализ на антитела. Важно обнаруживаться ВИЧ у тех, кто ждет ребенка. Им весь срок дают антиретровирусные лекарства, то есть в основном с 4-й недели гестации дается зидовудин. Они не должны кормить грудью своег7о новорожденного. Это в разы повышает шансы здоровья малыша.
Листериоз
Эта болезнь вызывается бактерией листерией. Она может проникать к эмбриону через плаценту, чего не могут многие бактерии. Пути заражения описаны выше. У беременной проявлений болезни может и не быть. В части случаев присутствуют:
Последствия заражения плода:
Если симптоматика проявилась в первые 7 дней после родов, то дети умирают в 60 случаях из 100. Потому, если у беременной точный диагноз листериоза, ей на 2 недели приписывают ампициллин. ВУИ также лечится, если ребенок действительно заразился от матери.
Сифилис
Первичный сифилис у беременных, который не лечили, передается почти в 100 случаях из 100. Из 10 детей погибают при этом 6, у других обнаруживается врожденная форма болезни. У больной беременной сначала образуется первичная язва, а потом болезнь переходит в латентную форму, время от времени обостряясь.
Заражение эмбриона происходит, даже если у матери болезнь протекает в скрытой форме, с 4-й недели гестации. Последствия ВУИ такие:
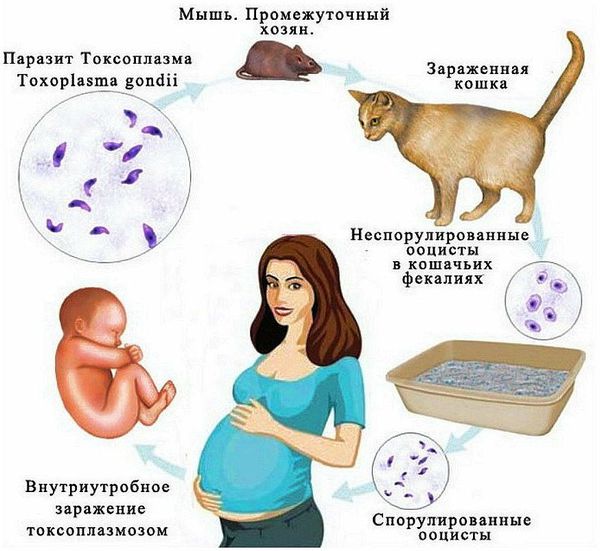
Токсоплазмоз
Передается человеку в основном от кошек, но может передаваться и от других животных. Заразиться беременная может, когда убирает за питомцем или кушает недостаточно термически обработанное мясо, грязные овощи. К моменту беременности большинство женщин уже болели этой болезнью, потому ребенку она не передастся.
При первичном заражении в период беременности в 50 случаях из 100 возбудитель преодолевает плацентарный барьер, заражая эмбрион. Последствия ВУИ для младенца:
TORCH-инфекции
Торч-инфекциями называются такие:
Они опасны при заражении беременной. Некоторые протекают в скрытой или стертой форме, потому их нужно выявлять анализами. Потому на этапе планирования зачатия пара сдает анализы на TORCH-инфекции. Если в организме будущей мамы не обнаруживаются антитела к возбудителю краснухи, ей делают прививку. Также во время беременности лучше не контактировать с кошками, чтобы не заразиться токскоплазмозом.
Диагностика внутриутробной инфекции
Беременным делают анализ крови, который позволяет обнаружить гепатиты В и С, а также сифилис. Регулярно делают мазки из влагалища на микрофлору. Используется метод ПЦР, который позволяет обнаружить циркулирующие в крови вирусы при наличии таковых.
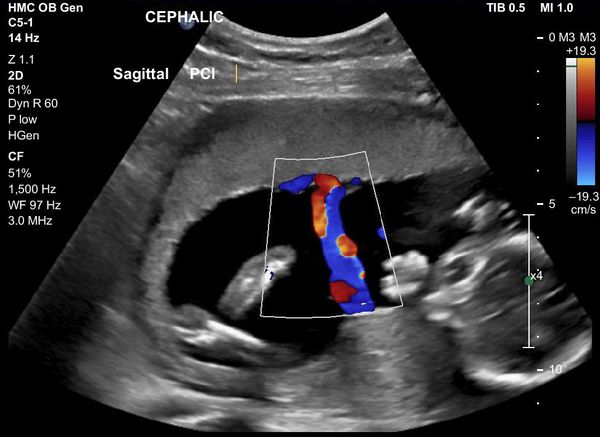
УЗИ безопасна для беременных. Она не показывает наличие инфекции, но дает возможность обнаружить пороки, вызванные инфекцией, и задержку внутриутробного развития плода. Также УЗИ является методом контроля при выполнении кордоцентеза. ВУИ подозревают, если на УЗИ обнаруживаются такие признаки:
Сероиммунологический метод диагностики базируется на определении иммуноглобулинов. Он рекомендован женщинам из групп риска, которые перечислены выше. Иногда необходимы такие методы как кордоцентез и амниоцентез. При первом методе берется кровь из пуповины, чтобы выявить имеющуюся там инфекцию. Амниоцентез означает исследование околоплодных вод.
У новорожденного, если у врача имеется подозрение на ВУИ, берут анализы биологических жидкостей, например, слюны или крови.
Здоровье плода
Сегодня получить исчерпывающую информацию о пороках развития плода и внутриутробных инфекциях может каждая будущая мама. Интернет, журналы и книги подробно описывают причины и следствия таких заболеваний. Лабораторная диагностика, в свою очередь предлагает целый ряд обследований «на любой случай». Но нужно ли сдавать их все? На каком сроке они наиболее информативны? И как разобраться в изобилии тестов на «здоровье плода»?
Внутриутробные инфекции
Внутриутробные инфекции (ВУИ) занимают ведущее место среди причин появления пороков развития. А самыми распространенными возбудителями опасных инфекций признаны представители группы «TORCH»:
Опасность TORCH-инфекций обусловлена их повсеместным распространением, высокой контагиозностью (заразностью) и часто скрытым течением (кроме краснухи). Инфицирование (первая встреча с инфекцией) на сроке:
Будущая мама может и не подозревать об инфицировании, в то время как для плода – это серьезная угроза.
Оценить риски инфекций можно как на этапе подготовки к беременности, так и уже «в положении». Кровь на антитела к возбудителям TORCH-инфекций – простой диагностический тест, позволяющий выявить и текущий, и перенесенный инфекционный процесс.
Антитела IgM появляются в крови примерно через 2 недели от инфицирования и «говорят» о высоком риске осложнений для плода.
Антитела IgG – маркер перенесенного инфекционного процесса, наличия иммунитета к возбудителю или его носительства. А его выявление требует уточнения «давности» инфицирования.
Анализ крови на авидность антител IgG позволяет рассчитать «как давно» антитела появились в крови. Чем выше процент авидности, тем «старее» инфицирование, а значит безопаснее для плода.
Каждый из указанных показателей можно сдать по отдельности, а также в составе комплексов:
Включает в себя определение только IgG к представленным возбудителям (токсоплазме, вирусам герпеса, краснухи, цитомегаловирусу), применяется в период подготовки к беременности для обоих партнеров.
Позволяет определить наличие острых или перенесенных TORCH-инфекций у беременной, а также давность инфицирования и риск для плода.
Включает в себя определение IgG и IgM ко всем вышеуказанным инфекциям, включая хламидии, что позволяет получать максимально полную информацию.
Генетическая патология плода
Еще совсем недавно возможности выявления генетических «поломок» у плода ограничивались рамками пренатального скрининга или анализом биоматериала плода, полученного инвазивными методами (кровь из пуповины, околоплодные плоды и другие).
В то же время хромосомные аномалии и микроделеционные синдромы угрожают грубыми пороками развития, ассоциированными с гибелью или глубокой отсталостью ребенка.
В большинстве своем патологии количества хромосом (моно-, ди-, трисомии) имеют связь с возрастом матери. Тогда как микроделеционные синдромы никак не привязаны к возрасту. Частота распространения обоих вариантов «поломок» в среднем составляет 1 на 1000 новорожденных, что обуславливает одинаковые риски для беременных как до, так и после 30 лет.
Сегодня исключить до 18 синдромов единовременно можно с помощью всего одного исследования – НИПС (Геномед).
Неинвазивные пренатальные тест основаны на анализе ДНК плода по крови матери и обладают высокой точностью (99,8%).
В отличие от программы пренатального скрининга PRISCA («двойной» и «тройной» тесты), заключение по НИПТ строится на количестве и качестве хромосом малыша, а не на косвенных признаках патологии (размеры плода и уровень гормонов). Такой результат позволяет делать максимально точный прогноз риска генетического отклонения
Среди хромосомных нарушений, диагностируемых с помощью НИПТ Panorama, базовая панель (Natera):
Кроме того, некоторые тесты линейки НИПТ, например, тест НИПС (Геномед) позволяет помимо основной хромосомной патологии выявить носительство наиболее частых мутаций у матери, приводящих к генетическим заболеваниям плода:
Исследование не требует особой подготовки, нужно просто сдать кровь на сроке полных 10 недель беременности.
Есть некоторые ограничения для использования теста:
Что такое внутриутробная инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Егоровой М. Н., педиатра со стажем в 22 года.
Определение болезни. Причины заболевания
Внутриутробные инфекции — это инфекционные заболевания эмбриона, плода и новорождённого, возникающие вследствие заражения в дородовом периоде или в родах.
В 1971 году Всемирная организация здравоохранения (ВОЗ) выделила понятие TORCH — синдром. Это аббревиатура внутриутробных инфекций, которые встречаются чаще всего:
При наличии инфекций у матери возможны следующие варианты исхода беременности:
Последствия зависят от возбудителя, срока беременности и продолжительности инфекции. Для плода особенно опасны возбудители инфекционных заболеваний (краснухи и токсоплазмоза), с которыми мать впервые столкнулась во время беременности. Они могут привести к нарушению в закладке внутренних органов (порокам сердца, слепоте, глухоте и пр.).
Возможно несколько путей заражения:
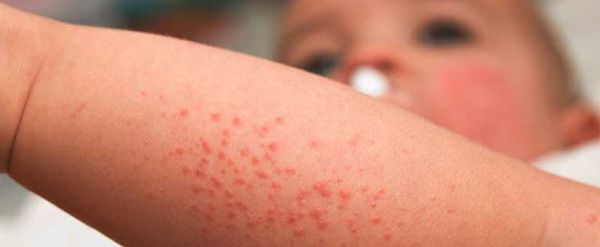
Симптомы внутриутробной инфекции
Проявление инфекции напрямую зависит от сроков заражения. Для всех внутриутробных инфекций есть ряд общих симптомов [1] [6] :
Герпес
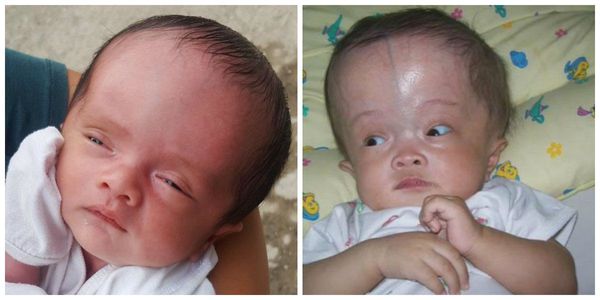
Врождённые пороки развиваются редко, они могут включать гипоплазию (недоразвитие) конечностей, микроцефалию (значительное уменьшение размеров черепа), ретинопатию (поражение сетчатки), рубцы кожи.
Клинические проявления герпеса 1 и 2 типа у новорождённых:
Наиболее тяжело герпетическая инфекция протекает при возникновении генерализованных форм (нарушении работы всех органов и систем) и при поражении центральной нервной системы (ЦНС). В случае заражения в родах инфекция проявляется через 4-20 дней (инкубационный период).
Поздние осложнения у детей, перенёсших внутриутробно герпетическую инфекцию: рецидивирующие герпетические поражения кожи и слизистых, нарушение ЦНС, отставание в психомоторном развитии, энцефалопатия (поражение головного мозга).
Ветряная оспа
Поздние осложнения у детей, перенёсших внутриутробно ветряную оспу: задержка развития, сахарный диабет, потеря зрения, увеличение частоты злокачественных опухолей.
Цитомегаловирусная инфекция
Внутриутробное инфицирование цитомегаловирусом возможно, если женщина заразилась впервые, а также если произошла реактивация цитомегаловирусной инфекции (п ревращение неактивной формы вируса в активную). Не исключено заражение в родах и во время кормления грудью.
Врождённые пороки (при заражении беременной женщины на ранних сроках): микроцефалия, атрезия (отсутствие) желчных путей, паравентрикулярные кисты (около желудочков головного мозга), поликистоз почек, пороки сердца, паховая грыжа.
Клинические проявления врождённой цитомегаловирусной инфекции:
Корь
При заражении корью на ранних сроках беременности возможно развитие врождённых пороков, выкидыши.
Клинические проявления у новорождённых:
Парвовирусная инфекция
Врождённые пороки не характерны, однако существует большой риск смерти плода при заболевании матери в первой половине беременности.
Клинические проявления у новорождённых:
ОРВИ
Чаще всего причиной внутриутробных инфекций становятся следующие инфекции: аденовирусная, грипп, парагрипп, РС-вирус.
Врождённые пороки встречаются, но характерных нет.
Клинические проявления отмечаются с первых дней жизни:
Поздние осложнения перенесённой инфекции:
Вирус Коксаки
Врождённые пороки (при заражении на ранних сроках): пороки сердца и почек.
Клинические проявления у новорождённых:
Вирусный гепатит B
Врождённые пороки и заболевания: атрезия (отсутствие) желчных путей, гепатит.
Клинические проявления у новорождённых:
Возможные поздние осложнения перенесённой инфекции: отставание психомоторного развития, цирроз печени, опухоли печени.
Сифилис
Одной из негативных тенденций в последние годы является преобладание случаев врождённого сифилиса у женщин с диагностированным ранним сифилисом. Врождённый сифилис можно предупредить путём выявления и лечения заражённых во время беременности. Поэтому беременных неоднократно обследуют на это заболевание (кровь на RW). Ранний врождённый сифилис проявляется на 2-4 неделе жизни, чаще даже позже.
Врождённые пороки: не характерны.
Клинические проявления у новорождённых:
Токсоплазмоз
Высока вероятность заражения плода, если инфекция «свежая». При заражении в 1 триместре — вероятность составляет 15 %, во 2 триместре — 30 %, в последнем — более 50 %.
Врождённые пороки: пороки развития глаз (микрофтальмия), головного мозга (микроцефалия, гидроцефалия), скелета, сердца.
Клинические проявления у новорождённых. Возможно три варианта течения:
Хламидиоз
Риск передачи инфекции младенцу при рождении от инфицированной матери составляет 60-70 %. Заболевание проявляется не сразу, а спустя 5-14 суток.
Врождённые пороки не характерны.
Клинические проявления у новорождённых:
Поздние осложнения перенесённой инфекции: частые и затяжные ОРВИ.
Краснуха
Врождённые пороки: порок сердца, пороки глаз, глухота. Это основные признаки врождённой краснухи. При заражении краснухой на больших сроках беременности врождённого порока сердца может не быть, возможно только поражение органов слуха и зрения.
Другие клинические проявления:
Возможные поздние осложнения: инвалидизация, гидроцефалия, глухота, слепота, отставание в психомоторном и речевом развитии, олигофрения.
Микоплазмоз
Инфицирование микоплазмой происходит чаще в родах. При выявлении микоплазмоза у беременных проводят терапию после 16 недели беременности, что снижает частоту заболеваемости новорождённых.
Врожденные пороки возможны, но характерных пороков для микоплазменной инфекции нет.
Клинические проявления у новорождённых:
Патогенез внутриутробной инфекции
Через кровь инфекция проникает к эмбриону или плоду и вызывает воспаление. Особенностью воспалительной реакции у эмбрионов является преобладание альтернативной фазы воспаления, при которой формируются рубцы и некроз (отмирание) тканей. Это приводит к развитию необратимых изменений в органах и тканях: происходит нарушение в закладке органов, формируются уродства и пороки (например порок сердца, недоразвитие конечностей, слепота и др.). Особенно типично формирование пороков на сроке до 2 месяцев беременности. Однако некоторые пороки развития могут возникнуть на любом сроке, так как формообразовательный период идёт всю беременность.
При заражении на более поздних сроках инфекция может вызвать воспаление в различных органах: миокардит (воспаление миокарда сердца), гидроцефалию (скопление жидкости в головном мозге из-за воспаления) и др.
Для всех возбудителей внутриутробной инфекции характерно поражение плаценты. Это приводит к преждевременным родам, рождению детей с низкой массой тела (задержкой внутриутробного развития), гипоксией плода и пр. [1]
Классификация и стадии развития внутриутробной инфекции
По виду возбудителя:
По срокам заражения:
По течению инфекционного процесса:
Осложнения внутриутробной инфекции
Развитие осложнений зависит от вида возбудителя внутриутробной инфекции и сроков заражения беременной женщины. В случае заражения на ранних сроках возможны: выкидыш, замершая беременность, врождённые пороки развития (грубые пороки сердца, не совместимые с жизнью, глухота, слепота). Спрогнозировать исход инфицирования невозможно: в одних случаях наступает полное выздоровление, даже при тяжёлом поражении, в других — инвалидизация ребёнка.
При заражении на более поздних сроках и рождении ребёнка с признаками внутриутробной инфекции возможно развитие осложнений: отставание в нервно-психическом и речевом развитии, олигофрения, частые и длительно текущие заболевания, глухота, слепота, ДЦП, проблемы с обучением в школе, гидроцефалия, эпилепсия и др. [1] [6]
Диагностика внутриутробной инфекции
Существуют маркеры инфекции, которые заметны на УЗИ плода. Но эти признаки не являются специфичными для внутриутробной инфекции. Что может насторожить врача при проведении УЗИ:
При рождении ребёнка с признаками внутриутробной инфекции проводится следующий комплекс обследований:
Дифференциальную диагностику проводят со следующими патологиями:
Лечение внутриутробной инфекции
При обнаружении у новорождённых признаков внутриутробной инфекции необходимо проводить лечение сразу после рождения. Назначают антибактериальные, противовирусные, противоэпилептические препараты. Проводится лечение неврологических симптомов, поддержка основных функций органов и систем (ИВЛ, кислород, витамины). Лечение назначается индивидуально и зависит от клинической картины.
Специфическое лечение назначается при выявлении возбудителя.
При назначении антибактериальной терапии нужно учитывать, что все антибиотики обладают рядом побочных эффектов: нарушение микрофлоры, развитие устойчивости к данному антибактериальному препарату и другие неблагоприятные последствия.
Прогноз. Профилактика
Прогноз во многом зависит от степени поражения органов. При ранней диагностике и активном своевременном лечении прогноз благоприятный. При позднем инфицировании (после трёх месяцев) и отсутствии лечения — прогноз сомнительный.
После перенесённой внутриутробной инфекции возможны отдалённые последствия: ЧБД (часто и длительно болеющий ребёнок), снижение зрения или слепота, гидроцефалия, энцефалопатия и пр. Для энцефалопатии характерна минимальная мозговая дисфункция, гиперактивность, трудности в обучении, плохая успеваемость в школе.
Необходимо встать на учёт по беременности в срок до 12 недель. Во время беременности не посещать массовые мероприятия в период карантина, исключить общение с детьми, не привитыми от кори и краснухи. Профилактика заражения ВИЧ, гепатитом В и инфекциями, передающимися половым путём, подразумевает обследование полового партнёра беременной, исключение случайных половых контактов с другими партнёрами.