Группы риска при беременности
Группы риска при беременности — это понятие в медицине необходимо для того, чтобы свести до минимума возможность развития осложнений во время вынашивание ребенка, которые впоследствии могут привести к преждевременным родам, врожденным патологиям или смерти плода.
Группы существуют для определения беременности, требующей особого наблюдения специалистов. Но вовсе не означает, что у будущей матери будут проблемы со здоровьем. Просто женщина, попадающая в группу риска по каким-либо причинам имеет ряд патологических черт, развитие которых влечет за собой недоношенность ребенка, задержку развития плода, асфиксию (удушье) и так далее. Поэтому ей необходимы некоторые процедуры и врачебные вмешательства.
Группы риска при беременности
Возраст будущей матери
Это один из важнейших факторов, который во многом определяет общий ход вынашивания плода. Если будущая роженица моложе 18 лет или старше 38, она попадает в группу риска и нуждается в особом наблюдении.
Причем девочка-подросток в данном случае находится в большей опасности, так как на нее влияет социально-психологическая обстановка, которая может вызвать неверное поведение будущей матери (нерациональное питание, скрывание своей беременности и, как следствие, отсутствие наблюдения у врача). Однако девушка, окруженная вниманием и заботой, сводит до минимума возможность возникновения осложнений.
Количество детей
Рождение 4-го или 5-ого ребенка может сопровождаться ягодичным предлежанием плода, потерей большого количества крови и другими отклонениями. Связано это в первую очередь с тем, что матка с каждой новой беременностью теряет сократительную способность и общий тонус. Вторая причина – мать троих детей считает себя, как правило, опытной роженицей, поэтому пренебрегает наблюдением специалистов и меньше времени тратит на личную гигиену мочеполовых органов.
Если плод не один
Если будущая мать ожидает появления близнецов (особенно если их больше двух), она попадает в группы риска при беременности и обязательно должна находиться под особым наблюдением, включающим более частые ультразвуковые исследования и консультации врачей практически каждую неделю. Следует также обратиться в специализированный родильный дом и провести роды именно там.
Такие меры необходимы, потому что многоплодная беременность в 40 % случаях заканчивается преждевременными родами, а в первом триместре повышается риск самопроизвольного выкидыша. Помимо этого будущая мать часто страдает от токсикоза, отечности и скачущего артериального давления.
Осложненный анамнез
Причины их появления могут сказаться и на нынешнем вынашивании, поэтому в таких случаях врачи акушеры-гинекологи «Диамед» назначают будущей матери дополнительные процедуры и консультации, чтобы предотвратить появление каких-либо повторных патологий.
Болезни будущей матери
В группу риска включают женщин, страдающих следующими заболеваниями:
Курение также может послужить поводом для определения в группы риска при беременности. Наличие хотя бы одной из вышеперечисленных болезней повышает риск возникновения удушья плода, недостатка питания, отклонений внутриутробного развития, преждевременны родам или выкидышу. Особое наблюдение врача обязательно на протяжении всего вынашивания ребенка.
Особенности физиологии матери
Осложнения во время вынашивания и родов могут возникнуть в результате обладания будущей матерью некоторыми физиологическими особенностями. К ним относится ожирение, проблемы с маткой (ее ретроверсия, маленький размер или обнаружение кисты) и аномалия таза (узость, которая присуща женщинам низкого роста; врожденная патология; деформация после несчастного случая). Все эти показатели учитываются специалистами, на их основании заранее создается план родоразрешения.
Материальное положение беременной
Н изкий социальный статус в сочетании с низкими доходами в 60% случаев влечет за собой преждевременные роды. Происходит это в результате того, что будущая мать в силу затруднительного материального положения вынуждена продолжать работать вплоть до самих родов, несмотря на запрещающие медицинские показания. Она может совершать утомительные переезды в общественном транспорте, заниматься тяжелым домашним трудом, воспитывать старших детей, неполноценно и в недостаточных количествах питаться, что приводит в конечном итоге к анемии, переутомлению, токсикозу. А это главные причины преждевременных родов.
Дополнительные исследования женщин группы риска
Женщины, находящиеся в группе риска, требуют строгого наблюдения. Они должны посещать специалистов как минимум два раза в месяц, а иногда и каждую неделю.
Им дополнительно назначаются следующие процедуры:
В некоторых случаях могут потребоваться и другие исследования, которые назначаются врачом индивидуально. Опытные специалисты сети клиник «Диамед» составляют полную схему необходимых анализов и процедур, учитывая все показатели пациентки. Они также тщательно прорабатывают план родов и определяют лучший вариант их ведения.
Сохранение беременности
Иногда будущих матерей из группы риска нужно определить в дневной стационар, чтобы в течение 6-8 часов в сутки за ними наблюдали врачи, оказывали необходимую медицинскую помощь и проводили некоторые процедуры. Только на основании предоставленных наблюдающим гинекологом данных женщине могут назначить пребывание в поликлинике в дневное время.
Основанием для этого могут послужить следующие показатели:
Женщине, попавшей по каким-либо причинам в особую группу, не стоит бояться и отчаиваться, ведь под должным наблюдением специалистов возможность развития той или иной патологии сводится к минимуму. Проводимые исследования и анализы выявят все угрозы, а опытные врачи составят подходящий план для будущей роженицы. Беременные, не находящие в группе риска и не знающие о своих заболеваниях, страдают гораздо больше, чем мамы, находящие под присмотром гинекологов. Поэтому консультация у врача – это святая обязанность каждой женщины, которая ожидает появления на свет малыша и заботится о его здоровье.
Все будущие мамочки, обратившиеся в клиники «Диамед» могут быть уверены в том, что им будет предложено высококачественно обслуживание лучшими специалистами, знающими свое дело и практикующими индивидуальный подход к каждому клиенту. Все обследования проводятся на современном оборудовании, позволяющем выявлять тонкости и нюансы каждого организма, что способствует более точной постановке и диагноза и назначению эффективного лечения. Наши гинекологи имеют богатый опыт ведения сложных беременностей. Приходите к нам и больше ни о чем не беспокойтесь!
Будущие мамочки, выбравшие наших врачей, имеют возможность записаться на прием к необходимым специалистам и не стоять в долгих очередях, которые так утомительны в их положении. Позаботьтесь о здоровье своего малыша – обратитесь за консультацией в «Диамед»!
Допплеровское исследование (допплерография) позволяет определить направление и скорость кровотока в сосудах плода и матери, вовремя распознать возможные проблемы с сердцем и сосудами малыша, определить локализацию пуповины. Читать дальше.
Показатели фетометрии – метода ультразвукового измерения плода – позволяют точно определить срок беременности, выявить признаки отставания малыша в развитии, своевременно заподозрить врожденную патологию. Читать дальше.
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
За сутки до скрининга:
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
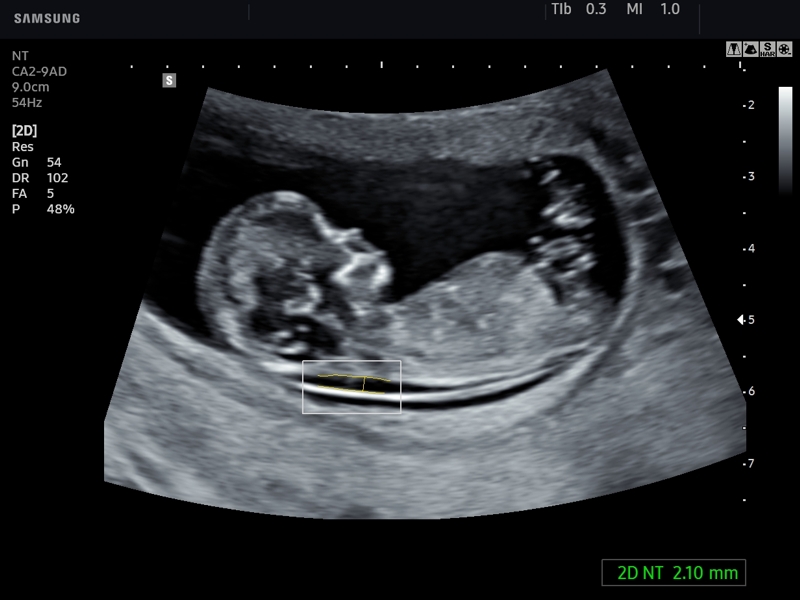
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок беременности | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
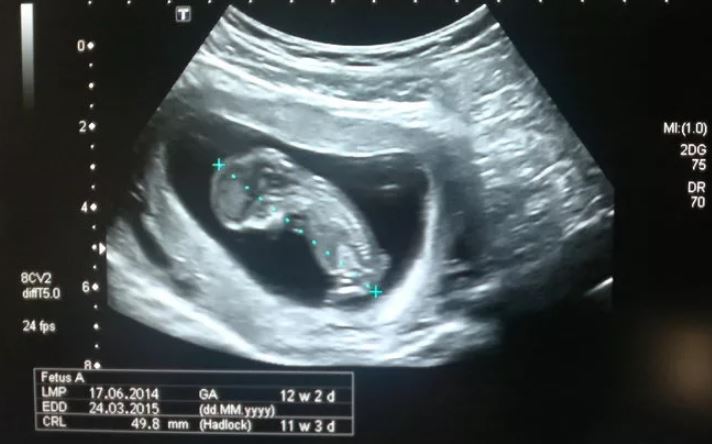
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок беременности | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
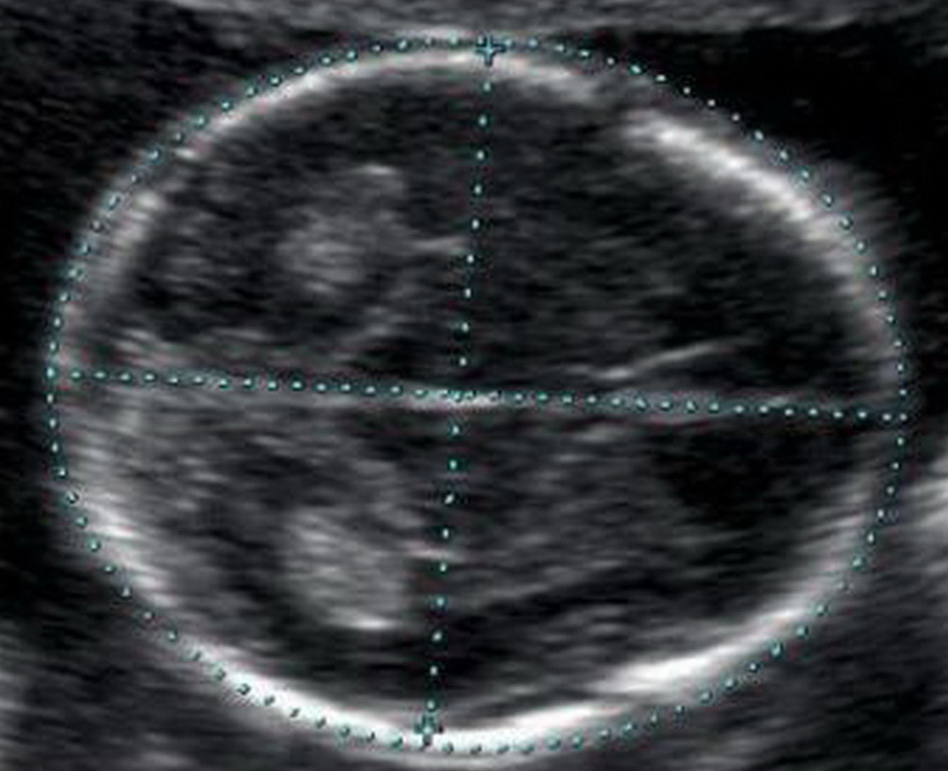
| Срок беременности | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13,19 | 17,21 | 21,23 |
| 12 недель | 19,22 | 21,24 | 24,26 |
| 13 недель | 20,26 | 24,29 | 28,32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок беременности | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок беременности | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок беременности | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
СИСТЕМА ОЦЕНКИ РИСКА ЕСТЕСТВЕННЫХ РОДОВ ДЛЯ ПЛОДА И НОВОРОЖДЕННОГО
© Коллектив авторов, 2015
Поступила 25.02.2015 г.
А.В. САМОЙЛОВА, А.Г. ГУНИН,
Т.Г. ДЕНИСОВА, М.М. МИЛОВАНОВ
СИСТЕМА ОЦЕНКИ РИСКА ЕСТЕСТВЕННЫХ РОДОВ
ДЛЯ ПЛОДА И НОВОРОЖДЕННОГО
Министерство здравоохранения и социального развития Чувашской Республики,
Чувашский государственный университет им. И.Н. Ульянова,
Институт усовершенствования врачей, Чебоксары
Сотрудниками кафедры акушeрства и гинекологии Чувашского государственного университета им. И.Н. Ульянова была разработана c истема оценки риска естественных родов для плода и новорожденного, которую представили в виде таблицы. На её основании проведены клинические исследования на базе БУ «Президентский перинатальный центр» Минздравсоцразвития Чувашии, демонстрирующие критерии эффективности разработки: показатели специфичности и чувствительности равны соответственно 96,5 и 76%.
Ключевые слова: роды, прогноз, риск для плода, система оценки риска.
Актуальность. Существует множество отдельных и групповых критериев, на основании которых современное акушерство пытается прогнозировать исход родов для плода [4, 2]. Однако практика показывает, что при явном неблагоприятном показателе рождается здоровый ребенок без патологических отклонений. В качестве примера можно привести нарушения кровотока в плаценте и пуповине, отражающиеся изменением показателей допплерометрии, но нередко не сопровождающиеся патологическим состоянием новорожденного. Результаты кардиотокографии (КТГ) также часто не имеют прогностического значения. Нередко здоровыми оказываются дети, рожденные естественным путем при наличии зеленого или мекониального характера околоплодных вод. В то же время при тех же самых изменениях вышеприведенных показателей могут быть и фатальные исходы родов для плода.
В связи с этим можно констатировать, что в настоящее время в акушерстве отсутствуют надежные методы оценки влияния процесса родов на состояние новорожденного. Следовательно, необходимо проводить дальнейший поиск таких критериев.
В настоящей работе для обсуждения и тестового внедрения предлагается таблица, позволяющая оценить влияние процесса родов на организм плода, основанная на анализе факторов риска. В случае появления новых аргументированных предложений данная разработка будет модифицирована и предложена для дальнейшего обсуждения. Используемые определения КТГ (нормальная, сомнительная, патологическая) приведены в соответствии с рекомендациями National Institute for Health and Clinical Excellence (Великобритания) [9].
Цель исследования: определить и проанализировать клиническую эффективность разработанной системы оценки риска естественных родов для плода и новорожденного на основании клинических исследований, проведенных на базе БУ «Президентский перинатальный центр» Минздравсоцразвития Чувашской Республики.
Задачи исследования: обозначить показатели чувствительности и специфичности разработанной таблицы; определить факторы, оказывающие доминирующее влияние при формировании прогноза естественных родов для плода; определить нюансы корректирования таблицы.
Материалы и методы. Материалом исследования служили 138 случаев естественных родов. Неблагоприятный исход для плода (оценка по шкале Апгар при рождении менее 8 баллов и проявления асфиксии новорожденных) был выявлен в 25 случаях (23 ребёнка в послеродовом периоде переведены в отделение реанимации и интенсивной терапии новорожденных). Благоприятный же исход (оценка по шкале Апгар при рождении 8 баллов или более) наблюдался в 113 родах [3].
Методы обследования предопределены условиями использования данной таблицы, представленными ниже.
Прогноз исхода родов составляется в начале первого периода родов, после того как принято решение вести роды через естественные пути. Имеется в виду, что уже отброшены явные неблагоприятные факторы (экстрагенитальная патология, гестоз, критические изменения фетоплацентарного кровотока, отсутствие шевелений плода и т.д.), способные повлиять на исход родов для плода.
При появлении новых признаков по ходу первого периода родов прогноз следует пересоставить.
При сумме менее 4 баллов риск для плода является допустимым и можно проводить роды через естественные пути.
При наличии 4 и более баллов риск естественных родов для плода является существенным, решается вопрос об экстренном оперативном родоразрешении [6].
Система оценки риска естественных родов для плода и новорожденного
| Параметры | Баллы |
| Срок беременности 40-41 неделя | 1 |
| Срок беременности >41-42 недели | 2 |
| Срок беременности >42 недели | 3 |
| Срок беременности 3700 4200 5000 г | 4 |
| Предыдущие роды плодом массой больше или такой же, как и предполагаемая масса плода при настоящих родах | -3 |
| Гипотрофия плода, задержка внутриутробного развития плода | 1 |
| Анатомически узкий таз | 1 |
| Отслойка плаценты/кровотечение из влагалища; другие клинические признаки отслойки плаценты − матка не расслабляется между схватками, эпизод болевого синдрома в животе в проекции матки | 2 |