Опухоли средостения
Опухоли средостения, или по-другому медиастинальные опухоли — это новообразования, которые берут свое начало из органов средостения. Средостение – это область, ограниченная легкими по бокам, грудиной спереди и позвоночником сзади. К органам средостения относятся сердце, аорта, пищевод, тимус, трахея, лимфатические узлы, сосуды и нервы.
Кто находится в «зоне риска»?
Медиастинальные опухоли встречаются достаточно редко. Они могут развиваться в любом возрасте и из любых органов и тканей, которые находятся в средостении, однако в большинстве случаев их диагностируют у пациентов от 30 до 50 лет. В детском возрасте чаще встречаются опухоли заднего средостения. Они обычно происходят из нервной ткани и, в большинстве случаев, не злокачественные. У взрослого населения преобладают опухоли переднего средостения – обычно там располагаются лимфомы и тимомы.
Классификация образований средостения
Средостение анатомически делится на 3 зоны. Соответственно этим зонам классифицируются и опухоли средостения.
Клиническая картина
Чаще всего опухоли средостения являются случайной находкой при рентгенологических исследованиях, так как до 40% опухолей клинически не проявляются. Клинические проявления опухоли средостения будут зависеть от следующих факторов:
В зависимости от вышеописанных факторов клиническая картина может быть различной. Самые частые симптомы можно разделить на две группы:
Диагностика
Рентгенологический метод является основным для визуализации новообразования средостения. Компьютерная томография позволяет оценить локализацию опухоли и спланировать дальнейшее обследование.
Без гистологической верификации поставить окончательный диагноз невозможно. При вовлечении в процесс пищевода или трахеи выполняют эндоскопическое исследование для взятия биопсии и визуализации изменений.
При невозможности получить образец ткани для исследования эндоскопически применяются инвазивные методы: трансторакальная биопсия, медиастиноскопия, видеоторакосокпия. Последние два метода — это серьезные операции, которые проводятся в специализированных медицинских учреждениях.
Лечение
В связи с разнообразием возможных причин медиастинальные опухоли лечатся в зависимости от типа опухоли:
Профилактика и прогнозы
К сожалению, достоверных методов профилактики для опухолей средостения не выявлено. Но результаты можно существенно улучшить, если выявить заболевание на ранней стадии. Если симптомы, описанные ранее не проходят в течение двух недель, возможно стоит обратиться за квалифицированной медицинской помощью. Прогнозы в данном случае трудно давать, они зависят, типа опухоли и ее злокачественности от проводимого лечения.
Список литературы:
1) Клинические рекомендации Ассоциации онкологов России (АОР, 2020)
2) Барболина Т. Д., Бычков М. Б., Аллахвердиев А. К., Борисова Т. Н., Владимирова Л. Ю., Герасимов С. С., Деньгина Н. В., Козлов Н. А., Лактионов К. К., Левченко Е. В., Малютина Д. В., Пикин О. В. Практические рекомендации по лекарственному лечению опухолей вилочковой железы (тимомы и рака тимуса). Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2020 (том 10). С. 608-619.
3) Руководство по химиотерапии опухолевых заболеваний/ под ред. Н.И. Переводчиковой, В.А. Горбуновой. – 4-е изд., расширенное и дополненное. – М.: Практическая медицина, 2018.-688с.
4) Рациональная фармакотерапия в онкологии: руководство для практикующих врачей/под.ред. М.И. Давыдова, В.А. Горбуновой. – М.: Литтерра, 2017. – 880с. (Серия «Рациональная фармакотерапия»).
5) Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2018 году. (заболеваемость и смертность) — М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, — 2019. –илл.-250с.
6) Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М.: Молодая гвардия, 2019. 232 p.
Опухоли средостения
Опухоли средостения – группа разнородных в морфологическом плане новообразований, расположенных в медиастинальном пространстве грудной полости. Клиническая картина складывается из симптомов компрессии или прорастания опухоли средостения в соседние органы (болей, синдрома верхней полой вены, кашля, одышки, дисфагии) и общих проявлений (слабости, повышение температуры, потливости, похудания). Диагностика опухолей средостения включает рентгенологическое, томографическое, эндоскопическое обследование, трансторакальную пункционную или аспирационную биопсию. Лечение опухолей средостения – оперативное; при злокачественных новообразованиях дополняется лучевой и химиотерапией.
МКБ-10
Общие сведения
Опухоли медиастинальной локализации характеризуются морфологическим разнообразием, вероятностью первичной злокачественности или малигнизации, потенциальной угрозой инвазии или компрессии жизненно важных органов средостения (дыхательных путей, магистральных сосудов и нервных стволов, пищевода), техническими сложностями хирургического удаления. Все это делает опухоли средостения одной из актуальных и наиболее сложных проблем современной торакальной хирургии и пульмонологии.
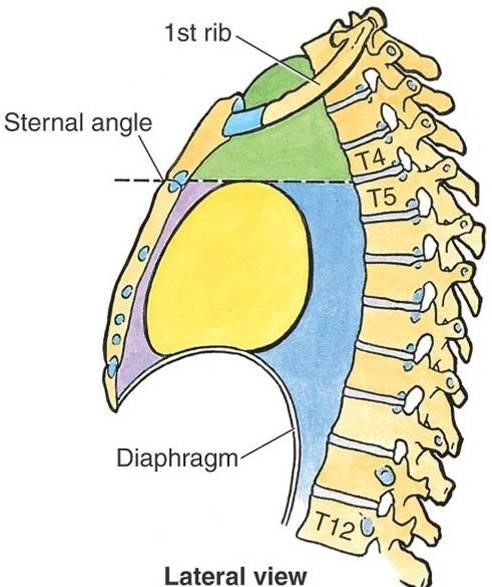
Анатомия средостения
Классификация
Все опухоли средостения делятся на первичные (изначально возникающие в медиастинальном пространстве) и вторичные (метастазы новообразований, расположенных вне средостения).
Первичные опухоли средостения образуются из разных тканей. В соответствии с генезом среди опухолей средостения выделяют:
Также в средостении встречаются так называемые псевдоопухоли (увеличенные конгломераты лимфоузлов при туберкулезе и саркоидозе Бека, аневризмы крупных сосудов и др.) и истинные кисты (целомические кисты перикарда, энтерогенные и бронхогенные кисты, эхинококковые кисты).
Симптомы опухолей средостения
В клиническом течении опухолей средостения выделяют бессимптомный период и период выраженной симптоматики. Длительность бессимптомного течения определяется локализацией и размерами опухолей средостения, их характером (злокачественным, доброкачественным), скоростью роста, взаимоотношениями с другими органами. Бессимптомные опухоли средостения обычно становятся находкой при проведении профилактической флюорографии.
Общая симптоматика при опухолях средостения включает слабость, лихорадку, аритмии, бради- и тахикардию, похудание, артралгии, плеврит. Данные проявления в большей степени свойственны злокачественным опухолям средостения.
Болевой синдром
Наиболее ранними проявлениями как доброкачественных, так и злокачественных опухолей средостения, являются боли в грудной клетки, обусловленные сдавлением или прорастанием новообразования в нервные сплетения или нервные стволы. Боли обычно носят умеренно интенсивный характер, могут иррадиировать в шею, надплечье, межлопаточную область.
Опухоли средостения с левосторонней локализацией могут симулировать боли, напоминающие стенокардию. При сдавлении или инвазии опухолью средостения пограничного симпатического ствола нередко развивается симптом Горнера, включающий миоз, птоз верхнего века, энофтальм, ангидроз и гиперемию пораженной стороны лица. При болях в костях следует думать о наличии метастазов.
Компрессионный синдром
Специфические проявления
При некоторых опухолях средостения развиваются специфические симптомы. Так, при злокачественных лимфомах отмечаются ночная потливость и кожный зуд. Фибросаркомы средостения могут сопровождаться спонтанным снижением уровня глюкозы в крови (гипогликемией). Ганглионевромы и нейробластомы средостения могут продуцировать норадреналин и адреналин, что приводит к приступам артериальной гипертензии. Иногда они секретируют вазоинтестинальный полипептид, вызывающий диарею. При внутригрудном тиреотоксическом зобе развиваются симптомы тиреотоксикоза. У 50 % пациентов с тимомой выявляется миастения.
Диагностика
Многообразие клинических проявлений не всегда позволяет пульмонологам и торакальным хирургам диагностировать опухоли средостения по данным анамнеза и объективного исследования. Поэтому ведущую роль в выявлении опухолей средостения играют инструментальные методы.
Лечение опухолей средостения
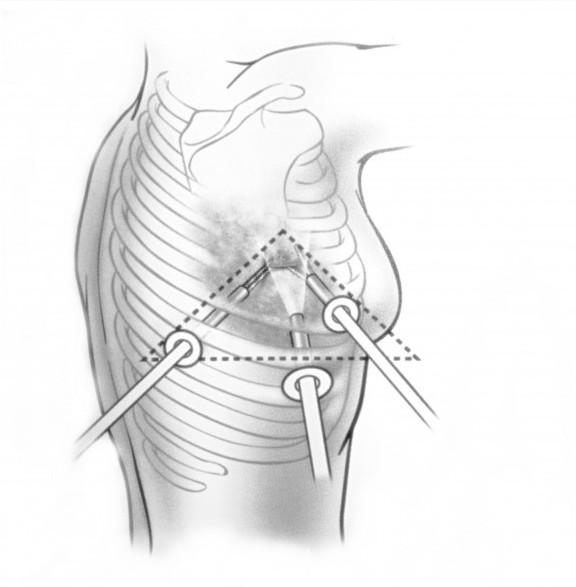
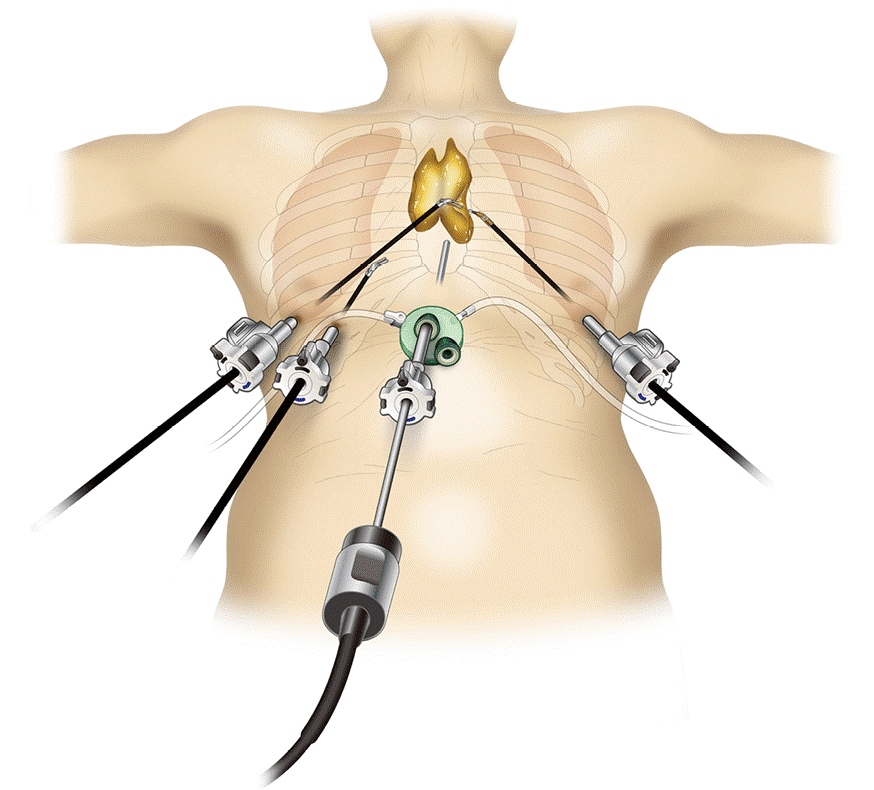
В целях профилактики малигнизации и развития компрессионного синдрома все опухоли средостения должны быть удалены как можно в более ранние сроки. Для радикального удаления опухолей средостения используются торакоскопический или открытый способы. При загрудинном и двустороннем расположении опухоли в качестве оперативного доступа преимущественно используется продольная стернотомия. При односторонней локализации опухоли средостения применяется передне-боковая или боковая торакотомия.
Пациентам с тяжелым общесоматическим фоном может быть осуществлена трансторакальная ультразвуковая аспирация новообразования средостения. При злокачественном процессе в средостении производится радикальное расширенное удаление опухоли либо паллиативное удаление опухоли в целях декомпрессии органов средостения.
Вопрос о применении лучевой и химиотерапии при злокачественных опухолях средостения решается, исходя из характера, распространенности и морфологических особенностей опухолевого процесса. Лучевое и химиотерапевтическое лечение применяется как самостоятельно, так и в комбинации с оперативным лечением.
Лечение опухолей средостения
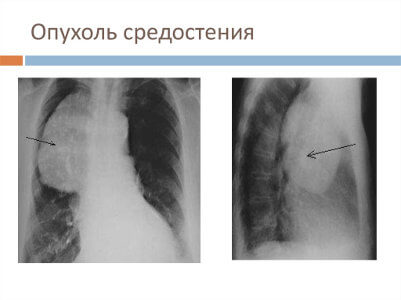
Развитие опухолей среди жизненно важных органов в ограниченном пространстве приводит к сдавлению, смещению элементов средостения, создавая риск для жизни больного.
Опухоли могут исходить из самих органов, тканей между ними и эктопированными тканями. Кисты являются следствием патологических процессов и пороков развития с формированием полостей. Патоморфологические формы характеризуются чрезвычайным многообразием. Наиболее распространенные — лимфомы, тимомы, ангиосаркомы, нейробластомы.
Особенностями опухолей средостения являются морфологические и анатомо-физиологические характеристики средостения, трудности морфологической верификации, неопределенность лечебной тактики при ряде заболеваний.
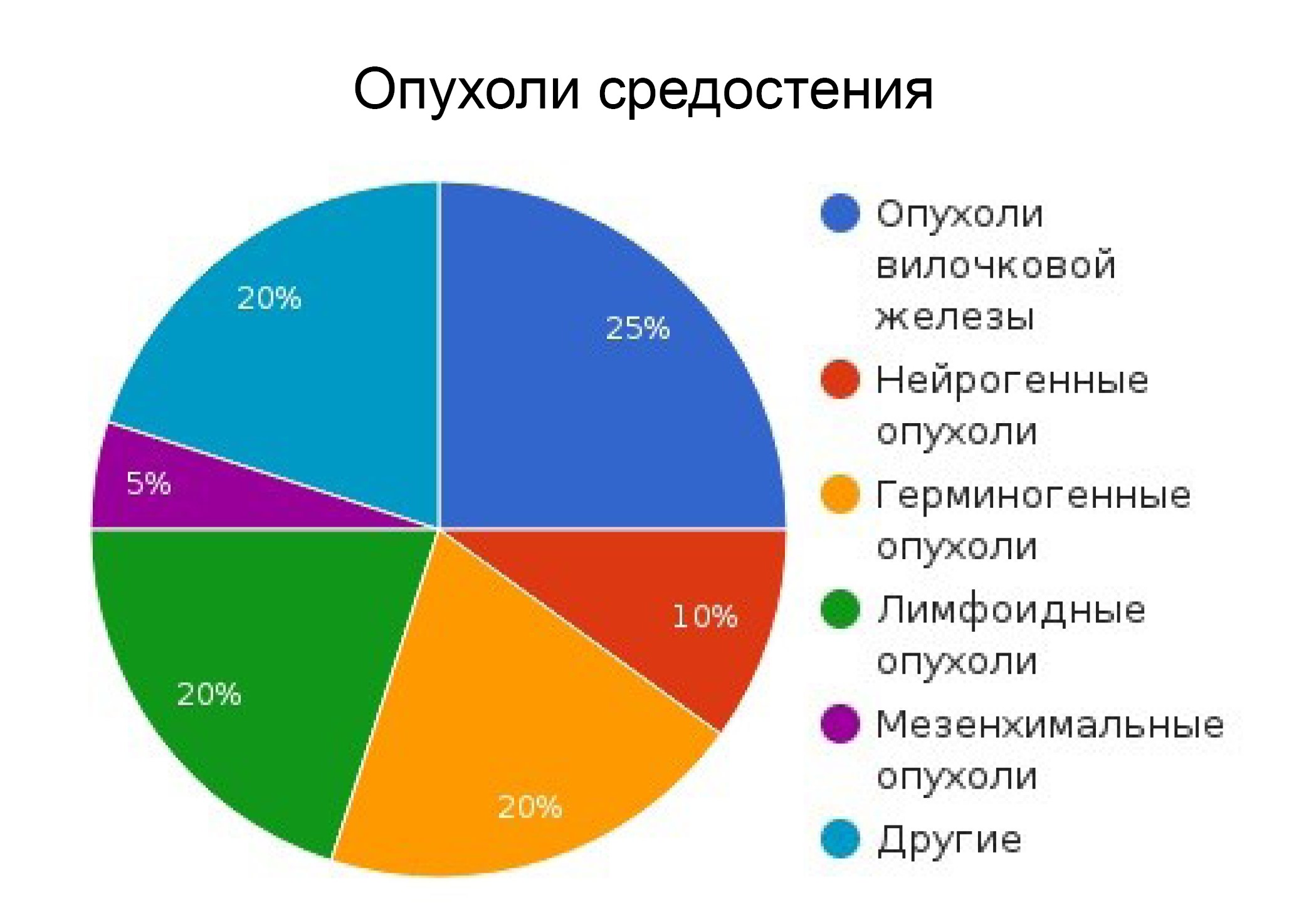
В структуре онкологических заболеваний опухоли средостения составляют 3–7 %, из них 80 % доброкачественные, 20 % — злокачественные. Озлокачествление отмечается в 17–41 % случаев.
Причины заболеваний опухолями средостения многообразны: ионизирующее излучение, контакт с канцерогенами, вирусы ВИЧ и Эпштейна — Барр, ряд других этиологических факторов.
Клинические симптомы заболевания:
Осложнения патологии связны с последствиями компрессионного синдрома — сдавления опухолью соседних жизненно важных органов и нарушения их функций.
Диагностика и хирургическая тактика
При тимомах часто возникает миастения, при лимфомах — анемия.
Диагноз ставят по результатам компьютерной томографии, лабораторных анализов. Информативны также МРТ, УЗИ и ПЭТ-КТ. Для диагностики используется эндоскопия (видеобронхоскопия, медиастиноскопия) и биопсия (забор образцов тканей) с последующим гистологическим исследованием.
Тактика лечения зависит от типа опухоли, ее локализации и распространенности. Наиболее эффективный метод лечения большинства видов опухолей средостения — радикальное хирургическое иссечение в пределах здоровых тканей с окружающей клетчаткой и лимфоузлами. Исключение — лимфомы, при них тактику лечения подбирают индивидуально, приоритет отдают химиолучевым методам.
Радикальное удаление опухолей по возможности проводят минимально инвазивным способом (видеоторакоскопия). Хирургическое лечение опухолей средостения также бывает паллиативным с целью декомпрессии внутренних органов. Сочетание хирургического лечения с лучевой и химиотерапией улучшает прогноз.
Консервативное лечение опухолей средостения, реабилитация и прогноз
Если опухоль средостения нерезектабельна, показаны лекарственная, лучевая и химиотерапия. С их помощью замедляют рост метастазов, уменьшают выраженность симптомов, улучшают общее состояние больного.
Индивидуальную лечебную схему подбирает лечащий врач с учетом размеров опухоли и степени поражения органов средостения. В периоде реабилитации показан сбалансированный рацион, отказ от вредных привычек, посильная двигательная и социальная активность, психотерапия, диспансерное наблюдение врача-онколога.
Пятилетняя выживаемость при злокачественных опухолях средостения не превышает 50 %. При появлении метастазов прогноз резко ухудшается, но даже в самых запущенных случаях можно улучшить состояние больного и добиться клинической ремиссии. При выявлении опухоли на бессимптомном этапе вероятность полного выздоровления — до 100 %, поэтому так важны регулярные профилактические осмотры. Чем раньше начато лечение, тем лучше прогноз для пациента.
Новообразования средостения (часть 1)
Стенограмма первой части видеолекции профессора Игоря Евгеньевича Тюрина о новообразованиях средостения из цикла передач Лучевая диагностика для терапевтов.
Игорь Евгеньевич Тюрин, профессор, доктор медицинских наук:
— Мы двигаемся дальше в сторону новообразования средостения как продолжение вопросов, которые уже затрагивала Ирина Александровна в своем выступлении.
Может быть, новообразования средостения – это не такая частая патология. Мы видим по статистике, что даже в структуре заболеваемости это достаточно редкая вещь. Во-первых, они всегда вызывают большие сложности в интерпретации.
Во-вторых, с моей точки зрения, еще более важное обстоятельство – это решение вопроса новообразований опухоли средостений или какие-то другие патологические изменения (заболевания сердца, сосудов, лимфатических узлов средостений).
Это всегда очень серьезная и ответственная работа врача-рентгенолога, врача, который предполагает использование нескольких диагностических методов. Конечно, методов лучевой диагностики, прежде всего, рентгеновского исследования.
Если посмотреть на структуру, то в тех лечебных учреждениях, где есть гематологические больные, гематологические отделения, на первом месте изменения лимфатических узлов средостений у больных с лимфомами. Сейчас это болезнь Ходжкина.
Помимо этого традиционный набор в виде герминогенных опухолей, тимом, нейрогенных опухолей. Они с разной частотой встречаются у детей и взрослых. У детей значительно чаще герминогенные опухоли, врожденные кисты, нейрогенные опухоли. У взрослых – это лимфомы, тимомы, внутригрудной зоб.
Диагностика отличается у детей и взрослых, топики этих патологических образований. Но мы можем выделить общие принципы. Есть определенные клинические проявления этой патологии. Мы будем говорить о наиболее характерных, типичных признаках. Это симптомы компрессии (сосуды, нервы, трахеи, бронхи), что выражается в кашле, резистентном к терапии, или в возникающих болевых ощущениях, резистентных к соответствующей терапии.
Иногда это системные проявления, такие как миастения или более известные проявления заболевания вилочковой железы. Болевые ощущения в грудной полости, увеличение периферических лимфоузлов. Это может сопровождать целый ряд состояний патологических средостений. Все это может сопровождать формирование патологического образования средостения.
Но вряд ли мы можем назвать какие-то прямые клинические признаки этого состояния. Чаще всего эти изменения выявляются при рентгенологическом исследовании. Основные – это рентгенография и компьютерная томография (КТ). Дополнительно в определенных ситуациях может использоваться магнито-резонансная томография (МРТ), ультразвуковое исследование (УЗИ), радионуклидное исследование, рентгеноскопия с контрастированием пищевода (когда речь идет о патологии пищевода или заднего средостения).
Но выявление – это рентгенологическое исследование в двух проекциях. Уточнение характера изменения – это компьютерная томография.
Зачем и когда компьютерная томография. Сегодня это актуальный вопрос, потому что количество оборудования, аппаратов в нашей стране увеличивается и очень существенно. Сегодня компьютерная томография стала в большинстве регионов, большинстве городов нашей страны доступным исследованием, которое можно выполнить пациентам, у которых подозреваются такие изменения в средостении.
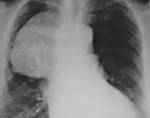
Уточнение, локализация и структура патологических образований, видимых на рентгеновских снимках – это самое частое показание в тех случаях, когда выявляется случайно, может быть, при минимальных клинических проявлениях.
Мы должны понимать, что это еще и выявление патологических изменений, которые не видны на рентгеновских снимках, но которые могут быть у этого пациента в силу наличия тех или иных клинических проявлений.
Почему это может возникать, почему это случается.
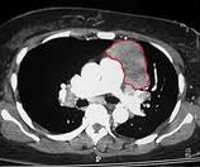
Аксиальный срез. Томограмма на уровне бифуркации трахеи. В переднем средостении достаточно большое патологическое образование, исходящее из вилочковой железы перед восходящей аортой. Это образование не выявляется на обзорных снимках, потому что в прямой проекции контуры средостения определяются анатомическими структурами или патологическими образованиями, которые кондурируются воздухсодержащей легочной тканью. Являются краеобразующими в этом случае.
В этой ситуации верхняя полая вена справа и нисходящая аорта слева формируют контуры средостения. Увидеть такое образование на рентгеновском снимке очень сложно, практически невозможно. Если у этого пациента миастения, то это и есть прямое показание к выполнению компьютерной томографии.
Также как парез гортани и увеличение лимфатических узлов в аорто-пульмональном окне. Также как и определение стадии злокачественных опухолей в плане увеличения лимфатических узлов средостений (в лимфомах, в раке легкого, в пищеводе, в других злокачественных образованиях). При различных системных проявлениях, когда нас интересует либо состояние отдельных органов и тканей средостений, либо наличие увеличенных лимфатических узлов.
Там, где есть возможность выполнения МРТ, периодически возникает спор о том, что лучше, что хуже. На сегодняшний день нет какого-то единого однозначного мнения о том, как и когда нужно применять МРТ при патологии средостений.
Мы знаем сегодня, что возможность спиральной многосрезовой компьютерной томографии (МСКТ) (особенно, когда она выполняется с внутривенным контрастированием) и МРТ равны при некоторых минимальных преимуществах того и другого метода.
Учитывая, что КТ более распространено, более доступно в большинстве лечебных учреждений, на сегодняшний день она является первоочередным методом. Когда имеет смысл выполнять МРТ. Когда речь идет о патологии сердца и крупных сосудов средостения. Особенно у пациентов, у которых имеется реакция на рентгеноконтрастные препараты (их невозможно вводить или это опасно для пациента).
Когда речь идет о патологии паравертебральной области (нейрогенные опухоли или дифференциальная диагностика таких образований с патологией позвоночника. Натечник при туберкулезных спондилитах, лимфостатические поражения позвонков. Подозрения на кистозное образование. МРТ, как и УЗИ, гораздо лучше позволяет дифференцировать жидкостные образования от тканевых.
Рецидивы злокачественных опухолей – еще одно показание к магнитному резонансу. Это лимфомы, рецидивы рака легкого, когда использование этой технологии вместе с внутривенным контрастированием иногда помогает поставить правильный диагноз.
Один из типичных примеров. Преобразование кистозного образования энтерогенной кисты средостения при различных последовательностях МРТ делает совершенно понятным диагноз, что может вызывать затруднение при компьютерной томографии.
На чем основана диагностика патологии средостения и опухоли средостения вообще. Рентгенолог должен определить, где находятся эти патологические изменения – в средостении или в рядом расположенной легочной ткани, грудной стенке, плевре или плевральной полости. Иногда это достаточно сложная задача.
Во-вторых, если патология в средостении – это патологическое образование, опухоль. Или нет. Это может быть сосудистая патология. В качестве классического примера приводятся обычно аневризмы аорты или аномалии вариантов расположения сосудов.
Это разнообразные патологии пищевода. Расширение пищевода у больного с ахалазией пищевода, с другими патологическими неопухолевыми состояниями, которые тоже могут имитировать опухоль. Это патология костных структур (консолидированный перелом бедра или туберкулезный натечник при патологии грудных позвонков).
Это все может нам имитировать образование средостения при том, что к средостению это не имеет никакого отношения. В какой части расположено и какой характер или структура образования. Это узкоспецифические вопросы, которые решаются с помощью современных томографических исследований.
Ступенчато, последовательно врачи-рентгенологи пытаются решить эти вопросы. Когда мы все-таки выявляем патологические изменения в средостении, говорим, что это патология средостения, мы должны в этом случае либо подтвердить, либо исключить наличие опухоли в средостении.
Как правило, используются два основных принципа дифференциальной диагностики. Это дифференциальная диагностика по расположению, по локализации самой опухоли в средостении.
Сейчас с появлением томографических технологий (КТ и МРТ) – это плотностные (денситометрические, структурные) характеристики патологического образования, которые позволяют разграничивать эти изменения.
Долгое время, начиная еще с предвоенных лет, определение средостения осуществлялось по обзорной рентгенографии в боковой проекции. Врачи-рентгенологи, основываясь на снимке боковой проекции, традиционно выделяли среднее или центральное средостение, заднее средостение как основные отделы этой анатомической области для того, чтобы локализовать те или иные патологические изменения.
В середине прошлого века в 1950-е годы появилось еще горизонтальное разделение – разделение с помощью горизонтальных линий на верхнее, среднее и нижнее средостение. В результате на рентгенограмме можно было обнаружить 9 квадратиков и в каждый квадратик уложить наиболее часто встречающееся патологическое образование или патологический процесс.
Это существенно облегчало диагностику патологических изменений в грудной полости. С появлением компьютерной томографии магнитно-резонансная ситуация немножко изменилась. Хотя термины остались практически те же самые – передняя, центральная и задняя.
Но несколько изменилось представление о размерах той или иной области средостения. Переднее средостение превратилось в преваскулярное пространство, то есть фактически во все то, что располагается спереди от крупных сосудов и передней поверхности перикарда средостения.
Заднее средостение представляет из себя область, которая расположена позади перикарда, позади трахеи пищевода. Центральное средостение – это фактически перикард как мешок, в котором содержится сердце и крупные сосуды, и сосудистый пучок, который выходит из сердца и устремляется в верхнюю апертуру.
Таким образом, при КТ и МРТ чаще всего разграничиваются по локализации патологические процессы. Если исходить из такого подразделения, то мы можем в каждую часть средостения уложить тот или иной патологический процесс.
В переднем средостении самые верхние части, связанные с верхней апертурой – это внутригрудной зоб. Чуть ниже на уровне восходящей аорты, в средней части переднего средостения это лимфомы, герминогенные опухоли, гимомы. В нижней части кисты перикарда или мидиастинальные «липомы».
В зависимости от того, где мы видим патологические изменения – в центральном средостении, заднем средостении – мы можем говорить о том, что вероятнее всего мы видим на обзорной рентгенограмме, а теперь и на томограммах, которые получаются с помощью современных методов.
Я приведу несколько примеров дифференциальной диагностики, чтобы было понятно. Мы приблизительно знаем наиболее частые патологические процессы, которые здесь возникают. Они включают опухоли, доброкачественные и злокачественные (внутригрудной зоб, лимфомы). Неопухолевые процессы, такие как скопление жира в ретростернальной клетчатке, которые по традиции называют «липомы», или кисты перикарда, или какие-то другие патологические процессы.
Можем выделить среди них самые частые. Мы знаем клинические проявления этих патологических процессов. Мы имеем рентгеновский снимок, где можем определить тупику этих изменений. Мы можем с помощью современных томографических технологий выявить более-менее характерные проявления этого патологического процесса.
Тимомы – это обычно пациенты в возрасте старше 40-ка лет, которые нередко ассоциируются с миастенией и другими системными проявлениями. У многих пациентов это совершенно бессимптомное течение и случайная находка при флюорографическом, например, исследовании, при рентгенографии по другому поводу. Редко мы видим признаки инвазии.
Лучевые признаки этого процесса достаточно известны и понятны. Это средняя часть переднего средостения. Это нередко точечные или скорлуповидные обызвествления. Как правило, ассиметричное расположение. Во многих случаях они не определяются при рентгенографии. Но в силу наличия миастении или системных проявлений им выполняется компьютерная томография, и выявляются патологические изменения.
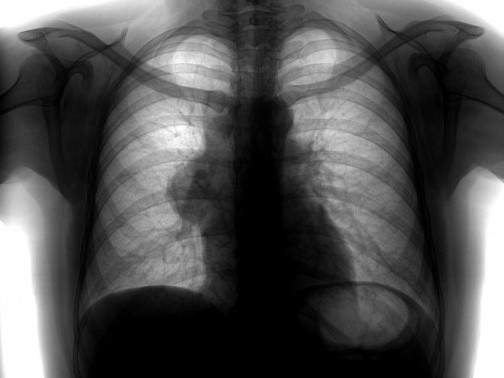
Если они видны при обычном рентгеновском исследовании, то мы хорошо видим, что тень средостения расширена влево на уровне дуги аорты. В ретростернальном пространстве (там, где должно быть скопление воздуха, содержащего легочную ткань) мы видим снижение пневмотизации, снижение прозрачности на боковом снимке.
Все это дает возможность предположить, что здесь есть патологические образования.
Томографическая картина. Мягкотканой плотности образования. В этом случае однородной структуры, овальной формы, с четкими контурами, расположенными перед восходящей аортой и общим стволом легочной артерии. Типичная характерная картина тимомы, которая, во-первых, нуждается в верификации, во-вторых, в соответствующем хирургическом лечении.
В каждом случае для врача-рентгенолога и для лечащего врача имеет значение определение того, доброкачественный или злокачественный этот процесс. Далеко не всегда мы можем ответить на этот вопрос или предположить характер этого процесса на основании рентгеновских или томографических данных.
Но, как правило, злокачественные опухоли увеличиваются значительно быстрее. Мы видим признаки местной инвазии в легочную ткань, в грудную стенку, в камеры сердца, в крупные сосуды и другие признаки распространенного патологического процесса. В большинстве случаев это более крупные опухоли.
В этом случае, продолжая патологию вилочковой железы, огромные размеры карциноидной опухоли вилочковой железы, которые занимают все переднее средостение, оттесняя сердце и крупные сосуды сзади аорты, вызывают накопление жидкости в правой плевральной полости. Это огромная неоднородная структура патологического образования с гиперваскулярными участками, со сдавлением верхней полой вены.
На снимке с трехмерной реформацией вы видите характерные симптомы расширения подкожных сосудов в следствие сдавления верхней полой вены. Все это говорит о злокачественной природе этого образования. Морфологический диагноз устанавливается во время операции.