Образование s10 правого легкого что это
Солитарный очаг или «очаг в виде монетки» представляет собой фокус
6. Какова важность рентгенологических находок?
Они не являются самыми главными. Разрешающая способность современных аппаратов КТ позволяет лучше оценить признаки, характерные для рака:
а) Нечеткие или неравномерно зазубренные края очага.
б) Чем больше очаг, тем больше вероятность того, что он злокачественный.
в) Кальцификация очага обычно свидетельствует о доброкачественном образовании. Специфическая центральная, диффузная или слоистая кальцификация характерна для гранулемы, в то время как более плотные кальцификаты в виде зерен неправильной формы наблюдают при гамартоме. Эксцентрические кальцификаты или кальцификаты в виде небольших крапинок могут быть в злокачественных очагах.
г) При КТ можно исследовать изменение относительной плотности очагов после введения контраста. Эта информация увеличивает точность диагностики.
7. Какие социальные или клинические данные говорят о том, что очаг скорее является злокачественным?
К сожалению, нет данных, которые были бы достаточно чувствительными или специфичными, чтобы повлиять на диагностику. Как пожилой возраст, так и длительное курение являются факторами, при которых более вероятен рак легкого. Уинстон Черчилль должен был заболеть раком легкого, однако не заболел.
Поэтому сведения о том, что больной является президентом спелеологического клуба (гистоплазмоз), его сестра разводит голубей (криптококкоз), вырос он в долине реки Огайо (гистоплазмоз), работает могильщиком па собачьем кладбище (блистомикоз) или просто предпринял туристическую поездку по долине Сан-Хоакин (кокцидиомикоз), представляют собой интересную сопутствующую информацию, однако не влияют на диагностические мероприятия при солитарном очаге в легком.
8. Что наиболее важно из истории болезни?
Старые рентгенограммы грудной клетки. Если очаг появился недавно, то более вероятно, что он злокачественный, а если он не изменился за последние 2 года, то вероятность злокачественной опухоли меньше. К сожалению, даже это правило не является абсолютным.
9. Если больного ранее лечили по поводу злокачественной опухоли, а сейчас у него появился солитарный очаг в легком, можно ли утверждать, что этот очаг является метастазом?
Нет. Вероятность того, что появившийся очаг в легком является метастазом, составляет менее 50% даже в случае, если у больного ранее была злокачественная опухоль. Таким образом, диагностические мероприятия у такого пациента будут теми же, что и у любого другого больного с вновь появившимся солитарным очагом в легком.
10. Как следует поступать с солитарным очагом в легком?
Полная информация о путешествиях и занятиях интересна, но не влияет на ход диагностики. Из-за периферической локализации большинства очагов бронхоскопия дает результат менее чем в 50%. Цитологическое исследование мокроты малоинформативно, даже если его выполняют самые хорошие специалисты. Рекомендуется провести КТ, поскольку оно может выявить другие потенциально метастатические очаги и оцепить состояние лимфатических узлов средостения.
Как указано выше, чрескожная биопсия с помощью иглы информативна приблизительно в 80%, однако ее результат редко влияет на последующую тактику.
Важным является определить, может ли больной перенести радикальную операцию. Функция сердца, легких, печени, почек и нервной системы должна быть признана стабильной. Если маловероятно, что больной проживет еще несколько лет, то просто нет смысла удалять бессимптомный очаг в легком.
Основным путем для больного, который может перенести операцию, является резекция очага с диагностической целью, выполняемая с помощью торакоскопии, обладающей наименьшей инвазивностыо, или небольшой торакотомии.
11. Каков должен быть объем операции, если очаг является раковой опухолью?
Хотя некоторые исследования свидетельствуют о том, что достаточно выполнить клиновидную резекцию, операцией выбора остается удаление анатомической доли легкого. Рак, который обнаруживают в виде солитарного очага, представляет собой раннюю стадию с 65% 5-летней выживаемостью (при отсутствии видимых метастазов). Рецидивы делят на местные и отдаленные.
Учебное видео анатомии корней и сегментов легких
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Сегменты легких
Сегменты легкого (бронхолегочные сегменты) — принятое в медицине условное разделение внутреннего органа на отдельные участки, необходимое для корректного заключения. Согласно единой классификации, принятой на Международном конгрессе анатомов в 1955 году в Париже, легкие состоят из 19 сегментов — 10 в правом и 9 в левом. Сегменты группируются в доли: 3 в правом легком (верхняя, средняя, нижняя) и 2 в левом легком (верхняя и нижняя).
Каждый легочный сегмент включает часть бронхиального дерева, артерии и вены, а по форме напоминает неправильную трапецию, меньшая сторона которой расположена ближе к корням и средостению, а основание — на периферии, внешней стороне легких.
Сегменты легких разделены таким образом не произвольно, но анатомически. Сегментарные границы можно определить по междолевым щелям во время хирургической операции, внутренние границы — только при их механическом разделении.
Доли и сегменты легких
Правое легкое
Верхняя доля
Верхушечный сегмент, S1 — расположен за вторым ребром грудной клетки. К сегменту 1 легкого относятся дыхательные пути общей протяженностью около 2 см. Сегмент соединен дыхательными путями с S2.
Задний сегмент, S2 — по отношению к верхушечному, сегмент 2 расположен дорсально (ниже, к спине) на уровне 2–4-го ребра. Сегмент соединен дыхательными путями с S1, по сосудистой ветви с S3 и с легочной артерией.
Передний сегмент, S3 — расположен фронтально между 2-м и 4-м ребром. Сегмент 3 легкого включает верхнее ответвление легочной артерии.
Именно с поражения верхних долей легких начинается большинство инфекционно-воспалительных заболеваний легких, например пневмония, туберкулез, гранулематоз. Поскольку соседние сегменты легких — артерия и бронх — взаимосвязаны, важно своевременно определить тип инфекционного возбудителя и начать лечение, чтобы предотвратить дальнейшее распространение болезни.
Также здесь локализуются буллы (воздушные полости) при эмфиземе.
Верхняя доля
Латеральный сегмент, S4 —расположен в передней части подмышечной впадины между 4-м и 6-м ребрами.
Медиальный сегмент, S5 —расположен в передней части грудной клетки на уровне 4-го и 6-го ребра.
Таким образом, сегменты 4 и 5легкого расположены в серединно-фронтальной части легкого на одном уровне, пронизаны трубчатыми ветвями бронхов и сосудами. На этом уровне чаще чем в верхних долях легких обнаруживаются новообразования и метастазы.
Нижняя доля
Верхний сегмент, S6 —проецируется на нижнюю половину лопатки: от центра до угла, на уровне 3-7 ребра. Кровоснабжение в сегменте 6 правого легкого осуществляется через артерию — продолжение нижней легочной.
Медиальный базальный сегмент, S7 —также называется «сердечным» сегментом, поскольку он расположен ближе к диафрагме со внутренней стороны, ближе к правому предсердию. Рядом проходит ветвь полой вены. Компьютерная томография высокого разрешения — единственный метод исследования, на котором сегмент 7 легкого просматривается хорошо.
Передний базальный сегмент, S8 —расположен на уровне 6-8-го ребра в проекции от середины подмышечной впадины.
Латеральный базальный сегмент, S9 —расположен между 7-м и 9-м ребром в проекции к задней части подмышечной впадины.
Задний базальный сегмент, S10 —расположен между 7-м и 10-м ребром и прилегает к позвоночнику.
Левое легкое
Верхняя доля
Верхушечно-задний сегмент, S1-S2 — структурно и функционально практически не отличается от сегментов 1 и 2 правого легкого. Верхушечный и задний сегменты с левой стороны часто объединяют из-за общего бронха. Таким образом, это самый крупный сегмент.
Передний сегмент, S3 —расположен между 2-м и 4-м ребром ближе к грудине.
Верхний язычковый сегмент, S4 —расположен в серединно-передней части грудной клетки на уровне 3-6-го ребра в проекции к центру подмышечной впадины. Это также один из самых больших сегментов.
Нижний язычковый сегмент, S5 —расположен под сегментом 4 левого легкого. Отделен от сегмента 4 междолевой щелью.
Нижняя доля
Верхний сегмент, S6 —по локализации и структурно-функциональным свойствам совпадает с сегментом 6 справа.
Базально-медиальный, сердечный сегмент, S7 —по локализации и структурно-функциональным свойствам совпадает с сегментом 7 легкого справа.
Передний базальный сегмент, S8 —по локализации и структурно-функциональным свойствам совпадает с сегментом 8 легкого справа.
Латеральный базальный сегмент, S9 — по локализации и структурно-функциональным свойствам совпадает с сегментом 9 легкого справа.
Задний базальный сегмент, S10 —по локализации и структурно-функциональным свойствам совпадает с сегментом 10 легкого справа.
Размеры и формы легочных сегментов зависят от индивидуальных особенностей организма пациента и могут отличаться.
Многие заболевания легких, такие как пневмония, туберкулез, абсцессы, начинаются с небольшого очага в одном сегменте легких. По их локализации и специфическому паттерну заболевания, который визуализируется на томограммах.
Изучая изображения на посрезовых сканах и 3D-реконструкциях, врач-рентгенолог может дать первичное заключение по выявленным на КТ изменениям. Дифференциальная КТ-диагностика означает, что доктор в большинстве случаев сможет безошибочно отличить туберкулез от гранулематоза легких, а «матовое стекло» при пневмонии от опухолевого инфильтрата.
Что показывает КТ легких?
Исследования показывают, что доли легких, как и сегменты, не определяются достоверно на рентгене, даже если исследование проведено на цифровом аппарате с дополнительным контрастным усилением снимков.
КТ легких позволяет исследовать орган как бы «изнутри», последовательно просматривая сканы каждого среза (размер шага — до 1 мм) в высоком разрешении. Таким образом врач-рентгенолог может определить границы долей и корректно сформулировать заключение для лечащего врача — пульмонолога, терапевта или ЛОРа, — за которым остается последнее слова в постановке диагноза и назначении терапии.
Компьютерная томография (КТ, МСКТ) легких показывает:
В рамках алгоритма обследования легких на КТ врач-рентгенолог оценивает анатомические компоненты:
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
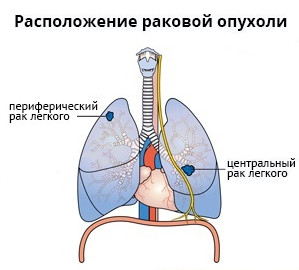
Периферический рак легкого
Периферическим называется рак легкого, который развивается в одноименных отделах дыхательной системы непосредственно из легочной ткани. Поскольку в бронхиолах и альвеолах практически отсутствуют болевые рецепторы, растущий здесь опухолевый очаг на ранних стадиях может ничем себя не проявлять. Такое новообразование зачастую обнаруживается случайно при КТ грудной клетки, назначенной по поводу других проблем со здоровьем.
С учетом многократного возрастания вероятности заболевания в пожилом и старческом возрасте, людям из групп риска старше 35 лет рекомендуется периодически проходить комплексный онкоскрининг, включающий ряд анализов, компьютерную томографию и бронхоскопию. Прежде всего, это касается курильщиков.
Формы периферического рака легких
По периферии могут образовываться как узловые, так и инфильтративные злокачественные очаги. Абсолютное большинство опухолей – узловые.
Если узел образовался из плоскоклеточного эпителия, то, как правило, он круглый. Если в легких растет аденокарцинома, то ее форма обычно зависит от размера:
К характерным особенностям новообразований можно отнести достаточно большой процент узлов с гладкой и ровной поверхностью. При недостаточно информативном обследовании и некомпетентности рентгенолога это может приводить к диагностическим ошибкам. Наибольшие сложности возникают при обследовании больных с полостным периферическим раком легких. Такие опухоли на рентгеновских снимках не всегда можно дифференцировать с гнойными очагами (абсцессами), туберкулезными кавернами, кистами.
Уточнить характер поражения позволяет сканирование на установке с двумя различными типами сканеров – ПЭТ и КТ.
Основные особенности узловых форм периферического рака, связанные с анатомией дыхательной системы
В анатомическом строении левого и правого легкого есть различия:
Рак любого типа чаще поражает правый парный орган, так как сюда легче и проще проникать канцерогенным веществам.
Развитие карциномы в верхних долях не вызывает существенного увеличения лимфатических узлов, но приводит к расширению корня.
Опухоли нижних долей по мере прогрессирования заболевания затрагивают близлежащие лимфоузлы, что проявляется значительным увеличением последних.
Кортико-плевральный периферический рак легкого
Кортико-плевральные опухоли образуются из плоскоклеточного эпителия. Главные диагностические критерии – местоположение и распространение новообразования, которое формируется из плащевой прослойки, локализуется под плеврой, прорастает в ребра и грудной отдел позвоночника.
На томограммах узел имеет характерные отличия – широкую ножку, четкий овальный контур с бугристой поверхностью и выраженную «лучистость».
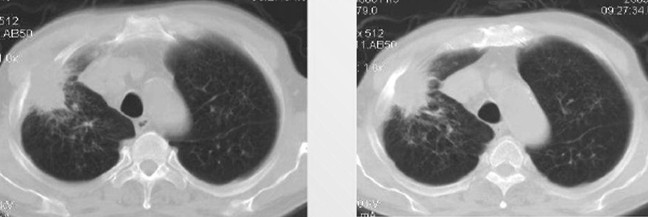
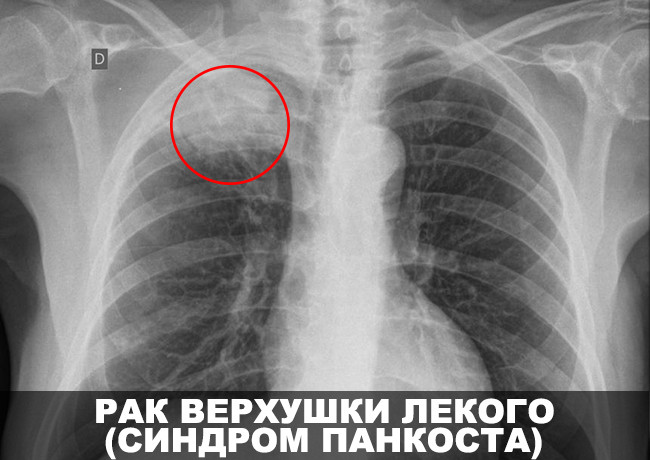
Верхушечный периферический рак легкого (опухоль Панкоста)
За счет того, что этот тип новообразований прорастает в нервные сплетения и сосуды, расположенные в области ключицы, возникает характерная симптоматика. Компрессия звездчатого ганглия сопровождается развитием так называемого синдрома Горнера: сужение зрачка (миоз), опущение века (птоз), западение глазного яблока (энофтальм). Пациента также может беспокоить:
Больных с раком Панкоста сложно оперировать, поэтому на первое место в их лечении выходят химиотерапия и лучевая терапия.
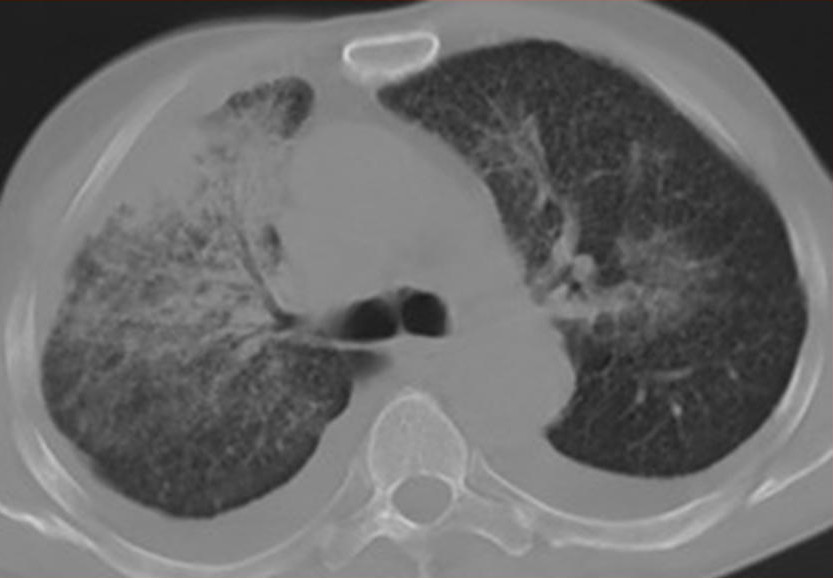
Пневмониеподобный периферический рак легкого
Свое название эта разновидность железистой неоплазии получила вследствие сходства рентгенологической картины заболевания с рентгенограммами больных хроническим воспалением легких. В средней и/или нижней долях у таких пациентов (очень редко – в верхней) обнаруживаются множественные уплотнения инфильтративного характера. Опытный радиолог способен отличить раковую инфильтрацию от пневмонии по характерному «симптому воздушной бронхограммы».
Лечение и прогноз
Вследствие многообразия форм и клинических проявлений, подходы к лечению больных с периферическими злокачественными опухолями легких существенно различаются. Схема и объем хирургического вмешательства и терапевтической помощи в каждом конкретном случае определяются с учетом:
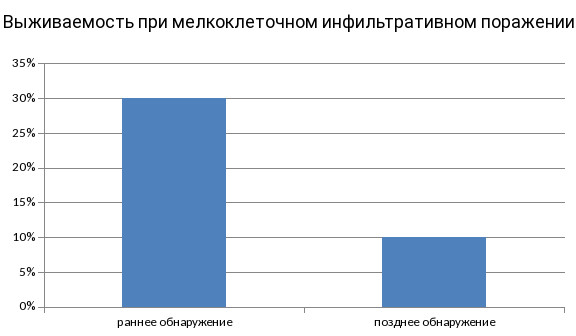
Наименее благоприятен прогноз у больных с мелкоклеточным инфильтративным раком, который нередко диагностируется лишь на поздних стадиях вследствие невыраженной симптоматики. Пятилетняя выживаемость в данном случае не превышает 10%. Своевременное профилактическое обследование и грамотное лечение, при котором приоритет отдается химиотерапии, лучевой терапии и их комбинации, позволяет значительно улучшить эту статистику.
При раннем выявлении узлового очага более 50% пациентов удается вывести в стойкую ремиссию. Избежать рецидивов позволяет химиотерапия, курс которой проводится после операции или разрушения новообразования с помощью радиохирургической установки нового поколения – TrueBeam, Кибер-нож и др.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Доброкачественные опухоли легких
1. Что такое доброкачественная опухоль легких и ее симптомы?
Опухоли легких во многих случаях не являются злокачественными, т.е диагноз рак легких при наличии опухоли ставится не всегда. Нередко опухоль легких имеет характер доброкачественной.
Узелки и точки в легких можно увидеть на рентгеновском снимке или компьютерной томографии. Они представляют собой плотные небольшие участки ткани круглой или овальной формы, окруженные здоровыми тканями легких. Узелок может быть один или несколько.
По статистике, новообразования в легких чаще всего оказываются доброкачественными, если:
Доброкачественная опухоль легких появляется в результате аномального роста тканей и может развиваться в различных частях легких. Определить, является ли опухоль легких доброкачественной или злокачественной очень важно. И сделать это нужно как можно раньше, ведь раннее выявление и лечение рака легких существенно повышает вероятность полного излечения и, в итоге, выживания пациента.
Симптомы доброкачественной опухоли легких
Доброкачественные узелки и опухоли в легких обычно не вызывают никаких симптомов. Именно поэтому ни практически всегда диагностируются случайно во время рентгена грудной клетки или компьютерной томографии.
Однако они могут стать причиной следующих симптомов болезни:
2. Причины доброкачественных опухолей
Причины того, почему появляются доброкачественные опухоли легких, мало изучены. Но в целом они часто появляются после таких проблем со здоровьем, как:
Воспалительные процессы, возникшие из-за инфекции:
Воспаление, не связанное с инфицированием:
3. Виды опухолей
Вот некоторые из наиболее распространенных типов доброкачественных опухолей легких:
4. Диагностика и лечение
Диагностика доброкачественных опухолей легких
Помимо рентгеновского обследования и компьютерной томографии для диагностики опухолей легких, о которых мы уже говорили, диагностика состояния здоровья пациента может заключаться в контроле динамики развития опухоли в течение нескольких лет. Обычно такая практика используется, если размер узелка не превышает 6 мм и пациент не входит в группу риска по заболеванию раком легких. Если узелок остается того же размера, по крайней мере, два года, он считается доброкачественным. Это связано с тем, что доброкачественные опухоли легких растут медленно, если вообще растут. Раковые опухоли, напротив, удваиваются в размере каждые четыре месяца. Дальнейшее ежегодной наблюдение, по меньшей мере, в течение пяти лет поможет окончательно убедиться, что опухоль легких доброкачественная.
Доброкачественные узелки в легких обычно имеют гладкие края и более равномерный цвет по всей поверхности. Они более правильной формы, чем раковые узелки. В большинстве случаев для проверки скорости роста, формы и других характеристик опухоли (к примеру, кальцификации), достаточно рентгена грудной клетки или компьютерной томографии (КТ).
Но возможно, что Ваш врач назначит и другие исследования, особенно если опухоль изменила размер, форму или внешний вид. Это делается для того, чтобы исключить рак легких или определить основную причину появления доброкачественных узелков.
Для диагностики может потребоваться:
Биопсия может быть выполнена при помощи различных методов, например, аспирации иглой или бронхоскопии.
Лечение доброкачественных опухолей легких
Во многих случаях специфическое лечение доброкачественной опухоли легких не требуется. Тем не менее, удаление новообразования может быть рекомендовано в том случае, если:
Если для лечения опухоли легких требуется операция, ее проводит торакальный хирург. Современные методики и квалификация торакального хирурга позволяют выполнить операцию с небольшими разрезами, и сокращают время пребывания в стационаре. Если удаленные узелок был доброкачественным, дальнейшее лечение не потребуется, за исключением тех случаев, когда наличие опухоли осложнялось другими проблемами, к примеру, пневмонией или обструкцией.
Иногда для лечения требуется более сложная инвазивная операция, в ходе которой удаляется узелок или часть легких. Какая именно операция будет необходима, решает врач, учитывая местоположение и тип опухоли.
Образование s10 правого легкого что это
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Впервые выявленные очаговые образования легких малого размера (до 2 см в диаметре). Динамическое наблюдение или операция?
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2016;(10): 57-60
Павлов Ю. В., Рыбин В. К. Впервые выявленные очаговые образования легких малого размера (до 2 см в диаметре). Динамическое наблюдение или операция?. Хирургия. Журнал им. Н.И. Пирогова. 2016;(10):57-60.
Pavlov Iu V, Rybin V K. First time revealed small formations of lungs (under 2 cm in diameter). Dynamic follow-up or surgery?. Khirurgiya. 2016;(10):57-60.
https://doi.org/10.17116/hirurgia20161057-60
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Одиночный очаг в легких (ООЛ) определяют как локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см [15]. Это международное определение отличается от традиционного отечественного представления о легочных очагах, источником которого является фтизиатрическая практика (в классификации туберкулеза легких размер очагов не превышает 1 см, а уплотнения большего размера определяются как инфильтраты, туберкуломы и другие виды изменений) [14, 15].
Патологические образования легких малого размера (до 2 см) в большинстве случаев выявляются при проведении компьютерной томографии грудной клетки, выполняемой по различным причинам [10, 11, 14, 16-18].
Между тем по результатам одного КТ-исследования часто трудно провести дифференциальную диагностику, требуются повторные исследования в динамике. При воспалительном процессе очаги исчезают через 1-2 мес. В случае атипичной железистой гиперплазии очаги не изменяются в течение нескольких лет. При аденокарциноме можно заметить увеличение размера и/или усиление плотности, а также сосудистую конвергенцию [11, 12].
Обнаруженные при таком обследовании очаговые образования в легочной ткани нередко остаются без внимания специалистов, что порой влечет за собой неутешительные результаты лечения этой категории больных.
По мнению С.В. Миллер и соавт. [8], диагностическая торакотомия является завершающим методом комплексного обследования больных с округлыми образованиями легких небольшого размера и обеспечивает действительно раннюю диагностику и своевременное хирургическое лечение. Следовательно, радикальное хирургическое вмешательство, предпринятое при округлом образовании в легком, генез которого неясен, является методом, позволяющим провести морфологическую верификацию ранней стадии злокачественной опухоли и выполнить органосохраняющую операцию.
Другие авторы считают, что в настоящее время не существует единого подхода к определению характера очаговых образований легких. Очевидно, что при высоком риске злокачественной опухоли оптимальный подход заключается в возможно более ранней морфологической верификации диагноза. В случае низкого риска злокачественного процесса более рационально проводить динамическое наблюдение [11].
Результатом этих действий может быть выделение группы пациентов с очевидно доброкачественным процессом, о чем свидетельствуют отсутствие динамики роста очага на протяжении 2 и более лет, наличие «доброкачественных» обызвествлений, включений жира (гамартома) или жидкости (киста) в очаге по данным КТ. В такой ситуации необходимо только наблюдение. Сюда же относятся случаи артериовенозных мальформаций и других сосудистых изменений, а также воспалительные процессы в легких (округлый туберкулезный инфильтрат, туберкулома, мицетома и др.), требующие специфического лечения [5, 9, 13].
Ежегодно в России раком легкого заболевают свыше 63 тыс. человек, в том числе свыше 53 тыс. мужчин. У более 20 тыс. пациентов (34,2%) рак легкого выявляется в IV стадии, поэтому задача обнаружения злокачественных опухолей легких на ранних стадиях их развития чрезвычайно актуальна [2, 7, 8].
Угрожающим фактором при диагностике опухолей легких малого диаметра является их бессимптомность. Отсутствие жалоб, скудная клиническая картина заболевания, сложности с профилактикой и первичным выявлением очагов делают проблему образований легких до 2 см в диаметре актуальной для научных изысканий и практически значимой для сохранения здоровья и нередко жизни пациентов.
Материал и методы
У всех больных при рентгенологическом исследовании, включая компьютерную томографию, были впервые выявлены очаговые образования в легких размером от 0,5 до 2 см. Всем пациентам были выполнены операции удаления участков легочной ткани с опухолью из различных доступов: 44 видеоторакоскопические резекции легкого, 43 миниторакотомии с видеосопровождением, 23 миниторакотомии. Окончательный диагноз формулировали после планового гистологического исследования удаленного патологического образования легкого. Летальных исходов не было.



Результаты и обсуждение

Во 2-й группе у 13 пациентов был выявлен рак легкого. Доброкачественные опухоли (гамартомы) легкого имелись у 18 больных, у 7 пациентов была диагностирована туберкулома. Таким образом, в этой группе частота злокачественных и доброкачественных опухолей вместе с туберкуломами составила 88,4%.
Таким образом, диагностический алгоритм исследований у больных с впервые выявленными периферическими образованиями легких определяют данные мультиспиральной компьютерной томографии. При малом размере образований (от 0,5 до 2 см) показано их удаление без морфологического подтверждения диагноза до операции. Оптимальный оперативный доступ для хирургического лечения пациентов с опухолями легких малого размера следует выбирать в зависимости от диаметра и количества патологических образований. При единичной опухоли легкого размером менее 0,5 см, впервые выявленной при компьютерной томографии, наиболее целесообразной тактикой будет динамическое наблюдение больного и проведение контрольной компьютерной томографии через 3, 6, 12 мес.