Андрогенетическая алопеция у женщин
Лечение андрогенетической алопеции у женщин
Лечение андрогенной алопеции (АГА) является непростой задачей, требующей неукоснительного выполнения рекомендаций врача, поскольку процесс выпадения волос имеет генетическую предрасположенность. Лечение АГА должно быть комплексным, сочетать препараты и методы с различными механизмами действия. Подбор препарата осуществляется индивидуально, исходя из данных фототрихограммы.
Врачи Центра трихологии ЦТТЦ разработают индивидуальный план лечения, исходя из особенностей Вашей проблемы. А получаемые результаты говорят об эффективности проводимой терапии сами за себя.
Основные подходы к лечению АГА в Центре трихологии:
1. Стимуляция роста. Назначение стимуляторов роста является одним из распространенных и эффективных способов улучшить состояние волос. Домашнее применение препаратов для активизации работы волосяного фолликула является простым и удобным, однако ключевую роль играет правильный подбор препарата. Это могут быть и стимуляторы роста на основе миноксидила, и препараты с факторами роста и пептидными, простаноидами, содержащие карбоксиэтиламиномасляную кислоту (КЕГАБа), аминопиримидиновые и пуриновые основания, аминексил, аденозин, кофеин, копиррол и т.д.
3. Физиотерапевтические методы лечения
4. Инъекционные методы лечения
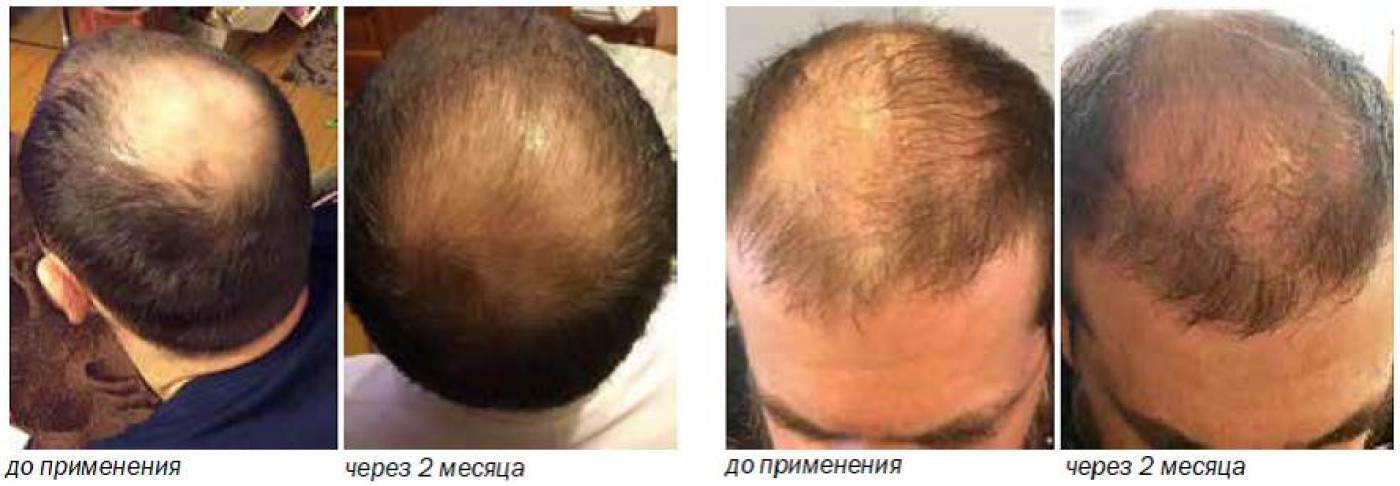
Фото до и после
Для правильного выбора методов лечения андрогенетической алопеции у женщин необходимо учитывать ряд ключевых моментов:
2. Возраст начала поредения волос и давность развития процесса. Если процесс носит хронический, длительный характер, это определяет, что часть волосяных фолликулов претерпели уже необратимые изменения,
И следует помнить, что чем раньше вы обратились к врачу и стали заниматься лечением андрогенетической алопеции, тем больше шансов сохранить и улучшить состояние волос существует.
Новый взгляд на патогенез и лечение андрогенетической алопеции
Евгений КАРАСЕВ, к. м. н., врач-трихолог, Москва
Татьяна ВИННИК, PhD, врач-дерматовенеролог, трихолог, Астана
Андрогенетическая алопеция (АГА) – сложное мультифакториальное состояние, основным проявлением которого являются истончение и поредение волос в лобно-теменной зоне скальпа как у мужчин, так и у женщин.
АГА развивается с годами и является отражением сегментарного или органоспецифичного преждевременного старения. Рассматривается как неизбежное следствие, так как генетически обусловлена и проявляется у любого человека, как правило, после 30 лет.
«Виновным» геном в данном случае считается ген андрогенного рецептора (AR), который находится на хромосоме X. «Сидит» он латентно, никак себя не проявляя до поры до времени. У каждого индивидуума эта пора своя. Однако, если взглянуть в целом на мужскую половину человечества, в зависимости от активности этого гена их можно разделить на две довольно большие группы: мужчины с высокой активностью АГА-гена и мужчины с невысокой активностью того же гена. У представителей первой группы первые признаки облысения регистрируются в 18–20 лет, когда на лбу появляются ползущие на темя «андрогенетические заливы», формирующие примерно к 30–35 годам отчетливо проглядывающую букву «М». У представителей второй группы происходит то же самое (только с меньшей скоростью!), начинает формироваться примерно в 45 лет. Но финал у всех более или менее одинаковый – лобно-теменное облысение, если не принимать специальных лечебно-профилактических мер. Эволюция клинической картины развивается по сценарию, предложенному в 70-х годах прошлого века Норвудом–Гамильтоном.
Итак, при АГА у мужчин никогда не редуцируются только волосы, образующие узкую кайму на висках и затылке.
Что же касается женской половины человечества, то она в зависимости от активности данного гена распадается на три довольно большие группы: лица с высокой активностью АГА-гена, со средней и с невысокой активностью того же гена. У представительниц первой группы первые признаки облысения регистрируются в 18–20 лет, когда в лобно-теменной зоне начинается постадийный процесс, описанный в 1977 году Людвигом (рис. 2).
У представительниц второй группы то же самое, только с меньшей скоростью, начинает формироваться в 35–40, а у третьей – при наступлении менопаузы, то есть в 50–55 лет.
В редких случаях чрезвычайно тяжелая АГА или ее раннее начало может быть симптомом сложного генетического заболевания, например трихоринофалангеального синдрома, прогерии, синдрома Ларона, миотонической дистрофии Куршмана – Штейнерта – Баттена и пр.
ПРИЧИНЫ РАЗВИТИЯ АГА
В основе развития АГА – генетически обусловленные особенности метаболизма андрогенов в волосяном фолликуле.
Наиболее значимым фактором у мужчин является повышенная активность фермента 5α-редуктазы II типа, которая в генетически предрасположенных волосяных фолликулах метаболизируют тестикулярный тестостерон в дигидротестостерон (ДГТ).
Помимо аналогичных с мужскими локальных метаморфоз андрогенов у женщин в патогенезе АГА, как правило, также большую роль играет снижение активности ароматазы, которая преобразует
циркулирующий в крови тестостерон яичников в 17 бета-эстрадиол.
Увеличение локальной концентрации ДГТ приводит к прогрессирующему сокращению анагена за счет более длительной фазы телогена (рис. 3) и сопровождается прогрессирующей миниатюризацией волосяных фолликулов. Последняя осуществляется за счет относительно резких сокращений количества клеток дермального сосочка и дермальной оболочки.
В дополнение к андрогензависимым изменениям в патогенезе АГА доказано вовлечение фолликулярного микровоспаления с формированием фиброза, спровоцированного присутствующей бактериальной флорой, токсинами и окислительным стрессом.
МЕТОДЫ ЛЕЧЕНИЯ
Лечение АГА прежде всего нацелено на увеличение волосяного покрова кожи головы и предотвращение истончения и поредения волос в будущем. На ранних стадиях оно эффективнее, поскольку изменения волосяных фолликулов не носят необратимого характера.
Существуют как терапевтические, так и хирургические методы восстановления роста волос при АГА: прием модификаторов биологических реакций, гормональных и негормональных антиандрогенов, блокаторов 5α-редуктазы и трансплантация волос.
Так, примером патогенетических средств лечения АГА являются препараты растительного происхождения, получаемые из листьев оливкового дерева, вытяжки из корня лопуха, крапивы двудомной, у женщин – некоторые оральные контрацептивы и спиронолактон.
Радикальным методом восстановления волос при АГА является трансплантация собственных волосяных фолликулов. Принцип хирургического лечения заключается в перемещении андрогеннезависимых терминальных волосяных фолликулов из не подверженной облысению затылочной зоны в участки андрогензависимого поредения. Пересадка волос – это успешный метод лечения АГА с долговременным эффектом. Тем не менее естественное прогрессирование облысения будет продолжаться, и могут потребоваться последующие пересадки, чтобы трансплантированный участок не оказался окруженным кожей, лишенной волос.
Среди наружных методов коррекции АГА упомянем классический миноксидил и ставшие популярными в последнее десятилетие трехфазные комплексы, содержащие «золотую троицу»: вазодилататор эпигенин, трипептидный фактор роста волос и олеаноловую кислоту. Последняя особенно важна при АГА, так как ингибирует 5α-редуктазу. Применяются эти средства по разным схемам в зависимости от стадии процесса. Одним из наиболее терапевтически успешных представителей этого класса препаратов является ДЕКОПИЛЛ™/DEKOPILL™ от медицинской компании Charismo (Даллас, США).
ЭФФЕКТИВНОЕ СРЕДСТВО КОРРЕКЦИИ АЛОПЕЦИЙ
ДЕКОПИЛЛ™ – это новейший запатентованный натуральный биоактивный пептидный комплекс с витаминами, аминокислотами и озонидами, предназначенный для замедления процесса патологического выпадения волос, прошедший испытания и показавший клинически значимые результаты защиты и восстановления фолликулов, а также улучшения структуры и здоровья волоса.
ДЕКОПИЛЛ™ предназначен для устранения основных симптомов патологической утраты волос большинства известных алопеций. Основной результат его действия заключается в продлении фазы роста волоса и улучшении устойчивости к вредному воздействию ДГТ, а также в увеличении кровообращения, усилении витаминизированного питания корней волос и поверхности кожи головы, вследствие чего замедляется процесс старения фолликулов.
Создатели препарата потратили 10 лет на разработку и клинические испытания, которые показали, что эффекты коррекции алопеций достоверно регистрируются через 30–90 дней от момента начала комплексного лечения.
Быстрое уменьшение количества выпадающих волос (после 30-дневного курса).
Активизация латентно существующих волос (от 0 до 3 мм после 90-дневного курса).
АКТИВНЫЕ КОМПОНЕНТЫ ПРЕПАРАТА:
Доказано, что для эффективного лечебного воздействия при алопециях необходимо стимулировать кровообращение кожи головы не менее 8 часов в сутки. (Для сравнения: перец, горчица, имбирь стимулируют кровообращение не более 1 часа!) Именно этот эффект в препарате достигается с помощью эпигенина неэфиромасличного генеза, что предотвращает любые аллергические реакции.
Возможны покраснения (так как происходит поверхностное расширение сосудов) при протекании на кожу лица или утром при споласкивании волос, которые исчезают через 5–10 минут.
Противопоказания: беременность, онкология в активной форме, частые эпилептические припадки.
ОСНОВНЫЕ ТЕРАПЕВТИЧЕСКИЕ ЭФФЕКТЫ ПРЕПАРАТА:
СПОСОБ ПРИМЕНЕНИЯ ПРЕПАРАТА
Каждый вечер наносите от 5 до 9 полных пипеток лосьона на сухую поверхность кожи головы, мягко промассируйте голову и затем вымойте руки. Оставьте нанесенный лосьон как минимум на 8 часов. На следующее утро допустимо мытье или ополаскивание головы водой.
Минимальный курс применения – 30 дней, наиболее часто рекомендуемый курс применения – 90 дней.
1 упаковка рассчитана на 30-дневный курс – 120 мл (4 флакона х 30 мл).
Для наиболее быстрого и стойкого лечебного эффекта возможно применение лосьона ДЕКОПИЛЛ™ с другими терапевтическими методами:
ЭПИЛОГ
В заключение хотелось бы сделать особый акцент на двух аспектах.
Во-первых, применение всех вышеперечисленных методов лечения не меняет генетическую программу волосяных фолликулов, поэтому терапевтические успехи данных мероприятий носят временный характер и их следует регулярно повторять в течение всей жизни пациента. Также необходимо исключать внутренние факторы (например, железодефицитную анемию, эндокринные заболевания и пр.), совместно с АГА ухудшающие состояние волос и приводящие к их хроническому диффузному поредению.
Во-вторых, для скептиков отметим, что инновационный ДЕКОПИЛЛ прошел строгий дерматологический контроль в клиниках Европы и США, показав при этом свою эффективность и безопасность в результате клинических тестов, которые объективно выявили:
Medincon
Connecting science and practice
Connecting science and practice
Выпадение волос по женскому типу: подходы к лечению

Авторы с должностями и званиями:
Quan Q Dinh and Rodney Sinclair, Correspondence: Rodney Sinclair, PO Box 2900, Fitzroy 3065, Australia, Fax +613 9288 3292, Tel +613 9288 3127, Email ua.gro.mhvs@nosbig.neleh.
Выходные данные: Published online 2007 Jun
Менее 45% женщин сохраняют в течении всей жизни копну волос. Потеря волос по женскому типу является наиболее частой причиной выпадения волос у женщин и прогрессирует с возрастом. Женщины могут испытывать психологический стресс и нарушения социального функционирования. В большинстве случаев диагноз может быть поставлен клинически, лечение проводится медикаментозно. Многим женщинам, применяющим оральные антиандрогены и местный миноксидил, удается восстановить волосы, однако крайне желательна ранняя диагностика и раннее начало такого лечения, поскольку эти процедуры наиболее эффективны для приостановления прогрессирования выпадения волос, нежели чем для стимуляции возобновления роста. Для некоторых пациентов жизненно важными являются дополнительные немедикаментозные методы терапии, такие как консультирование, косметический камуфляж и трансплантация волос. Гистологически выпадение волос по женскому типу идентично андрогенной алопеции по мужскому типу. В то время как клинически наследственная андрогенная алопецияя различается у мужчин, ответ на местные антиандрогены позволяет предположить, что в большинстве случаев андрогенная алопеция по женскому типу является андроген зависимым состоянием. Выпадение волос по женскому типу является хроническим прогрессирующим состоянием. Для поддержания эффекта все процедуры должны быть постоянными. Первоначальный терапевтический ответ часто возникает через 12 или даже 24 месяца. Учитывая отсроченность терапевтического эффекта, полезен мониторинг эффективности лечения с помощью фотографирования клинической картины или стандартизованных оценочных клинических шкал.
Термин женская андрогенетическая алопеция или выпадение волос по женскому типу возник в качестве предпочтительного определения для андрогеннной алопеции у женщин в связи с неясной взаимосвязью между андрогенами и этим состоянием (Olsen 2001). Оно характеризуется снижением плотности волос на теменной и фронтальной зонах головы с сохранением лобной линии волос. В 1977 году Людвиг четко описал отличительные черты потери волос по женскому типу и классифицировал на три стадии последовательного диффузного поредения волос (I, II и III). Распространенность увеличивается с возрастом: приблизительно от 12% среди женщин в возрасте от 20 до 29 лет до более, чем 50% женщин в возрасте старше 80. Выпадение волос у женщин может вызывать серьезную психологическую травму. Cash и его коллеги (1993) предположил, что женщины уделяют больше внимания, чем мужчины внешнему виду и физической привлекательности. Социальные нормы диктуют, что волосы являются неотъемлемой частью женской сексуальности и гендерной принадлежности, поэтому любая потеря волос создает чувство низкой самооценки и тревожности в связи с возможным снижением привлекательности. У женщин чаще, чем мужчин, в результате выпадения волос снижается качество жизни, а также ограничиваются социальные контакты.
Современные методы лечения ограничены, и даже в случае положительного ответа, имеется значительная задержка во времени, прежде чем улучшение станет очевидным. Независимо от того, какой метод лечения будет выбран, необходимо достаточное время уделять для консультирования пациента.
Существует два основных фармакологических метода терапии: антиандрогены и миноксидил. Для поддержания ответа оба вида лечения необходимо применять постоянно. В ряде случаев могут применяться нефармакологические методы: изменение причесок, применение маскирующих продуктов, а также наращивание волос.
Методы лечения
Фармакологический
Фармакологические методы можно разделить на следующие: препараты с андроген-независимым и андроген-зависимым механизмом действия.
Андроген-независимые препраты
Андроген-зависимые препараты
Использование всех андроген-зависимых лекарственных средств для лечения женской андрогенной алопеции влечет риск развития аномалий гениталий у плода мужского пола. Таким образом, эти препараты противопоказаны беременным женщинам, что заставляет многих врачей рекомендовать женщинам прием оральных контрацептивов на протяжении всего курса лечения этими препаратами. Как и миноксидил, все андроген-зависимые препараты должны применяться по крайней мере в течение 1 года до точной оценки эффективности.
Финастерид
Финастерид ингибирует фермент 5-альфа-редуктазу II, который катализирует превращение тестостерона в гораздо более активный химически 5 ДТС. Таким образом, финастерид подавляет общую активность андрогенов, подавляя активность общего количества циркулирующих андрогенов.
Ципротерона ацетат
Этот препарат ингибирует гонадотропин-рилизинг-гормон (ГнРГ) и блокирует андрогенные рецепторы. Так же применяется при раке предстательной железы, гирсутизме и тяжелых акне. В сочетании с эстрадиолом, применяется как оральный контрацептив —Диане-35.
Спиронолактон
Спиронолактон широко используется для лечения женской андрогенной алопеции и гирсутизма. Он действует как антагонист андрогена путем конкурентного блокирования рецепторов андрогена, а также ингибирует продукцию овариальных андрогенов. В США он является наиболее широко используемым антиандрогеном для лечения женской андрогенной алопеции.
Побочные эффекты спиронолактона, возможно, более разнообразны по сравнению с другими препаратами, частично из-за его дополнительных действий в качестве антагониста альдостерона. К ним относятся постуральная гипотония, электролитные нарушения, нарушения менструального цикла, усталость, крапивница, болезненность молочных желез, а также гематологические нарушения.
Флутамид
Флутамид является мощным антиандрогеном, действуя через антагонизм рецепторов андрогена. Он обычно используется для лечения распространенного рака простаты и гирсутизма. В связи с тем, что препарат является одним из новых антиандрогенов, данные по его медицинскому использованию для лечения женской андрогенной алопеции ограничены.
Побочные эффекты, обусловленные флутамидом являются потенциально серьезными. К ним относятся нарушение функции печени, болезненность молочных желез и являются дозозависимыми.
Косметические средства
Так как изменение образа пациентки является наибольшей проблемой при развитии женской андрогенной алопеции, косметические средства являются неотъемлемой частью лечения. Они включают в себя методы укладки волос, камуфляж, наращивание волос, аксессуары и дополнения для волос.
Выпадение волос по женскому типу является недооцененным состоянием. Значительная потеря волос наблюдается более, чем у ¼ женщин в возрасте старше 50. Удовлетворительная коррекция этого состояния требует знания возможных причин, лежащих в его основе, сопутствующих заболеваний, возможных дифференциальных диагнозов, а также различных доступных терапевтических средств. Оно также требует оценки потенциального психологического воздействия выпадения волос на пациента, а также восприимчивость пациентов во время консультаций.
Без лечения состояние прогрессирует. Существующее фармакологическое лечение приостанавливает дальнейшее прогрессирование и может также стимулировать частичное возобновление роста.
Вне зависимости от метода лечения, ответ происходит медленно, требует терпения, настойчивости пациента и клинициста. Не следует недооценивать косметические дефекты этого состояния, поэтому вспомогательные косметические средства и хирургические методы являются важными дополнительными опциями, которые необходимо обсуждать с пациентами в качестве дополнения к фармакотерапии.
Обзор научных публикаций 10’2016
Female pattern hair loss: Current treatment concepts
Fewer than 45% of women go through life with a full head of hair. Female pattern hair loss is the commonest cause of hair loss in women and prevalence increases with advancing age. Affected women may experience psychological distress and impaired social functioning. In most cases the diagnosis can be made clinically and the condition treated medically. While many women using oral antiandrogens and topical minoxidil will regrow some hair, early diagnosis and initiation of treatment is desirable as these treatments are more effective at arresting progression of hair loss than stimulating regrowth. Adjunctive nonpharmacological treatment modalities such as counseling, cosmetic camouflage and hair transplantation are important measures for some patients. The histology of female pattern hair loss is identical to that of male androgenetic alopecia. While the clinical pattern of the hair loss differs between men, the response to oral antiandrogens suggests that female pattern hair loss is an androgen dependent condition, at least in the majority of cases. Female pattern hair loss is a chronic progressive condition. All treatments need to be continued to maintain the effect. An initial therapeutic response often takes 12 or even 24 months. Given this delay, monitoring for treatment effect through clinical photography or standardized clinical severity scales is helpful.
Female pattern hair loss (FPHL) has emerged as the preferred term for androgenetic alopecia in females owing to the uncertain relationship between androgens and this entity (Olsen 2001). It is characterized by a reduction in hair density over the crown and frontal scalp with retention of the frontal hairline. In 1977, Ludwig clearly described the distinctive features of FPHL and classified it into three grades of severity referred to as Ludwig grades I, II, and III. The prevalence increases with age from approximately 12% amongst women aged between 20 and 29 years to over 50% of women over the age of 80. Hair loss in women is associated with significant psychological morbidity. Cash and colleagues (1993) suggested that women place a greater emphasis than men on physical appearances and outward attractiveness. Societal norms dictate that hair is an essential part of a woman’s sexuality and gender identity, and any hair loss generates feelings of low self-esteem and anxiety from a perception of diminished attractiveness. Women are more likely than men to have a lowered quality of life, and to restrict social contacts as a result of hair loss.
Current management options are limited, and even in positive responders, there is a significant time delay before improvement becomes apparent. Regardless of which option is chosen, sufficient time should be spent counseling the patient.
The two main pharmacological options are antiandrogens and minoxidil. Both treatments need to be continued indefinitely to maintain a response. Nonpharmacological methods may also be appropriate in individual cases, such as changing hairstyles, camouflaging products, and hair replacement.
Treatment options
Pharmacological
Pharmacological options can be divided into drugs with androgen-independent and androgen-dependent mechanisms of action.
Androgen-independent medications
Minoxidil
Currently the only androgen-independent medication in widespread use is minoxidil topical solution. This medication’s proposed mechanism of action is by affecting hair cycling, causing premature termination of telogen, and probably prolonging anagen. Understanding exactly how minoxidil exerts these effects is currently the subject of intense research. Although this is available in both 2% and 5% preparations, only the 2% solution is currently FDA-approved for FPHL (DeVillez et al 1994). A study comparing the efficacy of the two concentrations using target area hair counts at 48 weeks as a primary endpoint showed a mild nonsignificant advantage for the 5% solution (Olsen et al 2002).
Androgen-dependent medications
The use of all androgen-dependent medications to treat FPHL carries a risk of causing abnormalities in the genitalia of the male fetus. Thus, these medications are contraindicated in women who are pregnant, which leads many physicians to recommend that women start and remain on an oral contraceptive pill throughout their course of treatment with these medications. As with minoxidil, all androgen-dependent medications need to be continued for at least 1 year before an accurate appraisal of efficacy can be made.
Finasteride
Finasteride works by inhibiting 5α-reductase II enzyme, which is responsible for catalyzing the conversion of testosterone to the much more active chemical 5 DHT. Thus, finasteride suppresses overall androgen activity by restricting total circulating androgen activity.
Cyproterone acetate
This medication inhibits gonadotropin-releasing hormone (GnRH) and blocks androgen receptors. Other uses include prostate cancer, hirsutism, and severe acne. Is commonly used combined with estradiol as an oral contraceptive pill named Diane-35.
Spironolactone
Spironolactone is used widely to treat FPHL and hirsutism. It acts as an androgen antagonist by competitively blocking androgen receptors, as well as inhibiting ovarian androgen production. In the USA it is the most widely used antiandrogen to treat FPHL.
The side effect profile of spironolactone is perhaps more varied compared with other medications, due partly to its additional actions as an aldosterone antagonist. These include postural hypotension, electrolyte disturbances, menstrual irregularities, fatigue, urticaria, breast tenderness, and hematological disturbances.
Flutamide
Flutamide is a potent antiandrogen, acting via androgen receptor antagonism. As such, it is commonly used to treat advanced prostate cancer and hirsutism. Being one of the newer antiandrogens, there is limited medical literature on its use in FPHL.
Adverse effects due to flutamide are potentially severe. These include hepatic dysfunction and breast tenderness, both of which are dose-related.
Cosmetic aids
Since so much of the morbidity of FPHL lies in body image disturbances, cosmetic aids are an integral part of management options. These incorporate hair styling techniques, camouflage products, hair replacements, hair accessories, and additions.
FPHL is an under-recognized entity. Significant hair loss is seen in over ¼ of females over the age of 50. Satisfactory management of this condition requires a knowledge of possible underlying causes, physical comorbidities, possible differential diagnoses, and the various therapeutic modalities available. It also requires an appreciation of the potential psychological effect of hair loss on affected individuals, and sensitivity during patient consultations.
The condition is progressive without treatment. Current pharmacological treatment stems further progression and can also stimulate partial regrowth.
Regardless of which medication is utilized, response is slow, and requires patience and persistence in both patient and clinician. The cosmetic effects of this condition should not be underestimated, thus cosmetic aids and surgical options are both important adjunctive options that need to be discussed with these patients in addition to pharmacotherapy.