Что значит состояние стабильно тяжелое в реанимации
Реанимационное отделение – это медицинское подразделение, в котором оказывают помощь больным с зафиксированными критическими нарушениями функций жизненно важных органов. Врачи, проводя курс интенсивной терапии, ведут круглосуточное наблюдение за самочувствием пациента, диагностируя тяжесть нарушений и способы их устранения.
Что значит стабильно тяжелое состояние в реанимации и чем оно опасно, расскажем в нашей статье.
Специфика отделения реанимационной терапии
В отделение реанимационной терапии поступают люди с нарушением функционирования жизненно важных систем и органов. В специализированное подразделение интенсивной терапии направляют пациентов в критическом состоянии с такими патологиями:
Учитывая критичность общего самочувствия больного, в отделении реанимации проводится круглосуточный мониторинг, цель которого – оценить работу всех органов и систем. Специалисты определяют функциональность таких показателей:
Для ежеминутного отслеживания динамики важных систем и органов, к телу больного подключают датчики медицинского оборудования. Чтобы стабилизировать общее состояние пациента, параллельно с диагностическими исследованиями ему внутривенно вводят нужные лекарственные средства. Делают это с помощью капельниц, чтобы медикаменты поступали в организм непрерывно.
Больные после проведения сложной операции в реанимационное отделение поступают с дренажными трубками. С их помощью медики отслеживают скорость и качество процесса затягивания ран в послеоперационный период. В опасных ситуациях, когда человек находится в крайне тяжелом состоянии, к нему подсоединяют дополнительные медицинские приспособления: катетер для вывода мочи, маску для подачи кислорода.
Больные в таком состоянии находятся в обездвиженном положении. Пациент должен лежать, практически не шевелясь, ведь в обратном случае обязательный набор подключенной аппаратуры может быть поврежден или сорван. В этом случае ему грозит серьезная опасность в виде открывшегося кровотечения или остановки сердца.
Степень тяжести критических нарушений
Для определения уровня тяжести показателей критического состояния врач назначает диагностические исследования. Их цель – выявить степень нарушения витальных функций организма, их проявления и возможности восстановления. Исходя из полученных диагностических данных, назначается интенсивная терапия.
Критичность функционирования организма больного классифицируется следующим образом:
После проведения визуального осмотра, опроса родственников или изучения амбулаторной карты пациента (для определения наличия хронических заболеваний) врач оценивает следующие показатели:
Иногда таких исследований бывает недостаточно, и тогда врач назначает лабораторную и аппаратную диагностику. Ведь только таким образом можно выявить опасные патологии в виде открывшейся язвы, острого лейкоза или раковых опухолей.
Рассмотрим, как проявляется самые опасные реанимационные состояния, вызванные нарушением функционирования организма.
Тяжелые нарушения
У больного появляются все признаки декомпенсации системных органов, которые без соответствующей терапии приведут к инвалидности или смерти.
Чаще всего тяжелое развитие нарушений происходит как следствие опасной патологии, которая начинает стремительно прогрессировать, проявляясь в яркой симптоматике. Пациенты, находящиеся в сознании, предъявляют такие жалобы:
У пациента наблюдается спутанность сознания, бред и возбужденность. Он кричит, прося о помощи, стонет. Черты лица выглядят заостренными. При спутанности сознания возможно появление судорожного синдрома.
В таком состоянии наблюдаются патологические изменения со стороны сердечно-сосудистой системы:
Организм быстро обезвоживается, кожа становится бледной, почти серой, холодной на ощупь. Наблюдаются крайние изменения в легочной ткани, что проявляется в отеке легких или приступах бронхиальной астмы.
Со стороны желудочно-кишечного тракта реакция организма проявляется так:
Лечение таких больных проводится в палате интенсивной терапии под непрерывным медицинским контролем.
Крайне тяжелые нарушения
Самочувствие пациента стремительно ухудшается: системы жизнеобеспечения находятся в угнетенном состоянии. Без своевременного медицинского вмешательства наступит летальный исход.
Симптоматические проявления крайне тяжелых нарушений следующие:
Помочь при таких нарушениях человеку самостоятельно невозможно. Чем быстрее подоспеет помощь медиков, тем больше шансов спасти пациенту жизнь. В данном случае единственная помощь, которую можно оказать больному – немедленно вызвать бригаду реанимационной скорой помощи.
Стабильно тяжелое состояние
Родственники больных, которые поступили в реанимационные отделения, слышат от врачей заключение: состояние стабильно тяжелое. Стоит ли опасаться такого диагноза и что оно означает?
Стабильное состояние означает нарушение функционирования жизнеобеспечивающих систем средней тяжести, которое, благодаря усилию медиков, не переходит в крайне тяжелое. То есть, не происходит никаких динамических изменений в процессе жизнеобеспечения пациента: ни положительных, ни отрицательных.
Для таких больных предусмотрено круглосуточное наблюдение с помощью медицинских аппаратов. Они фиксируют малейшие изменения в показателях, которые отслеживает медицинский персонал. Нарушения стабильно тяжелые требуют такой же терапии, что и в остальных случаях: круглосуточное введение медикаментозных препаратов для поддержания жизнедеятельности организма.
Длительность отсутствия динамических изменений зависит от характера патологии и ее тяжести. Так, часто стабильно тяжелое состояние наблюдается после операции, когда пациента доставляют в реанимационное отделение в момент выхода из наркоза. Его продолжительность составляет от 2 суток до 3 недель.
После того, как с помощью интенсивной терапии стабильно тяжелое состояние пациента приняло положительные динамику, его отключают от аппаратуры, которая искусственно поддерживала жизнеобеспечение. Тем не менее, за больным и его состоянием продолжается пристальное наблюдение для корректировки дальнейшей медикаментозной тактики лечения.
Затем проводят диагностические обследования, после которых предполагается дальнейшее лечение.
Тяжелое, стабильно тяжелое и крайне тяжелое состояние больного
Сегодня я решил рассказать о состояниях пациента, при которых мы направляем его в реанимацию. Разберем понятие «тяжелое состояние больного в реанимации», и что значит это для родственников, какие мы даём при этом прогнозы.
Критерии оценки тяжести состояния больного
Родные и близкие человека, который попал в реанимационное отделение больницы, к примеру, после травмы или операции, очень тревожатся. Особенно их беспокоит, когда им сообщают, что у пациента стабильно тяжелое состояние и он реанимации. Тревога нарастает, если посещения больного по какой-то причине запрещены или невозможны.
Я постараюсь объяснить что значит тяжелое состояние больного в реанимации простыми словами. Но сначала пару слов о том, как мы определяем степень тяжести.
В отделение реанимации пациентов переводят или из профильных отделений больницы, это хирургия, терапия, неврология в случае если состояние пациента резко ухудшилось, например, после операции.
Эти пациенты уже обследованы, диагноз установлен. Решение о переводе в отделение реанимации принимает анестезиолог-реаниматолог.

Далее уже берем более подробные анализы и составляем план лечения. Только после этого делаются выводы, на основе которых и даются прогнозы.
Стабильно тяжелое состояние
Если врач сообщил вам о том, что у больного стабильно тяжелое состояние в реанимации, что значит эта оценка. Как себя чувствует пациент?
Стабильно тяжёлое состояние в реанимации это когда состояние остаётся тяжёлым, а жизненно важные функции поддерживаются медикаменозно на нужном уровне. При этом признаков ухудшения состояния нет. Если через время появляется возможность прекратить медикаментозную поддержку гемодинамики, пациент сам дышит, гемодинамика стабильная, почки работают — оцениваем как тяжёлое. Значит есть улучшение. Как мы говорим положительная динамика. Но при этом пациент остаётся в реанимации по прежнему.
Есть еще 2 степени состояния — это удовлетворительное и средней тяжести — при них пациент лежит в палате.
Находясь в стабильно тяжелом состоянии пациент может быть в ясном сознании, но иногда затуманенном, сообщать о боли. При ухудшении состояния больной может впасть в ступор (или сопор), то есть он становится вялым, не реагирует на вопросы, начинает бредить.
Температура тела может повышаться до высоких значений, 40-41 градус, или, наоборот, понизиться ниже нормы.
Пульс слабый, артериальное давление может быть как значительно повышено, так и понижено. Дыхание частое, до 40 вдохов в минуту и более.
Кожа пациента бледнеет, как мел, или приобретает синюшный оттенок. Возможно появление отёков. А также могут появиться нарушения со стороны пищеварительной системы: сильная непрекращающаяся рвота, диарея, жидкий стул.
Нужно понимать, что совсем необязательно должны наблюдаться все эти признаки!
Родственникам и близким больного нужно знать, что тяжелое состояние в реанимации после операции не связано, как это принято думать, с последствиями наркоза. Это следствие основного заболевания или травм, полученных, к примеру, в результате ДТП или несчастного случая.
Предугадать развитие событий очень сложно. Допустим, у больного тяжелое состояние после ножевого ранения прогнозы могут быть совершенно разные. Улучшение здоровья пациента зависит от множества факторов: насколько активно борется организм, есть ли сопутствующие заболевания, появились ли осложнения.
Немаловажное значение имеет и поведение родных. Им надо попытаться сохранять спокойствие, навещая близкого человека в больнице, подбадривать его.
Крайне тяжёлое состояние: характерные признаки и возможные прогнозы
Для крайне тяжелого состояния в реанимации характерны следующие признаки. Это угнетенное сознание, очень редко пациент ясно осознает происходящее. В худшем случае возможна кома.
Температура тела может колебаться от нормальной до низкой или очень высокой. Кожа бледная, иногда она появляется холодная испарина, капли пота крупные. Черты лица заостряются. Возможны судорожные сокращения.
При очень тяжелом состоянии в реанимации дыхание больного обычно очень частое, 60 вдохов за минуту. Если возник отек легких, оно может прерываться и становиться чрезмерно глубоким, наблюдается «большое дыхание» Куссмауля. Или фазы неглубоких и редких вдохов сменяются частыми и углубленными дыхательными движениями – это периодическое дыхание Чейна – Стокса.
Нарушаются функции жизненно важных органов. Обостряется основное заболевание, развиваются осложнения.

Если вы пытаетесь узнать, какой прогноз у больного с крайне тяжелым состоянием в реанимации, не ограничивайтесь звонком в отделение. Так вы получите лишь сухую информацию. Лучший вариант – приехать в больницу и поговорить с лечащим врачом. При этом надо помнить, что мнения специалистов субъективны. Давая прогноз, врач основывается на основных показателях пациента. Но случается, что, казалось бы, безнадежные больные выбираются из крайнего состояния и идут на поправку.
Если у Вас остались вопросы — Вы можете задать их мне в комментариях.
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
О чем говорит стабильно тяжелое состояние
Клиническая характеристика пациентов. У всех больных наблюдалась картина ОРДС в виде двусторонней полисегментарной пневмонии 3-4 стадии и острой дыхательной недостаточности, требовавшей респираторной поддержки. Примерно 80% больных были переведены на ИВЛ в связи с нарастающей острой дыхательной недостаточностью, которую не удавалось контролировать оксигенотерапией или НИВЛ. Почти у каждого пятого пациента отмечено развитие септического шока, характеризовавшегося полиорганной недостаточностью и необходимостью в вазопрессорной поддержке. Доля пациентов, находившихся на ИВЛ, в Москве и Московской области была выше (86,5% и 88,5%), чем в других регионах Российской Федерации (66,3%), а доля больных, которым потребовалась только оксигенотерапии, в московском регионе была, наоборот, в несколько раз ниже (4,9%, 8,2% и 24,7%, соответственно). У большинства больных имелись различные сопутствующие заболевания. Чаще всего встречались артериальная гипертония (59,5%), сахарный диабет 2 типа (26,7%) и ожирение (26,0%), несколько реже – ИБС (15,4%), инсульт в анамнезе (7,4%), фибрилляция предсердий (10,6%) и ХОБЛ (5,1%). Частота других заболеваний, в том числе бронхиальной астмы, злокачественных новообразований, ревматических аутоиммунных заболеваний и ВИЧ-инфекций была низкой и не превышала 5%. У 363 (23,9%) пациентов не были выявлены сопутствующие заболевания, у 395 (26,0%) – имелось по крайней мере одно заболевание, у 383 (25,3%) – два, у 379 (24,9%) – три и более. Выживаемость пациентов. За период наблюдения умерли 995 (65,4%) пациентов, выжили 527 (34,6%). Медиана выживаемости пациентов, рассчитанная методом Каплана-Майера, составила 17 (15,7; 18,2) дней (рис. 1). С момента госпитализации в стационар 14- и 28-дневная выживаемость пациентов равнялась 56,0% и 36,4%, соответственно. В Москве за период наблюдения умерли 551 (74,5%) из 740 человек, в Московской области – 143 (78,6%) из 182, в других регионах – 301 (50,2%) из 600. Причины летального исхода включали в себя ОРДС (93,2%), сердечно-сосудистые осложнения (3,7%), тромбоэмболию легочной артерии (1,0%), осложнения онкологических заболеваний (0,9%), “септические» осложнения (0,7%), осложнения цирроза печени (0,3%), осложнения ВИЧ-инфекции (0,1%) и туберкулез (0,1%). Летальность пациентов, находившихся на оксигенотерапии, составила 10,1% (20/199), НИВЛ – 36,8% (35/95), ИВЛ – 76,5% (940/1228). Самой высокой летальность была среди пациентов, у которых имелись признаки септического шока – 86,6% (246/284). Медиана длительности ИВЛ у умерших пациентов равнялась 6 (3; 12) дней, а медиана длительности ИВЛ до экстубации у выживших пациентов – 13 (7; 21) дней. Среди пациентов, у которых диагноз SARS-CoV-2 инфекции, был подтвержден и не был подтвержден с помощью ПЦР, летальность не отличалась – 63,5% и 68,9%, соответственно. Факторы риска смерти. Пациенты, у которых наступил летальный исход, были старше выживших больных (табл. 2). В регрессионной модели Кокса риск смерти у пациентов старше 50 лет был достоверно выше, чем у больных более молодого возраста, и достигал максимума у пациентов старше 70 лет (рис. 2). Выживаемость в значительной степени зависела как от возраста, так и от пола. Среди пациентов старше 50 лет выживаемость у мужчин была достоверно ниже, чем у женщин, однако среди пациентов в возрасте ≤50 лет выживаемость не различалась у мужчин и женщин (рис. 3).
Лабораторные показатели. У умерших пациентов количество лейкоцитов, нейтрофилов и содержание глюкозы в крови были выше, чем у выживших больных, а количество тромбоцитов и сывороточное содержание альбумина оказалось ниже (табл. 4). В то же время концентрации С-реактивного белка (СРБ), фибриногена и D-димера достоверно не отличались между двумя группами. Частота острого повреждения почек (ОПП) была достоверно выше в группе умерших пациентов (26,7% и 8,5%, соответственно; p
ОбсуждениеВ нашем исследовании летальность у 1522 больных с тяжелым течением COVID-19, госпитализированных для респираторной поддержки в ОРИТ лечебных учреждений Российской Федерации, составила 65,4%. В течение первых 14 дней после госпитализации в инфек ционный стационар умерли 44,0% больных, а в течение 28 дней – 63,6%. В качестве причины смерти у 93% больных был указан ОРДС. Летальность была низкой (10,1%) у пациентов, находившихся на оксигенотерапии, однако она значительно увеличивалась при прогрессирующем течении заболевании и достигала 76,8% у больных, которых приходилось переводить на ИВЛ. Самой высокой летальность (86,6%) была у пациентов с септическим шоком, характеризовавшися полиорганной недостаточностью и необходимостью в вазопрессорной поддержке. Следует отметить, что у больных с тяжелым течением COVID-19 именно вирус, а не вторичные бактериальные инфекции является ведущей причиной развития сепсиса и септического шока [20]. В пользу этого свидетельствуют раннее развитие септического шока у значительной части пациентов [18] и отрицательные результаты бактериологического исследования крови и выделений из нижних дыхательных путей более чем у 75% больных сепсисом, развившимся на фоне COVID-19 [21]. В исследованной когорте летальность больных, госпитализированных в ОРИТ, была практически одинаковой в Москве и Московской области (74,5% и 78,6%, соответственно) и существенно ниже (50,2%) в других регионах России. Вероятно, это объяснялось тем, что в Московском регионе, где было зарегистрировано максимальное число случаев SARS-CoV-2 инфекции, в ОРИТ переводили пациентов с наиболее тяжелым течением пневмонии, прежде всего нуждавшихся в ИВЛ. Так, частота ИВЛ у больных, поступивших в ОРИТ лечебных учреждений Москвы и Московской области, превышала 85%, в то время как в других регионах России только около 66% больных, переведенных в ОРИТ, нуждались в ИВЛ, а примерно 25% пациентов получали оксигенотерапию. Для достоверного диагноза SARS-CoV-2 инфекции необходим положительный результат ПЦР, однако в исследованной когорте примерно у трети пациентов диагноз не удалось подтвердить с помощью вирусологического исследования. Тем не менее, во всех этих случаях наличие COVID-19 не вызывало сомнения и подтверждалось как клиническими данными (острая респираторная инфекция, осложнившаяся острой дыхательной недостаточностью, при отсутствии других возможных этиологических факторов), так и типичными результатами КТ органов грудной клетки (двусторонние зоны “матового стекла» ± зоны консолидации и ретикулярные изменения легких). Высокие чувствитель ность и специфичность КТ органов грудной клетки в диагностике SARS-CoV-2 инфекции подтверждаются результатами исследований, проводившихся в других странах 23. Летальность больных с подтвержденным и неподтвержденным диагнозом SARS-CoV-2 инфекции в нашем исследовании была практически одинаковой. Хотя пандемия COVID-19 продолжается уже более полугода, данные о летальности больных, которым потребовалась госпитализация в ОРИТ, остаются ограниченными. P. Quah и соавт. провели мета-анализ 15 исследований, в которых оценивали летальность у 3798 больных с COVID-19, поступивших в ОРИТ [25]. Эти исследования проводились в разных странах, в том числе в Китае, США, Италии, Испании, Германии, Дании и Великобритании. Большинство из них были небольшими и включали в себя не более 100 пациентов. В целом летальность составила всего 25,7%, однако более половины больных оставались в ОРИТ на момент публикации, поэтому очевидно, что приведенный показатель является заниженным и его не следует сравнивать с таковым в нашем исследовании, в которое включали только пациентов с известными исходами SARS-CoV-2 пневмонии. Например, в самом крупном итальянском исследовании, в которое были включены более 1500 больных с COVID-19, госпитализированных в ОРИТ, на момент анализа летальность равнялась 26%, однако 58% больных продолжали лечение в ОРИТ, и только 16% пациентов были выписаны [10]. В исследованной нами когорте летальность увеличилась с 44% через 14 дней до 63% через 28 дней. Необходимо также учитывать и различную частоту ИВЛ, которая варьировалась от 35,4% в китайских исследованиях до 89,3% в исследованиях, проведенных в США. В целом частота ИВЛ в исследованиях, включенных в мета-анализ, была ниже (70%), чем в российской когорте (около 80%). В другом мета-анализе были обобщены результаты 24 наблюдательных исследований в целом у 10150 пациентов с COVID-19, госпитализированных в ОРИТ в лечебных учреждениях Азии, Европы и Северной Америки [26]. Летальность варьировалась от 0 до 84,6% и в среднем составила 41,6%. Следует отметить, что только в 7 исследованиях исходы были известны у всех больных, причем только в одно из них было включено достаточно количество больных (n=371), в то время как в остальных оно варьировалось от 1 до 50 (в целом 80). В более крупном исследовании, проводившемся в НьюЙорке, летальность в ОРИТ достигла 78% [27]. Кроме того, авторы мета-анализа не оценивали тяжесть пациентов, поступивших в ОРИТ, в частности частоту ИВЛ. В опубликованных ранее исследованиях также была выявлена ассоциация между сахарным диабетом и более тяжелым течением COVID-19. Например, в крупном американском исследовании (n=7162) частота сахарного диабета у пациентов, поступивших в ОРИТ, была в несколько раз выше, чем у больных, которым не потребовалась госпитализация [42]. Сходные данные были получены в другом американском исследовании [15]. В итальянском исследовании у 373 госпитализированных больных с COVID-19 сахарный диабет ассоциировался с достоверным увеличением риска летального исхода (относительный риск 1,56; 95% ДИ 1,05-2,02) [43]. ХОБЛ и бронхиальная астма в исследованной нами когорте больных с тяжелым течением COVID-19 встречались реже (5,1% и 2,3%, соответственно), чем в общей российской популяции [44]. Результаты метаанализа 6 исследований у 1558 больных COVID-19 показали, что ХОБЛ является независимым фактором риска прогрессирования SARS-CoV-2 инфекции [45]. В нашем исследовании частота ХОБЛ у умерших пациентов примерно в два раза превышала таковую у выживших. Тем не менее, роль этого заболевания как фактора риска смерти у пациентов, госпитализированных в ОРИТ, не была подтверждена при многофакторном анализе. Низкая частота бронхиальной астмой у пациентов с COVID-19 была отмечена и в других исследованиях [46]. S. Lovinsky-Desir и соавт. показали, что наличие бронхиальной астмы у больных с COVID-19 не сопровождалось ухудшением прогноза независимо от возраста, наличия ожирения или других сопутствующих заболеваний [47]. В нашем исследовании частота бронхиальной астмы у умерших и выживших пациентов была одинаковой. Высказано предположение, что особенности иммунного ответа у пациентов с бронхиальной астмой или терапия ингаляционными глю ко кор ти костероидами могут препятствовать более тяжелому течению SARS-CoV-2 пневмонии [46,48], хотя благоприятный эффект последних вызывает сомнение. Бронхиальная астма часто асоциируется с увеличением количества эозинофилов, которые обладают как провоспалительными эффектами, так и иммунорегулирующей противовирусной активностью. Однако в настоящее время нет данных о том, что эозинофилы оказывают защитное действие или, наоборот, способствуют поражению легких при SARS-CoV-2 инфекции, хотя эозинопения позволяет предсказать более тяжелое течение заболевания [49]. В нашей когорте абсолютное число эозинофилов в крови было ниже 0,02 × 109/л у большинства больных, госпитализированных в ОРИТ, а случаев эозинофилии крови мы не зарегистрировали [50]. Частота других сопутствующих заболеваний, которые теоретически могут повысить риск смерти больных с тяжелым течением COVID-19, в том числе злокачественных опухолей, гемобластозов, ревматических аутоиммунных заболеваний (таких как ревматоидный артрит, системная красная волчанка и др.) и ВИЧинфекции, в исследованной когорте была низкой. У умерших пациентов частота солидных опухолей, диагностированных в течение последних 5 лет, в несколько раз превышала таковую у выживших больных (5,3% и 1,9%, соответственно), однако роль злокачественных новообразований как фактора риска смерти не была подтверждена при многофакторном регрессионном анализе Кокса. Частота аутоиммунных заболеваний, гемобластозов и ВИЧ-инфекции соответствовала таковой в общей популяции и была практически одинаковой у умерших и выживших пациентов. Мы не анализировали прогностическое значение лабораторных показателей, так как подробные результаты анализов крови и мочи имелись далеко не во всех случаях. Следует отметить, что концентрации СРБ и Dдимера достоверно не отличались между группами выживших и умерших пациентов. Как и следовало ожидать, частота ОПП, которое служит одним из проявлений сепсиса и септического шока, была достоверно выше у умерших больных. В то же время разница частоты повреждения печени между двумя группами не достигла статистической значимости. ЗаключениеВ российских ОРИТ летальность больных SARS-CoV-2 пневмонией, нуждавшихся в респираторной поддержки, составила в среднем 65,4%. Летальность в значительной степени зависела от тяжести ОРДС и показаний к госпитализации в ОРИТ. Так, она была значительно выше у пациентов, которых переводили на ИВЛ, особенно при наличии признаков септического шока, и оказалась ниже в регионах Российской Федерации, где, в отличие от Москвы и Московской области, около четверти больных, поступивших в ОРИТ, не нуждались в НИВЛ или ИВЛ. Летальность у пациентов старше 50 лет, особенно мужчин, была выше, чем у больных более молодого возраста. По данным многофакторного анализа Кокса, факторами, ассоциировавшимися с более высоким риском смерти больных тяжелой SARS-CoV-2 пневмонией, осложнившейся ОРДС, были ИБС (инфаркт миокарда и/или вмешательства на коронарных артериях в анамнезе), ожирение (ИМТ≥35 кг/м 2 ) и сахарный диабет 2 типа. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||



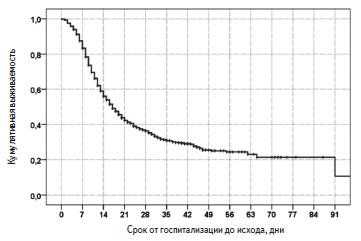 Рис. 1. Общая выживаемость пациентов с SARS-CoV-2 пневмонией, нуждавшихся в респираторной поддержке
Рис. 1. Общая выживаемость пациентов с SARS-CoV-2 пневмонией, нуждавшихся в респираторной поддержке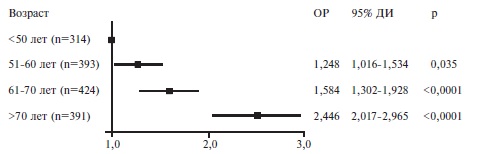 Рис. 2. Отношение рисков смерти у пациентов различного возраста по сравнению с пациентами в возрасте моложе 50 лет
Рис. 2. Отношение рисков смерти у пациентов различного возраста по сравнению с пациентами в возрасте моложе 50 лет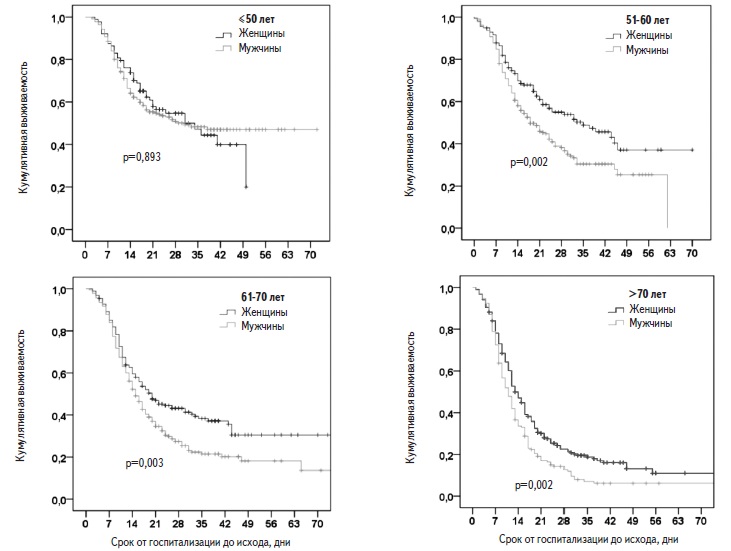 Рис. 3. Выживаемость пациентов пациентов с тяжелой SARS-CoV-2 пневмонией в зависимости от возраста и пола
Рис. 3. Выживаемость пациентов пациентов с тяжелой SARS-CoV-2 пневмонией в зависимости от возраста и пола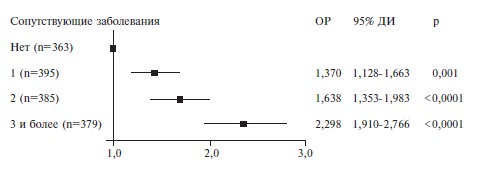 Рис. 4. Отношение рисков смерти пациентов в зависимости от числа сопутствующих заболеваний
Рис. 4. Отношение рисков смерти пациентов в зависимости от числа сопутствующих заболеваний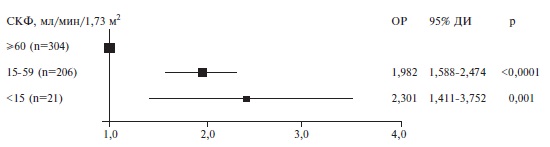 Рис. 5. Отношение рисков смерти взависимостиотисходнойСКФ, рассчитанной по формуле CКD-EPI
Рис. 5. Отношение рисков смерти взависимостиотисходнойСКФ, рассчитанной по формуле CКD-EPI


