О чем говорит плотность новообразования
Перечисленными особенностями отличаются опухоли, расположенные внутри брюшины, от опухолей, лежащих за ней. Однако, проводя топическую диагностику, нужно всегда принимать в расчет побочные обстоятельства (воспалительный процесс вокруг опухоли, прирастания ее, чрезмерную величину, атипическое расположение органов и пр.), которые подчас могут настолько изменить указанные характерные свойства опухоли, что мы лишаемся возможности не только определить, какому органу она принадлежит, но даже решить вопрос, расположена ли она за брюшиной или внутри ее.
Что касается определения характера найденной опухоли, то в этом отношении имеет значение умение определить форму, очертания, величину, консистенцию, а также чувствительность и те акустические явления, которые могут быть констатированы в некоторых опухолях. Все эти свойства становятся нам известны на основании физического исследования. Надо сказать, что они бывают чрезвычайно разнообразны, и одна и та же по характеру опухоль, исходящая из одного и того же органа, имеет в одних случаях одни свойства, в других другие.
Кроме того, стремясь познакомиться с ними посредством прощупывания, нужно всегда помнить, что толщина брюшной стенки и степень напряжения ее мускулатуры оказывают существенное влияние на пальпаторное впечатление. Даже при благоприятных условиях для пальпации, мы получаем о величине, очертаниях и состоянии поверхности опухоли не совсем точное представление, а только приблизительное и нередко лишь на операционном или секционном столе убеждаемся, что сделали довольно грубые ошибки.
Опухоли оказываются и больше и бугристее, а иногда и другой формы, чем мы предполагали. Более точное представление относительно некоторых опухолей может дать рентгеновское исследование, которое в одних случаях, особенно при применении пневмоперитонеума, позволяет просто видеть самую опухоль, а в других—судить о ней по дефектам наполнения контрастной массой полых органов.
Так, о величине опухоли желудка, resp. кишки, мы судим по дефекту наполнения в его тени; об опухоли между желудком и кишками—по свободному полю между очертаниями этих органов. Контуры и форма опухоли печени, а также „тумора», расположенного внутри брюшины, прекрасно видны при раздувании брюшной полости газом. Что касается консистенции опухоли, то в этом отношении мы получаем сведения путем ощупывания, а в случае поверхностного расположения и на основании перкуссии.
Для распознавания характера опухоли нам важно установить, кроме того, степень ее плотности, постоянство или изменчивость ее консистенции, присущую ей эластичность или пастозность, а также присутствие в ней флуктуации. По плотности приходится различать опухоли с очень большой плотностью, как, напр., раковые новообразования или фибромы, с более мягкой консистенцией—липомы и саркомы, с тестоватой консистенцией—кисты и гемотомы, а также каловые опухоли, с более мягкой консистенцией—кисты с ненапряженными сокращаться, т. е. желудку или кишкам.
Эти же опухоли при перкуссии обычно дают тимпанический или тупотимпанический звук, иногда с металлическим оттенком, если внутри „тумора» имеется достаточна газа, а стенки опухоли значительно напряжены (напр., перекрученная петля кишек). Присутствие в опухоли флуктуации или зыбления всегда свидетельствует о жидком ее содержимом и присуще кистозным опухолям различного происхождения, а также воспалительным эксудатам при развитии в них нагноения.
О чем говорит плотность новообразования
Введение
Цель исследования: определить возможности КТ в дифференциальной диагностике инциденталом надпочечников для уточнения хирургической тактики.
Материалы и методы исследования
Результаты исследования
Непаразитарные кисты надпочечников имели округлую форму с ровным четким контуром, тонкой стенкой, иногда с участками обызвествления, однородным содержимым низкой плотности 21,5±3,6 HU, которая не увеличивалась при контрастировании. Кисты занимали весь надпочечник, а противоположный был не изменен. Средний размер кист 6,4±2,1см. Неизмененную ткань надпочечника прослеживали при небольших (до 4-5см) размерах кистозных образований.
Гематомы выглядели как образования овальной формы с неровным контуром, неоднородной внутренней структурой, за счет наличия сгустков крови, наличием капсулы, размером в среднем 7,3±5,2см, плотностью 26,5±19,1HU, которая практически не изменяется при внутривенном усилении. Чаще диагностировали у лиц мужского пола.
При РКТ «немые» феохромоцитомы выявляли как образования гетерогенной структуры, округлой или овальной формы, имеющие четкие контуры, выраженную капсулу, в части наблюдений обнаруживали кальцинаты. Коэффициент поглощения рентгеновских лучей составил 42,5±10,1 HU, который увеличивался при контрастировании. Размер феохромоцитом в среднем составил 6,2±2,7см. Для злокачественных феохромоцитом характерны большие размеры опухоли (> 6см), выраженная неоднородность структуры, нечеткость контуров, прорастание верхнего полюса почки, увеличение регионарных лимфатических узлов. В двух наблюдениях при плановом УЗИ и РКТ после адреналэктомии диагностирован рецидив феохромобластомы, имеющий бессимптомное течение.
Обсуждение
Для дифференциальной диагностики ГНОН мы провели статистическую обработку результатов компьютерного обследования. Анализ информации выполнили с использованием стандартных пакетов прикладных компьютерных программ Excel 2003, Statistica for Windows 6.0 и STATISTICA 6.0 (StatSoft,USA). Оказалось, что неровность контура (r=0,981; p=0,0001) и неоднородность структуры(r=0,323; p=0,0048), а также высокая плотность опухоли (r=0,324; p=0,0128) и наличие включений (r=0,846; p=0,0161) в ее структуре имеют сильную положительную корреляцию со злокачественным характером образования. Большой размер опухоли достоверно свидетельствует о злокачественной природе образования (r=0,579; p=0,0001). Кроме того, чем больше размер образования, тем выше вероятность нахождения в структуре опухоли солей кальция (r=0,954; p=0,0008), включений (r=0,964; p=0,0004) и зон некрозов (r=0,882; p=0,0084), а также наличие увеличенных лимфоузлов(r=0,801; p=0,03). У мужчин старшего возраста (r=0,846; p=0,016), вероятность отложения солей кальция (r=0,827; p=0,021), наличие зон некрозов (r=0,927; p=0,002) и увеличенных лимфоузлов (r=0,809; p=0,027) выше, чем у женщин. При первичной оценке характера опухоли по результатам КТ необходимо руководствоваться не только и не столько размером и плотностью опухоли, но и оценивать другие ее характеристики такие, как наличие капсулы, контуры, внутреннюю структуру, характер накопления контраста, наличие кальцинатов и другие.
Заключение
Размер, структура, плотность, наличие включений в структуре «случайно обнаруженной» опухоли надпочечника и наличие увеличенных лимфоузлов, определяемые при лучевом обследовании больных, а также возраст и пол пациентов, позволяют предположить морфологическую структуру опухоли и правильно выбрать хирургическую тактику.
11. Clark O.H., Duh Q.Y. Textbook of Endocrine Surgery. W.B. Saunders Company 1997.
Чем отличается доброкачественная опухоль от злокачественной
В медицине понятие доброкачественности означает лёгкое течение болезни, хорошие результаты лечения и неопасность для жизни. Под злокачественным процессом подразумевают разрушительное течение, сложность терапии, высокий риск смертности.
Для опухолей такое разделение условно. Тем не менее пациентам и врачам крайне важно определить вид опухоли. От этого зависят тактика лечения и прогноз.
Характеристика доброкачественных и злокачественных опухолей
Существуют чёткие критерии:
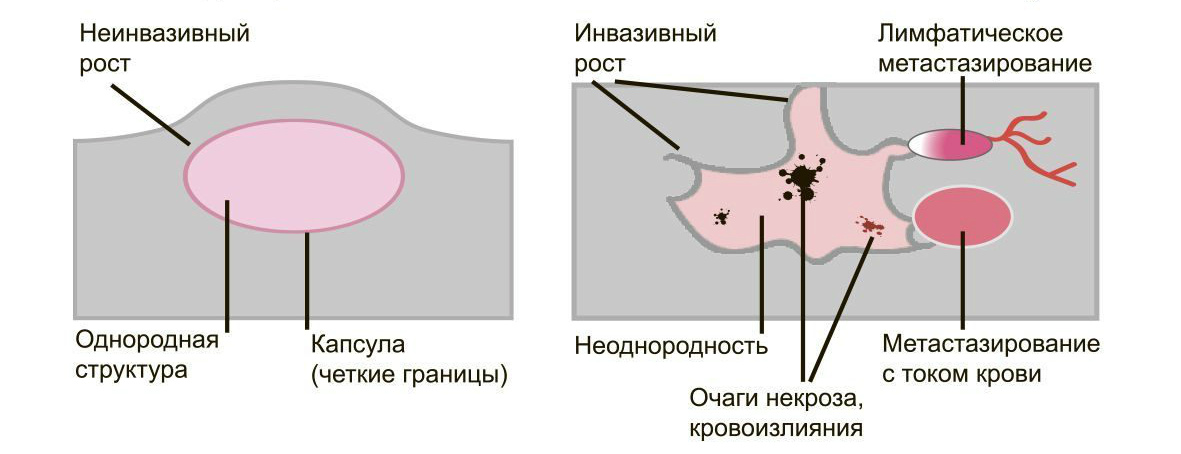
Доброкачественные опухоли чётко отграничены от здоровых тканей, часто имеют капсулу. Рак прорастает окружающие ткани, внедряется в сосуды, его контуры более аморфны.
Большинство доброкачественных опухолей могут расти годами, не проявляя симптомов. Карциномы растут быстро, нарушая функции органов и отравляя организм. Рост сопровождается утомляемостью, слабостью, потерей веса, болью.
Доброкачественные образования “сидят” на одном месте, постепенно растут и раздвигают здоровые ткани, подвижны при прощупывании. Раковые клетки слабо скреплены друг с другом, легко отделяются и разносятся лимфой и кровью по организму. Они оседают в лимфоузлах, костях, внутренних органах, образуя новые опухолевые очаги — метастазы. При пальпации узел спаян с тканями и не сдвигается.
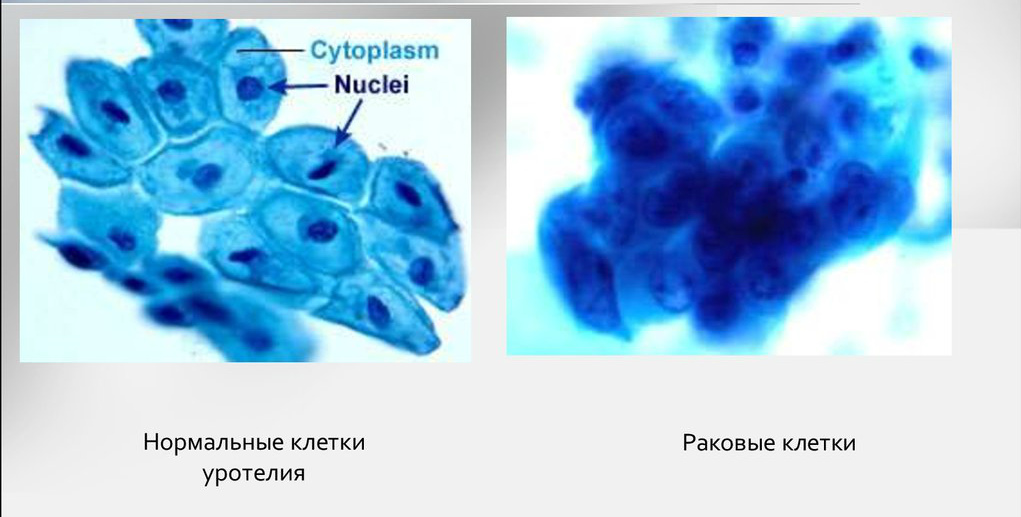
Много информации даёт биопсия. Исследование показывает, что доброкачественные клетки похожи на здоровые, их структура более чёткая. Структура злокачественных клеток сильно изменена из-за выраженных мутаций. Чем меньше клетки напоминают ткань, из которой выросли, тем хуже прогноз для лечения и жизни.
Доброкачественную опухоль, такую как аденома простаты, можно удалить и добиться полного излечения. Если возникнет рецидив, он будет на том же месте, где нашли первичный очаг. Злокачественные образования трудно удалить полностью. Даже одна оставшаяся клетка даст новую опухоль либо на старом месте, либо там, куда она попала по сосудам. Выживаемость больных существенно ниже.
Общие свойства доброкачественных и злокачественных опухолей
Есть моменты, объединяющие оба вида новообразований:
Тяжесть симптомов зависит не только от степени сдавления тканей опухолью, но и от неспособности новообразования выполнять функцию здоровых клеток.
Виды опухолей
Различия не всегда очевидны. Нужна тщательная диагностика для поиска атипичных клеток.
Может ли доброкачественная опухоль стать злокачественной
Любая опухоль способна к малигнизации. Миомы, липомы, фибромы редко переходят в рак. Кисты — крайне редко. Невусы, аденомы, полипы в желудке или кишечнике — очень часто. Многое зависит от условий, в которых находится опухоль, питания, экологии, уровня стресса, гормональных сбоев, наличия предраковых болезней.
В Клинике урологии имени Р. М. Фронштейна доступна современная диагностика опухолей, разработаны эффективные методики лечения. Обращайтесь на консультацию и наши специалисты вам помогут.
Доброкачественная и злокачественная опухоли на МРТ: как их различать?
В настоящее время МРТ является одним из наиболее эффективных методов диагностики и оценки опухолей любого характера, размера и локализации.
Есть два важных момента, на которые обязательно стоит обратить внимание при планировании МРТ диагностики и последующего лечения, независимо от того, доброкачественная опухоль или злокачественная.
В зависимости от гистологической верификации разного типа опухоли на МРТ выглядят по-разному.
Доброкачественная опухоль на МРТ
Доброкачественные опухоли чаще всего характеризуются однородной структурой, из-за экспансивного роста имеют четкие, ровные контуры, вокруг таких новообразований отсутствует перифокальный отек. Кроме того, доброкачественные образования не накапливают или слабо накапливают контрастирующий препарат.
Злокачественная опухоль на МРТ
Злокачественные опухоли характеризуются инвазивностью, то есть врастанием в здоровые ткани, поэтому контуры таких образований нечеткие и неровные, а потому достоверно определять границы таких опухолей довольно сложно. Кроме того, структура злокачественной опухоли часто бывает неоднородна за счет распада (некроза), кровоизлияния и коллоидной дегенерации. Вокруг злокачественной опухоли, как правило, выявляется выраженный перифокальный отек, который может приводить к смещению срединных структур головного мозга и появлению аксиальной дислокации. Также могут быть выявлены признаки метастазирования.
Независимо от проведенной МРТ, выявившей опухоль с признаками доброкачественности или злокачественности, может потребоваться гистологическая верификация (биопсия), которая подразумевает извлечение небольшого кусочка ткани исследуемой области под контролем МРТ, КТ или УЗИ.
Новообразования средостения (часть 2)
Стенограмма второй части видеолекции профессора Игоря Евгеньевича Тюрина о новообразованиях средостения из цикла передач Лучевая диагностика для терапевтов.
Игорь Евгеньевич Тюрин, профессор, доктор медицинских наук:
— Другая распространенная проблема этой же области (я ее показываю специально, чтобы было понятно, насколько иногда непросто для врача-рентгенолога определить, о чем идет речь в этой ситуации) – тератома.
Чаще эти опухоли встречаются у более молодых пациентов. Большинству из них меньше 30-ти лет, в отличие от тимом. Большинство пациентов имеют явные клинические симптомы. Это опухоли, растущие и приводящие к сдавлению или оттеснению анатомических структур в грудной полости.
Тем не менее, большинство из них доброкачественные. Это один из наиболее частых вариантов герменогенных опухолей. Лучевые признаки обычно точно там же, где и располагаются тимомы, перед восходящей аортой. Четко очерченное округлое образование. Но, в отличие от тимомы как мягкотканого образования, иногда жировые включения, костные фрагменты, иногда даже фрагменты зубов – то, что позволяет рентгенологу сформулировать, предположить правильный диагноз.
Хотя если этого нет, то на обзорных снимках очень сложно сказать, что это такое. Такое же овальное патологическое образование в переднем средостении. Контрастированный пищевод, который проходит по задней поверхности сердца и вдоль задней стенки трахеи.
Но сказать на основании обзорной рентгенограммы, что это такое, может быть крайне сложно. Любое патологическое образование. Почему мы говорим, что это термоидное образование, герменогенная опухоль. Внутри мы видим включение жировой клетчатки, кистозные включения, множественные перегородки.
Расположение точно такое же – переднее средостение, средний этаж. Но достаточно характерная картина, которая позволяет говорить о том, что это такое и предпринимать соответствующее лечение.
Еще один очень важный признак, который позволяет нам иногда правильно характеризовать характер патологического образования в средостении – это взаимосвязь с другими анатомическими структурами. Классикой жанра здесь является внутригрудной зоб. Он чаще возникает у женщин. Чаще это патология у людей старше 40 – 45 лет. Достаточно частые по статистике образования.
Несмотря на очень большие размеры, оно длительное время может протекать бессимптомно. Важно, что почти всегда мы можем наблюдать связь со щитовидной железой. Это образование располагается в области верхней апертуры. Может быть в переднем или заднем средостении. Как правило, оттесняет и суживает трахею, что на рентгеновских снимках создает очень характерную типичную картину.
Если вы посмотрите на обзорный снимок в прямой проекции, то сразу же будет видно, насколько изменилась конфигурация воздушного столба в трахее на уровне грудино-ключичных расчленений и выше в области верхней апертуры. Трахея оттеснена по дуге вправо и практически достигает контура средостения и несколько сужена.
Почему? Ответ на этот вопрос в компьютерно-томографическом исследовании. Два огромных узла, один из которых располагается на шее. Второй в переднем средостении. Оба гиперваскулярны, неоднородной структуры. Это типичная картина огромных размеров внутригрудного зоба, который занимает переднюю часть средостения.
Еще одна особенность патологических образований, когда мы говорим об их локализации. Лимфомы, если говорить о преимущественной локализации этих патологических образований, часто занимают тот же средний этаж переднего средостения, что и тимомы и герменогенные опухоли. Но очень часто по характеру клинического течения, по дополнительным признакам они отличаются.
Здесь самое главное – системные поражения. Это поражения многих групп лимфатических узлов, в том числе и периферических лимфатических узлов, с чего начинается обследование такого пациента. Патология возникает либо в молодом возрасте 20-ти лет, либо старше 50-ти лет.
Это патологическое состояние разделяется на две большие группы. Сейчас это болезнь Ходжкина и злокачественные неходжкинские лимфомы (ЗНЛ). Последние чаще встречаются у людей более старшего возраста. По количеству они значительно чаще встречаются.
Но если говорить о патологии средостения, то там болезнь Ходжкина занимает первое место по частоте. Проявления одинаковые. Мы редко можем предположить нозологическую принадлежность, гистологическую форму, тип патологического процесса. Но когда мы видим отдельные увеличенные лимфатические узлы в переднем средостении или когда это сочетается с увеличением периферических лимфатических узлов, с характерной клинической симптоматикой, тогда предположение врача-рентгенолога становится более понятным и очевидным.
Расширение тени средостения на обзорном снимке влево в области аорто-пульмонального окна, в области талии сердца и при томографическом исследовании прекрасно виден конгламерат увеличенных лимфатических узлов, которые располагаются в переднем средостении. Объемные образования, которые состоят из множества лимфатических узлов, отличают такой процесс от обычных опухолей средостений.
С другой стороны, эти лимфатические узлы могут вырастать в патологическое образование, которое совершенно неотличимо ни от каких других опухолей средостений, с признаками инвазии, с вовлечением в грудной стенке, со сдавлением крупных сосудов, со стеснением и сужением трахеи главных бронхов.
В этой ситуации требуется морфологическая верификация, чтобы ответить на вопрос: что это за патологический процесс.
В качестве иллюстрации: почему рентгенологи предпочитают разделять средостения на различные части, отделы. Патология заднего средостения, которая совершенно отличается по нозологии от того, что мы видим в передней части средостения, потому что здесь может встречаться внутригрудной зоб.
Но все-таки это территория, где чаще возникают нейрогенные опухоли, где обычно локализуются бронхо- и энтерогенные кисты, могут увеличиваться лимфатические узлы при лимфомах, но очень редко, где возникают значительные аневризмы аорты в области дуги нисходящей части. Классикой жанра здесь являются нейрогенные опухоли. Иногда совсем маленькие, они случайно выявляются при рентгеновском исследовании.
Небольшое патологическое образование, которое по форме напоминает нисходящую часть аорты в поперечном сечении. Бессимптомное течение. Обычно 3-я или 4-я декады жизни, округлая форма, четкие контуры, тканевая плотность. Очень часто кальцификация, кисты. Самое главное – абсолютно типичная локализация в большинстве случаев в реберно-позвоночном углу.
В этом случае, даже если у нас есть обычное компьютерно-томографическое исследование, без всякого контрастирования, информации, локализация в заднем средостении, которая четко определяется по обзорным снимкам, проекция патологического образования на тень позвонков, которая позволяет нам говорить, что это образование находится в реберном позвоночном углу.
Подтверждение этому томографическое исследование со всеми типичными характерными признаками. По компьютерной томографии мы хорошо видим, что это образование не внедряется в позвоночный канал. В этом случае можно не выполнять МРТ.
В тех случаях, когда эти опухоли (что, к счастью, бывает редко) озлокачествляются и приобретают крупные размеры, тогда судить о природе, источнике чрезвычайно сложно. Это злокачественная нейрогенная опухоль, которая привела к оттеснению средостения в противоположную сторону – в сторону правого легкого с накоплением жидкости в правой половине плевральной полости.
Огромных размеров патологическое образование, оттесняющее аорту впереди в сторону сердца, занимающее практически всю левую половину грудной полости, оттесняющее селезенку, почку и диафрагму вниз. Это злокачественная нейрогенная опухоль. Но сказать о том, что эта опухоль исходит из нервных образований, при томографическом исследовании очень сложно и не всегда возможно.
Почему мы не можем сегодня ограничиваться только этими данными, только локализацией. Конечно, возможные ошибки. Различные опухоли могут располагаться в одном и том же отделе средостения. Мы это видели на примере средней части переднего средостения.
С другой стороны, одинаковые опухоли могут располагаться в совершенно различных отделах средостения. Классикой в этом случае являются нейрогенные опухоли, которые могут встречаться не только в заднем, но и в переднем, центральном средостении.
Здесь важен еще один вид анализа при лучевом исследовании. Это структура патологического образования. То, что мы очень плохо можем различить на обычных обзорных рентгенограммах, на линейных томограммах. Мы всегда говорим о том, что подозрение на патологическое образование в средостении есть прямое показание к выполнению компьютерной томографии или магнитного резонанса.
В зависимости от того, что мы обнаруживаем в этом случае (скопление жидкости, жира или необычные реакции на контрастное вещество, его избыточное накопление или обызвествления), мы можем более глубоко и более точно оценить характер этих образований.
Жиросодержащие образования (мы сегодня уже говорили о герменогенных опухолях и тератомах), которые отличаются от всех остальных образований тем, что содержат заключения жира. Другим таким же примером являются грыжи диафрагмы, которые очень часто вызывают затруднения при обычном рентгенологическом исследовании. Избытки жира скапливаются в области реберных диафрагмальных синусов, в области сердца или позвоночника.
В этом случае возникает предположение, нет ли здесь патологического образования, опухоли, которая требует хирургического лечения. Если этот вопрос нельзя решить на основании рентгеновского исследования, то томографическое исследование четко показывает скопление чаще всего жировой клетчатки.
Никаких сомнений в том, что здесь нет злокачественной опухоли и вообще опухоли, не остается. На этом процесс диагностики заканчивается.
Грыжи различаются по локализации, по характеру. Это описано в большинстве руководств и учебников. Я не буду на этом сейчас останавливаться. Другим примером такой же дифференциальной диагностики является кистозное образование, очень частое, особенно у детей.
Речь идет в том числе о врожденных кистах. Это примерно 20% всех патологических образований средостений. Каким образом их можно отличить от солидных опухолей той же локализации. По денситометрическим характеристикам.
Наиболее частые бронхогенные кисты, которые локализуются в паратрахеальной правой области или около бифуркации трахеи. Как правило, имеют плотность жидкости, если у них не возникает или не накапливается растворимый кальций. Тогда плотность может повышаться и в существенно большей степени.
Типичная локализация расположения патологического образования в правой паратрахеальной области. Контрастированная верхняя полая вена в том и другом случае смещены впереди. Само патологическое образование прилежит к правой стенке трахеи. Типичная локализация.
Очень часто такие пациенты выявляются при первом же флюорографическом исследовании. У них определяется расширение тени средостения вправо. Это может интерпретироваться как проявление увеличения лимфатических узлов. Нередко – как проявление туберкулезного поражения лимфатических узлов. Вследствие этого начинается лечение без томографического исследования.
Выполнение томографии здесь позволяет сразу же исключить какие-то воспалительные патологические процессы.
Про обызвествления мы уже говорили. Это внутригрудной зоб, тератомы, лимфатические узлы.
В заключение на чем бы мне хотелось остановиться сейчас – это мягкотканые образования, которые в некоторых случаях имеют либо обычную, либо не совсем обычную реакцию на введение контрастного препарата.
Обычное усиление, обычная реакция – так же как реагируют тканевые структуры – наблюдаются при тимомах, невриномах, герминогенных опухолях, мезенхимальных опухолях (фибромы, миомы и так далее), при злокачественных лимфомах. Здесь нет никакой специфики.
Локализация этих патологических образований в сочетании с другими признаками иногда позволяет предположить правильный диагноз. То, что имеет важное значение – в некоторых случаях мы видим обызвествления или повышенную плотность при первичном исследовании. Это характеризует, например, внутригрудной зоб или свежие гематомы.
Самое интересное – это необычная реакция на введение контрастного вещества. Она наблюдается в виде исключительно высокого повышения плотности патологического образования. Такие изменения мы наблюдаем у больных с внутригрудным зобом, при опухолях паращитовидных желез, при болезни Кастлмана, при некоторых формах карциноидных образований средостений.
Это характерная картина, которая должна подлежать интерпретации. Мы опять возвращаемся к опухолям, исходящим из щитовидной железы, которые через верхнюю апертуру спускаются вниз в область грудной полости средостения. Типичные, это хорошо видно, характерные проявления этого патологического образования с оттеснением средостения и локализацией его в области верхней апертуры.
Насколько повышает плотность это патологическое образование. Оно практически соответствует по плотности сосудистым структурам средостения, контрастированию крови в сосудах и камерах сердца. Это характерно для тканей щитовидной железы.
Другой пример. Болезнь Кастельмана. Здесь специально оставлены денситометрические показатели. Средняя плотность образования, которое располагается между типичных образований, между восходящей и нисходящей аортой и оттесняет трахею сзади и справа, составляет почти 140 или 150 единиц (неразборчиво, 15:07).
Практически так же как контрастированная кровь. Очень немногие патологические образования средостения реагируют таким образом на введение контрастного вещества. В этом случае сочетание точной локализации и реакции на контрастный препарат позволяют предположить правильный диагноз.
Но, с другой стороны, в некоторых случаях, особенно когда речь идет о мезенхимальных опухолях, как в данном случае – ангиомиосаркоме, мы видим избыточную васкуляризацию таких патологических образований, все признаки злокачественного процесса. Но сделать здесь какое-либо морфологическое заключение очень сложно. Это может быть сделано только на основании гистологического исследования самого патологического образования.
Подводя итог сегодняшнему разговору о томографическом исследовании, вообще о лучевом исследовании при патологии средостения и при новообразованиях средостения, хочу еще раз подчеркнуть, что первичные выявления – это выявления с помощью рентгеновских исследований, рентгенографии в прямой и боковой проекции.
В качестве уточняющих методов чаще всего это компьютерная томография. Обычно с внутривенным контрастированием, чтобы мы могли точно разграничить образования на две большие части. По их локализации в средостении и по реакции на введение контрастного вещества.
В этом случае мы можем четко определить и локализацию изменений и взаимоотношения с прилежащими структурами. Нередко поставить и нозологический диагноз.
На этом я хотел бы сегодня свое выступление закончить.