Нозокомиальная пневмония
Нозокомиальная пневмония – это воспалительное заболевание легких, которое развивается внутри больницы (также называется госпитальная, или больничная пневмония). Поражение легких происходит после выполнения операций, инвазивных лечебных или диагностических манипуляций, искусственной вентиляции легких, пребывания пациента в отделении интенсивной терапии и реанимации. Нозокомиальная пневмония составляет 20% от всех больничных инфекций. Нозокомиальная пневмония требует срочного лечения. В Юсуповской больнице лечение нозокомиальной пневмонии выполняют согласно мировым стандартам, что позволяет получать наиболее позитивные результаты.
Нозокомиальная пневмония: причины
Нозокомиальная пневмония является госпитальным осложнением инфекционного характера. Чаще всего она развивается после абдоминальных операций, вмешательств в области грудной клетки. Среди основных внутрибольничных осложнений пневмония занимает второе место. Она встречается в 6% случаев после плановой операции, в 20% случаев при экстренной открытой операции. Смертность среди пациентов с нозокомиальной пневмонией достаточно высока, поэтому заболевание требует срочной терапии.
Риск развития нозокомиальной пневмонии очень высок в первые двое суток после проведения операции или выполнения ИВЛ. Факторами, повышающими риск развития заболевания, являются:
Пневмония имеет преимущественно бактериальную природу. В редких случаях она возникает на фоне грибковой инфекции. Ее основными возбудителями являются:
Инфекция проникает в легкие через ингалируемые медицинские газы, оборудование для проведения ИВЛ, хирургические инструменты, при контакте с другим больным, а также гематогенным и лимфогенным путем от очага воспаления вне легких. Пациенты со сниженным иммунитетом (что часто наблюдается у больных в тяжелом состоянии, после операции, у людей пожилого возраста) могут заболеть пневмонией при контакте со здоровым человеком (родственником или сотрудником медицинского учреждения), но являющимся носителем патогенных бактерий.
Нозокомиальная пневмония: симптомы и диагностика
После выполнения манипуляций в хирургическом или реанимационном отделении производят постоянный контроль над состоянием больного. Первые несколько суток являются наиболее опасными, так как в этот период инфекция может распространяться по организму.
Основными симптомами развития нозокомиальной пневмонии являются:
При подозрении на пневмонию врач назначает лабораторные и инструментальные методы исследований. В анализе крови будет обнаружен лейкоцитоз или лейкопения, сдвиг лейкоцитарной формулы влево, что говорит о прогрессировании воспалительного процесса в организме. Для выявления очагов инфекции в легких используют рентгенографию. На снимке будут видны инфильтраты различного размера и локализации. Для уточнения вида возбудителя назначают бактериологическое обследование. Поскольку оно выполняется несколько дней, а лечение нельзя откладывать, начинают эмпирическую терапию антибиотиками.
В Юсуповской больнице для диагностики пневмонии используют современное оборудование. Это позволяет получать наиболее точные данные при исследовании в кротчайшие сроки, что необходимо для уточнения диагноза.
Лечение нозокомиальной пневмонии
После постановки диагноза важно немедленно начинать лечение нозокомиальной пневмонии. Задержка в терапии может сопровождаться ухудшением прогноза и повышением риска летального исхода. Устранение заболевания выполняют с помощью антибактериальных препаратов. При назначении терапии учитывают состояние пациента, характер основного заболевания, результаты проводимой ранее антибиотикотерапии.
У послеоперационных больных госпитальную пневмонию обычно лечат цефотаксимом, амоксициллином, фторхинолонами. Больным реанимационного отделения назначают цефалоспорины III поколения в комбинации с амикацином. Другой схемой лечения является цефоперазон и сульбактам. Терапия может быть дополнена линезолидом или ванкомицином.
В процессе лечения выполняют постоянный контроль показателей общего и биохимического анализов крови, которые проводят каждые 2-3 дня. Контрольное рентгенологическое исследование проводят спустя 2-3 недели.
В Юсуповской больнице для лечения нозокомиальной пневмонии используют самые эффективные препараты и их комбинации, что повышает шансы получить положительную динамику уже через несколько дней после начала лечения. Опытные терапевты и пульмонологи составляют наиболее адекватное лечение для каждого пациента в индивидуальном порядке. Правильная стартовая терапия больных с нозокомиальной пневмонией является ключевым фактором для скорейшего выздоровления.
Обратившись в Юсуповскую больницу, пациенты получают квалифицированное лечение от грамотных специалистов. Большой опыт работы в области пульмонологии, постоянное повышение квалификации, внедрение в практику современных эффективных методов лечения позволяют докторам получать наилучшие результаты даже в самых тяжелых случаях. Лечение пациентов выполняется в комфортных палатах со всеми удобствами и индивидуальной системой кондиционирования. Юсуповская больница принимает пациентов каждый день, в том числе и в выходные дни.
Записаться на прием к терапевту или пульмонологу, получить консультацию других специалистов можно по телефону.
Пульмонолог «СМ-Клиника» рассказала о больничной пневмонии у взрослых
Внутрибольничные пневмонии развиваются у пациентов стационаров, особенно отделений реанимации и интенсивной терапии. Это очень опасные заболевания, летальность у них составляет от 20 до 80%
Внутрибольничные пневмонии возникают примерно у 1% пациентов, проходящих длительное лечение в стационарах. Особенно высок риск у людей, которым требуется ИВЛ, длительная неподвижность или обширные операции.
Что нужно знать о больничной пневмонии
Что такое больничная пневмония
Госпитальная или внутрибольничная (еще одно название – нозокомиальная) пневмония – это воспаление легких, которое возникает во время лечения в стационаре в качестве осложнения.
Чтобы пневмонию считали больничной, она должна проявиться не раньше, чем на 2 сутки после того, как пациент попал в клинику. Кроме того, ключевая характеристика этого типа пневмонии – возбудители. Воспаление вызывает так называемая внутрибольничная, мультирезистентная флора.
Внутрибольничные пневмонии входят в три наиболее распространенных осложнения стационарного лечения, чаще них возникают только нагноение ран и воспаление мочевыводящих путей.
Причины больничной пневмонии у взрослых
Основные провокаторы больничной пневмонии – грамотрицательные бактерии, живущие в стенах стационаров. Это клебсиеллы, синегнойные палочки, протеи, серрации или кишечные палочки. На их долю приходится до 30% всех пневмоний.
Почти треть пневмоний этого типа вызывают агрессивные внутрибольничные типы золотистого стафилококка. Еще 30% воспалений легких вызывают фузобактерии и бактероиды (бактерии-анаэробы). Около 4% всех внутрибольничных пневмоний провоцируют легионеллы – эти бактерии могут вызывать вспышки, если размножаются в системе вентиляции и распространяются по больнице.
Значительно реже, примерно в 1% случаев, возникают больничные вирусные пневмонии. Самые частые их возбудители – вирусы гриппа, РС-вирус и в отдельных случаях – цитомегаловирус.
Ключевые факторы риска развития больничной пневмонии:
Симптомы больничной пневмонии у взрослых
Больничная пневмония может быть двух типов:
ранняя, если симптомы возникают с 3 по 5 день с момента поступления в стационар – возбудители обычно менее агрессивны, симптомы не очень тяжелые;
поздняя, когда признаки воспаления легких выявляются через неделю и более – течение такого воспаления очень серьезное, прогнозы для жизни плохие.
Симптомы госпитальной пневмонии стертые, поэтому распознать начало воспаления вовремя – сложно. Во многом это связано с общим тяжелым состоянием пациента, применением большого количества медикаментов, возрастом и другими факторами.
Лечение больничной пневмонии у взрослых
Диагностика
Если подозревается воспаление легких, врач повторит анализы крови, сравнив их результаты с предыдущими. Кроме того, будут выполнены:
Современные методы лечения
Также врач рекомендует:
Профилактика больничной пневмонии у взрослых в домашних условиях
Внутрибольничная пневмония опасна, поэтому важно проводить профилактику с первого дня поступления в стационар. Врачи тщательно следят за состоянием больного после операции, травмы или в течении обострения болезни. Но пациенту и самому нужно принимать участие в профилактике:
Популярные вопросы и ответы
Внутрибольничные пневмонии – это серьезная проблема современной медицины. В чем их особенности, чем они опасны и что делать, если заболел мы спросили у врача-пульмонолога Виктории Вавиловой.
В чем особенности внутрибольничной пневмонии?
Нозокомиальная (внутрибольничная, госпитальная) пневмония – это острое инфекционное заболевание легких, которое развилось спустя 48 часов и более после госпитализации.
Ее признаки – «свежие» очаговых или инфильтративные изменения на рентгенограмме, а также ряд симптомов, подтверждающих инфекционную природу заболевания:
Одна из форм больничной пневмонии – вентилятор-ассоциированная пневмония. Это воспаление легких, которое развивается не ранее, чем через 48 часов с момента интубации и начала ИВЛ. И при условии, что до этого не было признаков бронхолегочной инфекции на момент. Данный тип пневмонии имеет особенное значение в период настоящей пандемии при нарастающей антибактериальной резистентности (нечувствительности к антибиотикам).
Большинство больничных вызываются комбинацией микроорганизмов, чаще всего это синегнойная палочка, кишечная палочка, клебсиелла пневмония и ацинетобактер.
Развитию болезни способствуют многие факторы риска: пожилой возраст (65 лет и более), курение, заболевания органов дыхания, грипп, хронические заболевания сердечно-сосудистой системы, сахарный диабет, почечная недостаточность, алкоголизм, недостаточное питание, кома, травмы, ожоги, любой очаг инфекции в организме, плохая гигиена полости рта.
Какие могут быть осложнения при больничной пневмонии?
Среди основных осложнений больничной пневмонии – абсцесс легкого и эмпиема плевры (гнойные поражения легкого и его оболочки).
Когда вызывать врача на дом при больничной пневмонии?
Это заболевание развивается у госпитализированных пациентов. Однако, можно представить такую ситуацию, что пациент провел в стационаре более 2-х суток, выписан, а в этот же или на следующий день появляются симптомы пневмонии. В этом случае нужно немедленно вызывать скорую помощь. И важно сообщить врачу о недавнем лечении в стационаре.
Можно ли лечить больничную пневмонию народными средствами?
Больничная пневмония должна лечиться только в условиях стационара. Тактика лечения определяется тяжестью течения болезни. Ключевой момент современного лечения – незамедлительное назначение антибактериальной терапии, выбор препаратов и схемы которой зависят от сроков развития и тяжести пневмонии.
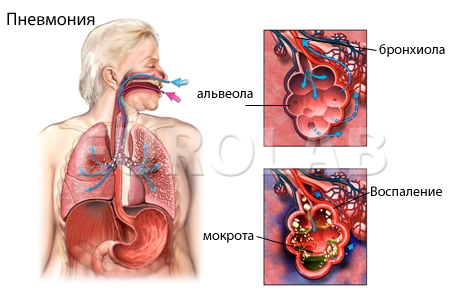
Нозокомиальная пневмония
Нозокомиальная пневмония — заболевание, которое характеризуется поражением легких инфекционной природы, которое развилось через 2 суток и позже после поступления человека в больницу/ОРИТ.
Нозокомиальная пневмония (НП) известна также как госпитальная или больничная. Она может быть связана с искусственной вентиляцией легких (НПИВЛ). Развивается через 2 суток и позже от начала интубации, если на момент интубации отсутствовали признаки инфекции в легких. Но в ряде случаев у больных, которым проводили хирургическую операцию, данный вид пневмонии может проявиться ранее, чем за 48 часов.
Эпидемиология
В структуре всех госпитальных инфекционных осложнений госпитальная пневмония занимает второе место, составляет 15-18%. У хирургических больных после плановых операций заболевание развивается в 6 случаях из 100. После экстренных абдоминальных операций нозокомиальная пневмония развивается в 15% случаев. Смертельные исходы при НП бывают в 19-45 случаях из 100.
При нозокомиальной пневмонии, связанной с ИВЛ и вызванной Ps. aeruginosa, летальность достигает 70 или даже 80% в странах СНГ. Если в таких случаях возбудителем являются аэробные грамотрицательные бактерии, летальность на уровне от 20 до 50%, при грамположительных бактериях — 5-20%.
Особенности нозокомиальной пневмонии у хирургических больных:
НП развивается у пациентов с абдоминальным сепсисом по таким причинам:
Раннему развитию госпитальной пневмонии способствуют такие факторы:
Патогенез нозокомиальной пневмонии, связанной с ИВЛ
В ОРИТ больной может инфицироваться эндогенным или экзогенным путем. Экзогенные источники:
Эндогенный источник заражения легких — микрофлора таких органов:
Секрет ротоглотки попадает в трахеи и бронхи после вдыхания. Когда функционирование ЖКТ так или иначе нарушается, природная, обитающая там нормально микрофлора, уже не находится в балансе. Это касается как анаэробов, так и аэробов, обитающих в желудке, кишечнике и пр. Барьерная функция кишечника нарушена. Этот процесс также играет большую роль в патогенезе нозокомиальной пневмонии.
В выше описанных случаях кишечная микрофлора заселяет верхние отделы ЖКТ, бактерии и токсины попадают в кровоток. Когда организм ослаблен, только тогда возбудители могут проявить свое патогенное влияние и вызвать развитие инфекционного процесса.
Диагностика нозокомиальной пневмонии
Признаки, которые говорят о пневмонии при ИВЛ:
Если есть выше перечисленные признаки, нужно не проводить обследование, а продолжать наблюдение за больным. Если зафиксированы 2 и более из данных симптомов, проводят рентгенографическое исследование. При наличии инфильтратов на рентгенограмме рекомендуется провести микробиологическое обследование и начинать эмпирическое лечение антибиотиками.
При подозрении на НПИВЛ выделяют 3 диагностические группы больных:
Антимикробное лечение проводят в обязательном порядке только пациентам из первой и второй группы.
Диагностическая бронхоскопия и бропхоальвволярный лаваж
Сначала нужно провести преоксигенацию с FiO2=1,0 длительностью 10-15 минут. Делают тотальную внутривенную анестезию, потому что использование местных анестетиков ограничено, учитывая их вероятное бактерицидное действие. Пробу нужно брать из места максимального поражения, которое определяется не только визуально, но и согласно данным рентгенографии. При диффузном инфильтративном поражении легких пробы материала нужно брать из средней доли правого легкого, также можно — из язычкового сегмента левого легкого. Лаважную жидкость нужно поместить в стерильную пробирку и безотлагательно везти в микробиологическую лабораторию.
Техника применения «слепого» защищённого катетера
Преоксигенация с FiO2=1,0 проводится на протяжении 5 минут, далее максимально дистально вводят катетер через эндотрахеальную или трахеостомическую трубку. Далее нужно выдвинуть внутренний катетер. Используют для аспирации стерильный шприц емкостью 20 мл, его присоединяют к проксимальному концу внутреннего катетера. Его на следующем этапе нужно удалить из эндотрахеальной трубки. Отделяемое нижних дыхательных путей из внутреннего катетера помещают в стерильную пробирку и немедленно доставляют в лабораторию.
Возбудители нозокомиальной пневмонии
При пневмонии, которая вызвана проведением ИВЛ, выделяют такие возбудители:
Тяжелое течение НП отличается такими критериями:
— выраженная дыхательная недостаточность
— температура тела выше 39 °С или ниже 36 °
— проявления дисфункции органов
— мультилобарное или билатеральное поражение
— гипоксемия (раО2 30х10 9 /л) или лейкопения ( 9 /л)
Антибактериальная терапия
Для лечения нозокомиальной пневмонии у хирургических пациентов нужно учитывать:
Нозокомиальная пневмония у больных хирургического отделения лечится почти всегда цефотаксимом/ цефтриаксоном, цефуроксимом. Также эффективны Амоксициллин/клавуланат и Фторхинолоны (например, пефлоксацин). Нозокомиальная пневмония у больных ОРИТ без ИВЛ требует терапии Цефалоспоринами III поколения с антипсевдомонадной активностью в комбинации с амикацином. Альтерантивное лечение: Цефоперазон + сульбактам. Если есть серьезное подозрение на MRSA, любую из выше названных схем можно дополнить линезолидом или ванкомицином.
Если антибактериальное лечение НП неэффективно, причины могут заключаться в следующем:
Профилактика нозокомиальной пневмонии
Профилактика НПИВЛ эффективная только при условии проведения проводят в рамках общей системы инфекционного контроля, который касается множества внутрибольничных инфекций. Пациентов с инфекционными осложнениями следует изолировать от других. Рекомендуется придерживаться принципа «одна сестра — один больной». Следует своевременно обнаруживать и проводить правильную хирургическую санацию (обработку) альтернативных очагов инфекции. Среди профилактических мер также называют сокращение предоперационного периода.
Профилактика аспирации
Профилактика экзогенного инфицирования
Гигиеническая асептика рук проводится в таких случаях:
Для антисептической очистки рук нельзя применять салфетки, пропитанные антисептиком.
Другие профилактические меры
Трахеостомия во всех случаях выполняется в стерильных условиях. Замена трахеостомической трубки — также. Трубки стерилизируют. При выполнении санации трахеобронхиального дерева персонал надевает чистые одноразовые или стерильные перчатки. Перед использованием дыхательных контуров многократного применения их всегда стерилизуют или проводят дезинфекцию высокого уровня. Любой конденсат в контуре важно вовремя удалить. При проведении ИВЛ опытные врачи рекомендуют применять бактериальные фильтры.
Закрытые аспирационные системы позволяют проводить лаваж трахеобронхиального дерева, санацию, забор отделяемого трахеобронхиального дерева в условиях, когда контакта с окружающей средой совершенно нет. Это позволяет исключить контаминацию нижних дыхательных путей через просвет интубационной трубки.
Внутрибольничная пневмония
Внутрибольничная пневмония – это легочная инфекция, развившаяся спустя двое и более суток после поступления больного в стационар, при отсутствии признаков заболевания на момент госпитализации. Проявления внутрибольничной пневмонии аналогичны таковым при других формах воспаления легких: лихорадка, кашель с мокротой, тахипноэ, лейкоцитоз, инфильтративные изменения в легких и т. п., однако могут быть слабо выраженными, стертыми. Диагноз основывается на клинических, физикальных, рентгенологических и лабораторных критериях. Лечение внутрибольничной пневмонии включает адекватную антибиотикотерапию, санацию дыхательных путей (лаваж, ингаляции, физиометоды), инфузионную терапию.
МКБ-10
Общие сведения
Внутрибольничная (нозокомиальная, госпитальная) пневмония – приобретенная в стационаре инфекция нижних дыхательных путей, признаки которой развиваются не ранее 48 часов после поступления больного в лечебное учреждение. Нозокомиальная пневмония входит в тройку самых распространенных внутрибольничных инфекций, уступая по распространенности лишь раневым инфекциям и инфекциям мочевыводящих путей. Внутрибольничная пневмония развивается у 0,5-1% больных, проходящих лечение в стационарах, а у пациентов отделений реанимации и интенсивной терапии встречается в 5-10 раз чаще. Летальность при внутрибольничной пневмонии чрезвычайно высока – от 10-20% до 70-80% (в зависимости от вида возбудителя и тяжести фонового состояния пациента).
Причины
Основная роль в этиологии внутрибольничной бактериальной пневмонии принадлежит грамотрицательной флоре (синегнойной палочке, клебсиелле, кишечной палочке, протею, серрациям и др.) – эти бактерии обнаруживаются в секрете дыхательных путей в 50-70% случаев. У 15-30% пациентов ведущим возбудителем выступает метициллинрезистентный золотистый стафилококк. За счет различных приспособительных механизмов названные бактерии вырабатывают устойчивость к большинству известных антибактериальных средств. Анаэробы (бактериоды, фузобактерии и др.) являются этиологическими агентами 10-30% внутрибольничных пневмоний. Примерно у 4% пациентов развивается легионеллезная пневмония – как правило, она протекает по типу массовых вспышек в стационарах, причиной которых служит контаминация легионеллами систем кондиционирования и водоснабжения.
Значительно реже, чем бактериальные пневмонии, диагностируются нозокомиальные инфекции нижних дыхательных путей, вызванные вирусами. Среди возбудителей внутрибольничных вирусных пневмоний ведущая роль принадлежит вирусам гриппа А и В, РС-вирусу, у больных с ослабленным иммунитетом – цитомегаловирусу.
Общими факторами риска инфекционных осложнений со стороны дыхательных путей служат длительная госпитализация, гипокинезия, бесконтрольная антибиотикотерапия, пожилой и старческий возраст. Существенное значение имеет тяжесть состояния больного, обусловленная сопутствующими ХНЗЛ, послеоперационным периодом, травмами, кровопотерей, шоком, иммуносупрессией, комой и пр. Способствовать колонизации нижних дыхательных путей микробной флорой могут медицинские манипуляции: эндотрахеальная интубация и реинтубация, трахеостомия, бронхоскопия, бронхография и пр. Основными путями попадания патогенной микрофлоры в дыхательные пути служат аспирация секрета ротоносоглотки или содержимого желудка, гематогенное распространение инфекции из отдаленных очагов.
Вентилятор-ассоциированная пневмония возникает у больных, находящихся на ИВЛ; при этом каждый день, проведенный на аппаратном дыхании, увеличивает риск развития внутрибольничной пневмонии на 1%. Послеоперационная, или застойная пневмония, развивается у обездвиженных больных, перенесших тяжелые оперативные вмешательства, главным образом, на грудной и брюшной полости. В этом случае фоном для развития легочной инфекции служит нарушение дренажной функции бронхов и гиповентиляция. Аспирационный механизм возникновения внутрибольничной пневмонии характерен для больных с цереброваскулярными расстройствами, у которых отмечаются нарушения кашлевого и глотательного рефлексов; в этом случае патогенное действие оказывают не только инфекционные агенты, но и агрессивный характер желудочного аспирата.
Классификация
По срокам возникновения госпитальная инфекция подразделяется на раннюю и позднюю. Ранней считается внутрибольничная пневмония, возникшая в первые 5 суток после поступления в стационар. Как правило, она вызывается возбудителями, присутствовавшими в организме пациента еще до госпитализации (St. аureus, St. pneumoniae, H. influenzae и др. представителями микрофлоры верхних дыхательных путей). Обычно эти возбудители проявляют чувствительность к традиционным антибиотикам, а сама пневмония протекает более благоприятно.
Поздняя внутрибольничная пневмония манифестирует через 5 и более дней стационарного лечения. Ее развитие обусловлено собственно госпитальными штаммами (метициллинрезистентным St. аureus, Acinetobacter spp., P. аeruginosa, Enterobacteriaceae и др.), проявляющими высоковирулентные свойства и полирезистентность к противомикробным препаратам. Течение и прогноз поздней внутрибольничной пневмонии весьма серьезны.
С учетом причинных факторов выделяют 3 формы нозокомиальной инфекции дыхательных путей:
При этом довольно часто различные формы наслаиваются друг на друга, еще в большей степени утяжеляя течение внутрибольничной пневмонии и увеличивая риск летального исхода.
Симптомы внутрибольничной пневмонии
Особенностью течения внутрибольничной пневмонии является стертость симптомов, из-за чего распознавание легочной инфекции бывает затруднительным. В первую очередь, это объясняется общей тяжестью состояния больных, связанной с основным заболеванием, хирургическим вмешательством, пожилым возрастом, коматозным состоянием и т. п.
Тем не менее, в ряде случаев заподозрить внутрибольничную пневмонию можно на основании клинических данных: нового эпизода лихорадки, увеличения количества мокроты/трахеального аспирата или изменение их характера (вязкости, цвета, запаха и пр.). Больные могут предъявлять жалобы на появление или усиление кашля, одышки, болей в грудной клетке. У пациентов, находящихся в тяжелом или бессознательном состоянии следует обратить внимание на гипертермию, увеличение ЧСС, тахикардию, признаки гипоксемии. Критериями тяжелого инфекционного процесса в легких служат признаки выраженной дыхательной (ЧД > 30/мин.) и сердечно-сосудистой недостаточности (ЧСС > 125/мин., АД
Диагностика
Полное диагностическое обследование при подозрении на внутрибольничную пневмонию строится на сочетании клинических, физикальных, инструментальных (рентгенография легких, КТ грудной клетки), лабораторных методов (ОАК, биохимический и газовый состав крови, бакпосев мокроты).
Для выставления соответствующего диагноза пульмонологи руководствуются рекомендуемыми критериями, включающими в себя: лихорадку выше 38,3°С, усиление бронхиальной секреции, гнойный характер мокроты или бронхиального секрета, кашель, тахипноэ, бронхиальное дыхание, влажные хрипы, инспираторную крепитацию. Факт внутрибольничной пневмонии подтверждается рентгенологическими признаками (появлением свежих инфильтратов в легочной ткани) и лабораторными данными (лейкоцитозом >12,0х10 9 /л, палочкоядерным сдвигом >10%, артериальной гипоксемией Ра02
С целью верификации вероятных возбудителей внутрибольничной пневмонии и определения антибиотикочувствительности производится микробиологическое исследование секрета трахеобронхиального дерева. Для этого используются не только образцы свободно откашливаемой мокроты, но и трахеальный аспират, промывные воды бронхов. Наряду с культуральным выделение возбудителя, широко применяется ПЦР-исследование.
Лечение внутрибольничной пневмонии
Сложность лечения внутрибольничной пневмонии заключается в полирезистентности возбудителей к противомикробным препаратам и тяжести общего состояния больных. Практически во всех случаях первоначальная антибиотикотерапия является эмпирической, т. е. начинается еще до микробиологической идентификации возбудителя. После установления этиологии внутрибольничной пневмонии может быть произведена замена препарата на более действенный в отношении выявленного микроорганизма.
Препаратами выбора при внутрибольничной пневмонии, вызванной E.Coli и K. pneumoniae, служат цефалоспорины III-IV поколения, ингибиторзащищенные пенициллины, фторхинолоны. Синегнойная палочка чувствительна к сочетанию цефалоспоринов III-IV поколения (или карбапенемов) с аминогликозидами. Если госпитальные штаммы представлены St. аureus, требуется назначение цефазолина, оксациллина, амоксициллина с клавулановой кислотой и т. д. Для терапии аспергиллеза легких используется вориконазол или каспофунгин.
В начальном периоде предпочтителен внутривенный путь введения препарата, в дальнейшем при положительной динамике возможен переход на внутримышечные инъекции либо пероральный прием. Продолжительность курса антибиотикотерапии у пациентов с нозокомиальной пневмонией составляет 14-21 день. Оценка эффективности этиотропной терапии проводится по динамике клинических, лабораторных и рентгенологических показателей.
Кроме системной антибиотикотерапии, при внутрибольничной пневмонии важное внимание уделяется санации дыхательных путей: проведению бронхоальвеолярного лаважа, ингаляционной терапии, трахеальной аспирации. Больным показан активный двигательный режим: частая смена положения и присаживание в постели, ЛФК, дыхательные упражнения и т. п. Дополнительно проводится дезинтоксикационная и симптоматическая терапия (инфузии растворов, введение и прием бронхолитиков, муколитиков, жаропонижающих препаратов). Для профилактики тромбозов глубоких вен назначается гепарин или ношение компрессионного трикотажа; с целью предупреждения стрессовых язв желудка используются Н2-блокаторы, ингибиторы протонной помпы. Пациентам с тяжелыми септическими проявлениями может быть показано введение внутривенных иммуноглобулинов.
Прогноз и профилактика
Клиническими исходами внутрибольничной пневмонии могут быть разрешение, улучшение, неэффективность терапии, рецидив и летальный исход. Внутрибольничная пневмония является главной причиной смертности в структуре внутрибольничных инфекций. Это объясняется сложностью ее своевременной диагностики, особенно у пожилых, ослабленных больных, пациентов, пребывающих в коматозном состоянии.
Профилактика внутрибольничной пневмонии базируется на комплексе медицинских и эпидемиологических мероприятий: лечении сопутствующих очагов инфекции, соблюдении санитарно-гигиенического режима и инфекционного контроля в ЛПУ, предупреждении переноса возбудителей медперсоналом при проведении эндоскопических манипуляций. Чрезвычайно важна ранняя послеоперационная активизация пациентов, стимуляция откашливания мокроты; тяжелые больные нуждаются в адекватном туалете ротоглотки, постоянной аспирации трахеального секрета.