Что делать,если в анализе крови нормобласты
Здравствуйте. После ковидной пневмонии появились нормобласты. На 17 день пневмонии резко поднялась температура до 38. Затем за ночь опустилась до нормальной. Посмотрите, пожалуйста, анализ крови. Спасибо
Хронические болезни: Аритмия,отсутствие желчного
Уважаемые посетители сайта СпросиВрача! Наш сервис работает для Вас и позволяет получать онлайн консультации врача круглосуточно. Задайте свой вопрос, перейдя по ссылке, и получите ответ врача сразу же!
Татьяна, здравствуйте! По общему анализу крови получается так:
— общее количество лейкоцитов (WBC) (клеток крови, играющих важную роль в защите организма от инфекционных и других агентов) в норме; то есть острого воспаления на момент сдачи анализа нет;
— уровень тромбоцитов (PLT), тромбоцитарный индекс, отражающий средний объем тромбоцита (MPV) тоже в норме. Это говорит о том, что признаков нарушения сосудисто-тромбоцитарного звена свертывающей системы крови у Вас не имеется; тромбоцитарный росток костного мозга функционирует нормально;
В общем и целом по общему анализу крови все хорошо! Никаких поводов для переживаний нет!
Нормобласты в крови что это у мужчин
Прежде чем рассказать о том, что означает появление нормобластов в анализе крови, необходимо понять, что за клетки такие — нормобласты, какова их роль в процессе образования эритроцитов и когда они могут появиться в анализе крови?

Но обо всем по порядку…
1. Предшественник красного ростка кроветворения — эритробласт — происходит от клетки-предшественника, способной к 1 — 2 дифференцировкам.
2. Далее эритробласты преобразуются в пронормоциты. Это клетки меньшего размера с более маленьким ядром.
3. На следующем этапе из пронормоцитов образуются нормоциты — те самые нормобласты. Клетки начинают насыщаться гемоглобином, приобретая характерный для эритроцитов красный цвет. Ядро становится еще меньше, похоже на вишневую косточку.
4. На завершающем этапе на свет появляется молодой эритроцит — ретикулоцит. Он попадает в кровеносное русло, спустя несколько часов дозревает и начинает выполнять обязанности, характерные для зрелого эритроцита, — снабжать кислородом ткани организма. Он отличается от нормобласта тем, что не имеет ядра, но за счет этого вмещает много гемоглобина для переноски кислорода.
Как из каждого правила — из этого есть исключение:
Нормобласты присутствуют в норме в крови у новорожденных до возраста 1 год. «Виной» тому усиленная продукция эритропоэтина — гормона, регулирующего развитие и созревание эритроцитов. Это происходит потому, что постепенно материнские эритроциты уходят из сосудов ребенка и замещаются собственными эритроцитами, которые усиленно продуцируются в этот период.
В крови обнаружены нормобласты. Что это значит?
Прежде чем разобраться, что это значит, нужно определиться с термином «обнаружены».
Главное правило:
1. Если в анализе крови обнаружены нормобласты, требуется повторить анализ, чтобы исключить или подтвердить наличие серьезного заболевания.
2. При этом во внимание принимается только наличие нормобластов в абсолютных значениях! В относительных единицах (%) допускается наличие единичных нормобластов (1 клетка на 500 клеток крови) в гемограмме (референсные значения 0,0 — 0,2%, в некоторых случаях до 0,3%!), поскольку расчет идет на 100 клеток крови.
Теперь ответим на вопрос «Почему?
1. Такие отклонения допустимы, если анализируется капиллярная кровь.
2. Такие отклонения допустимы, если используется оборудование последнего поколения. В чем тут дело?
Большинство гематологических анализаторов подсчитывает все ядросодержащие клетки, поэтому при наличии нормобластов в периферической крови они определяются как лимфоциты, так как нормобласты имеют размер малого лимфоцита и соответствующий размер ядра. В этих случаях необходима ручная микроскопия (дополнительный просмотр мазка глазом) и коррекция истинного количества лейкоцитов.
В анализаторах фирмы Sysmex, которыми, к слову сказать, оснащен Центр лабораторных технологий, при наличии нормобластов в крови происходит автоматическая дифференциация нормобластов и лимфоцитов. При этом порог чувствительности определения нормобластов в анализаторах Sysmex составляет менее 20 клеток/мкл, что невозможно определить при помощи ручной микроскопии.
Теперь о том, что означает, если мы встречаемся с истинным увеличением нормобластов в кровотоке.
Первое, о чем думают в этот момент — это острый лейкоз или метастазы злокачественных образований различных локализаций с метастазами в костную ткань. Это на самом деле так, но острый эритролейкоз встречается достаточно редко. И диагноз НИКОГДА не ставится на основании единичной гемограммы.
В таких случаях наличие в крови единичных нормобластов расценивается как маркер гипоксии и воспаления.
Центр лабораторных технологий «АБВ» оснащен новейшим автоматизированным оборудованием, позволяющим проводить широкий спектр общеклинических, биохимических и других анализов. У нас проводятся гематологические, иммунологические, гормональные, коагулогические, цитологические, микробиологические и другие лабораторные исследования, полный перечень которых представлен в левом меню.
Использование в работе высокотехнологичного оборудования из США, Японии, Швейцарии, Франции, Германии, многоуровневый контроль качества проведенных исследований, богатый накопленный опыт сотрудников – все это позволяет нам сохранять высокий стандарт лабораторной диагностики, гарантируя вам получение достоверных результатов в кратчайшие сроки!
Лаборатория центра работает с понедельника по пятницу с 07.30 до 18.00, в субботу с 08.00 до 13.00, воскресенье – выходной.
Повышены нейтрофилы в крови: причины, что значит и о чем говорит
Один из показателей нормальной работы иммунной системы — количество нейтрофилов в крови. Число этих клеток можно определить по общему развернутому анализу крови. Повышение и снижение показателей свидетельствует о наличии серьезных патологических процессов в организме.
Что такое нейтрофилы?
Нейтрофилы — разновидность лейкоцитов, которые поддерживают работоспособность иммунной системы. Синтезируются в красном косном мозге. Эти клетки обнаруживают патогенные микроорганизмы, поглощают и переваривают их, после чего нейтрофилы гибнут. Этот процесс называется фагоцитоз. Отмершие клетки образуют массу, которая называется гной.
По степени созревания выделяют 6 видов нейтрофилов. Незрелые — миелобласты, промиелоциты, миелоциты, палочкоядерные клетки и метамиелоциты. Зрелые — сегментоядерные нейтрофилы, которые содержат ядро, разделенное на несколько сегментов. Эти клетки эффективнее справляются с инфекцией, чем незрелые.
Нормы количества нейтрофилов у мужчин и женщин
Количество нейтрофилов в крови у мужчин и женщин составляет 40-70% от общего числа лейкоцитов. Для оценки состояния здоровья значение имеет уровень палочкоядерных и сегментоядерных клеток.
Нормальные значения (в % от общего числа лейкоцитов):
При тяжелых инфекционных заболеваниях в крови присутствует много незрелых нейтрофилов. Это связано с тем, что для борьбы с большим количеством патогенов организм задействует не до конца созревшие клетки. В крови здоровых людей выявляют преимущественно только зрелые нейтрофилы.
У детей первого года жизни количество палочкоядерных клеток несколько выше, чем у взрослых. Меньше всего сегментоядерных клеток выявляют у детей 4-5 лет — в пределах 35-55%.
Причины повышения показателей
Повышение количества нейтрофилов (нейтрофилез, нейтрофилия) наблюдается при различных травмах и заболеваниях. Основная причина — очаговые и генерализованные очаговые инфекции.
Нейтрофилез диагностируют, если содержание нейтрофилов в крови у взрослого превышает 6500 единиц в 1 мкл крови. При этом выделяют относительную форму патологии, при котором нейтрофилов более 75%, но общее количество лейкоцитов в норме. И абсолютный нейтрофилез — одновременно повышен уровень нейтрофилов и лейкоцитов.
При каких болезнях повышается количество нейтрофилов:
Спровоцировать увеличение количества нейтрофилов может длительный прием гормональных препаратов, употребление в пищу консервированной пищи, стресс, чрезмерные физические нагрузки. Физиологический нейтрофилез может быть вызван воздействием тепла и холода, перееданием, предменструальным синдромом.
Нейтрофилия во время беременности не считается патологией. Иммунная система воспринимает плод как чужеродный организм, что приводит к увеличению количества все видов лейкоцитов. Но значительное превышение показателей может быть признаком эклампсии. Повышение уровня нейтрофилов наблюдается и после родов.
Снижение уровня нейтрофилов чаще всего возникает при аутоиммунных патологиях, заболеваниях крови и лучевой болезни, вирусном гепатите, гриппе. Количество клеток уменьшается при приеме НПВС, антибиотиков, противовирусных средств, лекарств для лечения диабета, болезней щитовидной железы, малярии.
Уровень нейтрофилов определяют по общему анализу крови, в бланке эти клетки обозначают буквами NEUT.
Для анализа берут венозную кровь натощак, ужин должен быть за 8 часов до забора биоматериала. За 48 часов до обследования нужно отказаться от употребления алкоголя, острой, жирной и жаренной пищи, избегать чрезмерных физических нагрузок и стрессов.
Как распознать нейтрофилию?
Нейтофилия не является самостоятельным заболеванием, поэтому характерные симптомы патологии выявить сложно. Признаки зависят от основной болезни, на фоне которой произошел скачок нейтрофилов.
Как нормализовать показатели?
Изменение уровня нейтрофилов — признак воспаления, отравления, серьезных травм и болезней. Чтобы точно установить причину увеличения уровня, проводят полное обследование. Это бакопсев различных биологических жидкостей для выявления типа возбудителя инфекции, УЗИ внутренних органов, рентген грудной клетки, ЭКГ, гистологическое исследование. На основании результатов диагностики врач назначает лечение.
При выраженном нейтрофилезе могут назначить следующие препараты:
При воспалении аппендикса, очагов некроза и гнойников необходимо оперативное вмешательство. Дополнительно назначают диетотерапию — в рационе необходимо уменьшить количество мясных блюд, консервов и копченостей. Основа меню — овощи и фрукты в любом виде.
Специфическое лечение не требуется, если уровень нейтрофилов увеличился на фоне стресса или физического переутомления.
Изменение показателей нейтрофилов свидетельствует о различных патологиях, поэтому не стоит заниматься самодиагностикой, пытаться увеличить или уменьшить значения самостоятельно. Правильно подобрать методы лечения сможет только врач после осмотра и диагностики.
Гематологические исследования
Клиническое значение анализа крови (лекция проф. Е.Б.Владимирской)
Лабораторная диагностика. Клиническое значение анализа крови
НИИ детской гематологии Минздрава России
Кровь, будучи внутренней средой организма, несет в себе стигматы жизнедеятельности различных органов и систем, изучение которых имеет несомненное клиническое значение, необходимо для диагноза, прогноза течения и контроля за терапией практически всех внутренних болезней человека.
Остановимся подробнее на железодефицитной анемии и анемии при хроническом воспалении, диагностика и лечение которых являются прерогативой врачей-терапевтов и не требуют специальных гематологических исследований.
Клиническая картина ЖДА складывается из следующих клинических синдромов:
Нормобластоз в периферической крови бывает редко и всегда свидетельствует о серьезной патологии. Его появление закономерно наблюдается при тяжелых формах гемолитической анемии и у пациентов, перенесших спленэктомию. Обнаружение нормобластов в крови пациентов, не страдающих этой патологией, должно явиться поводом для поиска онкологической патологии.
Об эритроцитозе можно говорить при следующих показателях крови: эритроциты выше 5,7х10*12/л у мужчин и 5,2х10*12/л у женщин, гемоглобин выше 177 г/л и 172 г/л соответственно, гематокрит выше 52% и 48% соответственно.
Значительно чаще встречаются вторичные эритроцитозы, обусловленные повышенным образованием эритропоэтина в ответ на артериальную гипоксию или при некоторых опухолях.
Вторичные эритроцитозы могут быть разделены на следующие группы:
Нейтрофилезом называется увеличение числа нейтрофилов более 6х10*9/л.
Нейтропения – снижение числа нейтрофилов менее 1,8 х 10*9/л.
Эозинофилия – увеличение числа эозинофилов выше 0,4 х 10*9/л.
Моноцитоз – число моноцитов выше 0,8 х 10*9/л.
Гипертромбоцитозом считается увеличение числа тромбоцитов более 400,0 х 10*9/л.
Диагностика и лечение хронической аутоиммунной гемолитической анемии
Больная Ш., 80 лет, пенсионерка. Из анамнеза известно, что в течение последних двух лет неоднократно проходила амбулаторное и стационарное лечение по поводу хронической B12–фолиеводефицитной анемии, диагностированной на основании анемического синдрома в сочетании с гиперхромией и макроцитозом эритроцитов. Стернальная пункция, определение уровня витамина B12 и фолиевой кислоты не проводились. Отмечался временный незначительный положительный эффект лечения витамином B12. С конца 2011 года, несмотря на ежемесячное введение витамина B12 в дозе 500γ в сочетании с фолиевой кислотой, стала нарастать анемия (14.02.2012 г. гемоглобин – 54 г/л). Для обследования и лечения госпитализирована в больницу № 40 с диагнозом: B12–фолиеводефицитная анемия тяжелой степени. ИБС. Стенокардия напряжения II ф. к. Гипертоническая болезнь II ст. Желчнокаменная болезнь. Хронический калькулезный холецистит. Мочекаменная болезнь. Конкремент правой почки, простые кисты обеих почек. Полипы желудка.
При поступлении жалобы на выраженную общую слабость, головокружения, головную боль, учащенное сердцебиение, перебои в работе сердца.
При объективном осмотре отмечены субиктеричность кожи и слизистых оболочек, умеренная гепатомегалия (+2 см) и спленомегалия (+ 2 см).
Результаты клинического анализа в динамике представлены в таблице 1.
Таблица 1. Клинические анализы крови пациентки Ш. в динамике
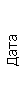 | 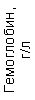 | 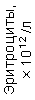 | 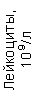 | 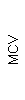 | 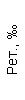 |  | 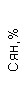 | 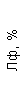 | 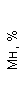 | 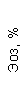 | 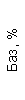 | 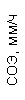 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 15.02.12 | 54 | 1.39 | 10.5 | 133 | 80 | 2 | 66 | 21 | 9 | 2 | — | 75 |
| 11.03.12 | 50 | 1.41 | 11.8 | 114 | 98 | 4 | 75 | 11 | 4 | 3 | 1 | 78 |
| 15.03.12 | 49 | 1.31 | 17.8 | 121 | 288 | 4* | 60 | 23 | 5 | 1 | — | 78 |
| 20.03.12 | 72 | 1.93 | 11.4 | 116 | 297 | 2 | 73 | 14 | 7 | 2 | 0 | 46 |
| 27.03.12 | 66 | 1.9 | 11 | 108 | 202 | 2 | 60 | 26 | 7 | 3 | 0 | 40 |
| 12.04.12 | 70 | 1.75 | 1.9 | 112 | 104 | 3 | 62 | 24 | 11 | 0 | 0 | 27 |
| 26.04.12 | 93 | 2.56 | 5.7 | 109 | 148 | 3 | 74 | 13 | 9 | 0 | 0 | 11 |
| 24.06.12 | 111 | 3.42 | 4.7 | 97 | 7 | 2 | 69 | 21 | 10 | 0 | 1 | 15 |
| 16.08.12 | 120 | 3.97 | 5.8 | 93 | 12 | — | 71 | 19 | 9 | 1 | 0 | 40 |
Примечание: * в лейкоцитарной формуле 15.03.12 выявлялись также миелоциты (2%) и метамиелоциты (5%).
В биохимическом анализе крови – повышение уровня креатинина (189 ммоль/л), билирубина (58 ммоль/л) за счет непрямого билирубина.
УЗИ органов брюшной полости: гепатоспленомегалия; камни желчного пузыря; диффузные изменения поджелудочной железы; простые кисты обеих почек, конкремент правой почки.
ФГДС: два полипа желудка размером до 0,5 см.
Учитывая высокий риск сердечно-сосудистых осложнений у пожилой пациентки с анемией тяжелой степени, проведены трансфузии эритроцитарной взвеси. На основании клинико-лабораторных данных (спленомегалия, гипербилирубинемия, гиперхромная анемия с ретикулоцитозом) и неэффективности лечения витамином B12 и фолиевой кислотой заподозрена гемолитическая анемия.
При исследовании крови на антиэритроцитарные антитела выявлены аутоантитела класса IgG ++++.
Результаты стернальной пункции представлены в таблице 2.
Таблица 2.Миелограмма пациентки Ш. от 17.02.12 г.
Заключение
Клеточный костномозговой пунктат. Эритропоэз – нормобластический. Гиперплазия эритроидного ростка – 74,8%. Со стороны эритрокариоцитов отмечаются клетки с цитоплазматическими мостиками, скопления в виде «эритроидных островков».
Мегакариоциты различной степени зрелости с умеренным тромбоцитообразованием.
На основании данных миелограммы (гиперплазия эритроидного ростка при нормобластическом типе кроветворения) и выявления антиэритроцитарных антител диагностирована аутоимунная гемолитическая анемия с тепловыми антителами. При дополнительном обследовании признаков вторичного характера анемии не выявлено.
С 11.03.12 г. начата пульс-терапия метипреднизолоном в дозе 500 мг 1 раз в день внутривенно в сочетании с пероральным приемом преднизолона в дозе 45 мг в сутки под прикрытием гастропротекторов. После 5 дней лечения анемический синдром продолжал нарастать, появился выраженный сдвиг лейкоцитарной формулы влево, увеличение количества ретикулоцитов (табл.1). Доза преднизолона перорально увеличена до 75 мг в сутки, к лечению добавлен азатиоприн по 100 мг/сутки per os, проведена трансфузия1 дозы эритроцитарной взвеси.
С 20.03.12 г. с учетом сохраняющегося гемолиза (ретикулоциты 297‰) проведен второй курс пульс-терапии метилпреднизолоном в дозе 500 мг в сутки № 4, однократно введен внутривенно циклофосфан в дозе 600 мг.
Лечение больная переносила хорошо. С 27.03.12 г. отмечена тенденция к увеличению уровня гемоглобина без поддерживающих гемотрансфузий. Решено продолжить введение циклофосфана по 200 мг в сутки, отменить азатиоприн. Анемический синдром продолжал уменьшаться: к 12.04.12 г. уровень гемоглобина достиг 70 г/л, снизился гемолиз (ретикулоцитов 104‰), однако развилась лейкопения (1,9×10 9 /л), в связи с чем циклофосфан был временно отменен. После восстановления количества лейкоцитов лечение циклофосфаном по 200 мг дважды в неделю было возобновлено на фоне постепенного снижения дозы преднизолона.
Больная в удовлетворительном состоянии 28.04.12 г. выписана из стационара. На амбулаторном этапе продолжено введение циклофосфана по 200 мг в сутки 2 раза в неделю, преднизолон в течение месяца полностью отменен.
В течение нескольких месяцев получала поддерживающую терапию циклофосфаном по 200 мг в сутки 2 раза в неделю (суммарная доза составила 7200 мг). На этом фоне уровень гемоглобина стабилен в пределах 100–120 г/л, количество ретикулоцитов не превышает 20%.
Комментарий к клиническому случаю
Аутоиммунная гемолитическая анемия (АИГА) – гетерогенная группа заболеваний и синдромов, обусловленных повышенным разрушением эритроцитов вследствие образования аутоантител. Частота АИГА во всех возрастных группах составляет 1:40000 – 1:80000, причем женщины болеют в 2 раза чаще мужчин. Выделяют первичные (идиопатические) и вторичные АИГА, которые чаще всего развиваются при лимфомах, солидных опухолях и заболеваниях соединительной ткани. По серологическим свойствам различают АИГА с тепловыми (85%) и холодовыми (15%) антителами; по месту разрушения эритроцитов выделяют АИГА с внутриклеточным (наиболее частым), внутрисосудистым и смешанным гемолизом.
Клинические проявления АИГА:
При внутрисосудистом гемолизе моча приобретает темно-бурую или черную окраску.
Лабораторные критерии:
Стандарт первой линии терапии АИГА – пероральные глюкокортикостероиды в начальной дозе 1 мг/кг в сутки, возможно проведение пульс-терапии метилпреднизолоном в дозе 0,5–1,0 г/сутки внутривенно в течение 3-5 дней. Второй линией терапии является спленэктомия, которая используется при отсутствии эффекта глюкокортикостероидов в течение 4–6 месяцев. У пожилых пациентов показано назначение иммунодепрессивных и цитостатических препаратов (азатипоприн, циклофосфон, циклоспорин). Значительно реже используют моноклональные антитела (ритуксимаб) и иммуноглобулин. Выживаемость больных АИГА в течение 5 лет составляет 75%.
При анализе данного случая обращает внимание длительное латентное течение заболевания у больной преклонного возраста с гиперхромной анемией, что послужило причиной ошибочного диагноза B12–дефицитной анемии (для АИГА характерен нормохромный характер анемии). С учетом возраста пациентки и наличия сопутствующих заболеваний было принято решение о подключении к лечению цитостатической терапии, позволившее получить ремиссию заболевания, отменить глюкокортикостероиды и отказаться от проведения спленэктомии.







