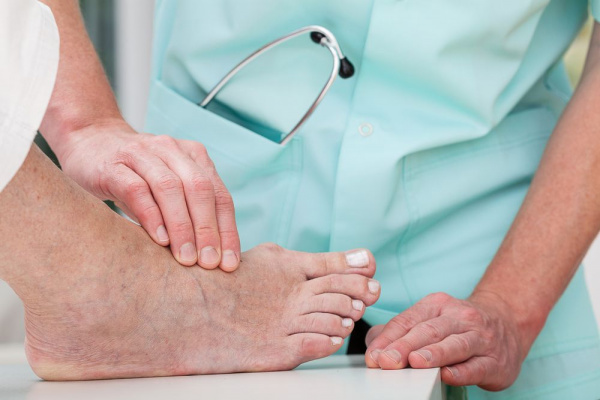
Мерзнут ноги. Что это может означать и как с этим бороться?
Мерзнут ноги. Что это может означать и как с этим бороться?
Мерзнут ноги. Что это может означать и как с этим бороться?

Меньшая масса мышечной ткани у женщин, по сравнению с мужчинами, не позволяет вырабатывать необходимое количество тепла. Даже при незначительном изменении температуры воздуха, кровь от кожных покровов устремляется к внутренним органам, для поддержания репродуктивной функции. Сначала холодеют пальцы ног и рук, затем стопы и кисти, не частые ощущения холодных конечностей у женщин – это норма. Мужчины реагируют на перепады температуры менее чувствительно и порой даже их не замечают. Но постоянно мерзнущие ноги и руки свидетельствуют о нарушениях в работе кровеносной системы. Зачастую такие нарушения устраняются правильным питанием, легким самомассажем, физическими упражнениями и занятиями йогой.
Причиной холодных ног могут стать и заболевания: диабет, гормональные нарушения, щитовидная железа. Поэтому если вы часто мёрзнете, следует обратиться за консультацией к врачу.
Пониженное или повышенное кровяное давление тоже может стать причиной чувства холода в руках и ногах. У здорового человека кровяное давление должно быть в пределах нормы в состоянии покоя и повышаться при физических нагрузках. Стоит отметить, что у женщин чаще, чем у мужчин бывает пониженное давление, как отмечают ученые 59% против 43%. Нередко у женщин пониженное давление становится причиной обмороков, мозг не дополучает достаточного количества кислорода, который содержится в крови. Но у пониженного давления есть и свои плюсы: как правило, отсутствие сердечных заболеваний и более длительная продолжительность жизни.
Гипертония или повышенное давление возникает вследствие «непроходимости» сосудов, проходы сильно сужены и кровь сильнее давит на стенки сосудов. Одна из причин появления гипертонии – холестерин. Лечится это заболевание сложно, но можно предотвратить его появление, изменив свой образ жизни. Начать стоит с питания: жирные кислоты, содержащиеся в рыбе, уменьшают содержание холестерина; фрукты и овощи – снабжают тело антиоксидантами, препятствующие закупорки сосудов. Сочетание кофе и сигарет очень опасно при гипертонии; кофеин и никотин – сильно сужают сосуды. А вот алкоголь, наоборот, расширяет сосуды, бокал хорошего красного вина не повредит.
• Обезвоживание организма также может привести к неприятным изменениям и сказаться на давлении, поэтому необходимо выпивать не менее полутора литров воды в день. Летом – соки, а зимой – зеленый чай.
Холод, стрессы и переутомление – это первое с чем следует бороться. Старайтесь одеваться по погоде, чтобы было тепло, но легко. Холод или излишнее тепло нарушат терморегуляцию организма. Корень валерьяны, пустырник, мята и мелис – отвары этих трав помогут избавить от стресса. Дайте организму время восстановиться, больше спите и отдыхайте, не менее 8-9 часов в сутки.
В ежедневный рацион питания необходимо включить продукты, содержащие витамины и минеральные вещество, укрепляющие и поддерживающие сосудистую систему.
| Витамин С (аскорбиновая кислота) – содержится в лимонах, киви, шиповнике, апельсинах, черной смородине. Он регулирует свертываемость крови, восстановление тканей и синтезирует коллаген.
| Витамин Р (биофлавоноиды) – в больших количествам содержится в орехах и семенах тыквы. Прием вместе с витамином С препятствует окислению последнего, вместе они эффективно укрепляют стенки капилляров. Еще одним плюсом витамина Р является уменьшение появления синяков.
| Витамин РР (никотиновая кислота) – им богаты: хлеб, яйца, печень, говядина и крупы. Витамин РР регулирует белковый обмен и нервную деятельность.
• Перец чили или жгучий красный перец – отлично стимулирует кровоток.
• Проросшие пшеничные зерна, семечки, орехи и цельно-зерновой хлеб богаты витамином Е, который укрепляет стенки сосудов.
• Чеснок можно употреблять в любом виде. Он понижает уровень холестерина и предотвращает образование тромбов.
• Имбирь способен нормализовать кровообращение. Добавляйте его в чай, при приготовлении супов, тушеного мяса или рыбы.
Не стоит забывать и о физических нагрузках, если у вас часто мерзнут ноги, больше ходите. Старайтесь ежедневно уделять не менее 30 минут занятию йогой или фитнесом.
Три способа согреться
1. Физические упражнения улучшают циркуляцию крови. Всего 10-15 минут зажигательных танцев под любимую музыку согреют вас лучше любого одеяла.
2. Растирание ног и рук. Как только вы почувствуете, что холод наступает, аккуратно начните растирать холодные места махровым полотенцем. Перед этим можно принять теплую ванночку.
3. Самомассаж с использованием масел превосходно способствует расширению сосудов и снятию стресса.
Зябкость ног
Зябкость ног возникает при переохлаждении, артериальной гипотонии и вегето-сосудистой дистонии, белково-энергетической недостаточности. Симптом наблюдается при полинейропатиях, сосудистых патологиях: облитерирующем эндартериите и атеросклерозе, хронической венозной недостаточности. Диагностика причин зябкости включает УЗДГ вен ног, рентгенологические методы (артериографию, флебографию, КТ), электрофизиологические исследования (ЭКГ, ЭНМГ). Для купирования неприятных ощущений проводят согревание, назначают этиопатогенетические медикаменты, подбирают физиотерапевтические методики.
Причины зябкости ног
Переохлаждение
Снижение температуры тела до 35°С и ниже вызывает зябкость дистальных отделов ног и рук. Симптом обусловлен усиленной потерей тепла, когда собственные механизмы теплопродукции не справляются с поддержанием равновесия. При переохлаждении человек ощущает сильный холод, покалывание или онемение нижних конечностей. Ситуация усугубляется, если надета тесная неудобная обувь, которая ухудшает кровообращение в тканях ступней.
Дефицит нутриентов
Ноги начинают мерзнуть больше обычного, если человек длительное время соблюдает низкокалорийную диету, испытывает недостаток витаминов и микроэлементов. Алиментарный дефицит дополняется нарушениями метаболизма и теплообмена, что приводит к зябкости нижних конечностей. Чаще всего симптоматика выявляется у страдающих дефицитной анемией — снижение уровня гемоглобина ухудшает приток кислорода к ногам, что является причиной дискомфортных ощущений.
Болезни артерий
Типичная патологическая причина зябкости — облитерирующий атеросклероз. Липидные бляшки распространяются с крупных сосудов на периферические артерии и ухудшают кровоток в них, что сопровождается трофическими нарушениями. Ноги постоянно холодные на ощупь, с трудом отогреваются в горячей ванне или с помощью грелки. Кожа на голенях и ступнях становится бледной, сухой, истонченной. Клиническая картина в основном развивается у пожилых людей.
Вышеописанные симптомы, обнаруженные у людей молодого и среднего возраста, более характерны для облитерирующего эндартериита. Отличительная черта заболевания — распространение изменений с дистальных частей конечности к бедрам. Пациенты также ощущают постоянную зябкость, ноги сильно мерзнут на улице в холодную погоду, даже если надеты теплые носки и подходящая обувь. Снижается чувствительность ступней, периодически бывают покалывания и парестезии.
Хроническая венозная недостаточность
Зябкость ног в сочетании с повышенной утомляемостью и тяжестью в конечностях являются типичными признаками нарушений венозного оттока. Больные замечают, что ступни на ощупь холодные, даже когда в помещении жарко. Ощущается периодическое покалывание, ползание мурашек, онемение. Кожа ног приобретает бледный или синюшный оттенок, отмечаются отеки. На поздних этапах ХВН формируются трофические язвы.
Артериальная гипотензия
При сниженном АД кровь хуже циркулирует по организму, поэтому возможна умеренная ишемия дистальных участков нижних конечностей. Пациенты с гипотонией плохо переносят холод, быстрее замерзают и ощущают зябкость, поэтому не любят длительные прогулки в зимний период. Несмотря на ношение утепленной обуви, ноги остаются холодными, а после попадания в теплое помещение они долго не отогреваются.
Полинейропатия
Поражение периферических нервов сопровождается нарушениями восприятия тепла и холода, поэтому зябкость беспокоит больных постоянно. Возможны разнообразные дискомфортные ощущения: покалывание в ногах, тяжесть, повышенная утомляемость. Зябкость сначала возникает в ступнях по типу «носков», распространяется проксимально. Если поражаются моторные нервные волокна, заметны изменения походки, парезы и параличи ног.
Редкие причины
Диагностика
Обследование пациента с жалобами на зябкость ног начинает семейный врач (терапевт), который при необходимости подключает к диагностическому поиску узкопрофильных специалистов — сосудистых хирургов, неврологов, эндокринологов. При физикальном осмотре оценивают цвет и температуру конечностей, выявляют признаки венозного застоя или ишемии. С диагностической целью используют следующие инструментальные и лабораторные методы исследования:
Лечение
Помощь до постановки диагноза
Если зябкость возникает на фоне банального переохлаждения, человека нужно как можно скорее согреть. При легкой степени гипотермии используют теплое питье, ванну, грелки. Повышать температуру нужно постепенно. При поверхностном обморожении на ноги накладывают согревающие повязки. При средней и тяжелой степени переохлаждения больному требуется комплексная медицинская помощь.
Для коррекции вегето-сосудистой дисфункции или физиологической гипотензии достаточно немедикаментозных мероприятий. Пациентам, испытывающим зябкость, советуют нормализовать режим работы и отдыха, побольше гулять на свежем воздухе, начать дозированные тренировки в спортзале. Рекомендовано ограничить просмотр телевизора и серфинг в соцсетях. Улучшить самочувствие помогает сбалансированное питание с высоким содержанием витаминов.
Консервативная терапия
Лекарства подбираются с учетом этиологических факторов зябкости ног. При нарушениях артериального кровообращения хороший эффект показывают инфузии солевых растворов и антиагрегантные средства, которые предотвращают склеивание эритроцитов и повышают текучесть крови. Для профилактики тромбоза в терапию включают антикоагулянты. Расширение периферических сосудов и улучшение кровотока достигается приемом спазмолитиков.
При облитерирующем атеросклерозе, обуславливающем зябкость ног, эффективны гиполипидемические препараты, которые уменьшают уровень холестерина и ЛПНП, предотвращают появление новых липидных бляшек. При эндартериите патогенетическое лечение включает противовоспалительные средства и кортикостероиды, которые нивелируют патологические изменения сосудистой стенки.
При недостаточном венозном оттоке используют флеботропные средства в комбинации с эластической компрессией. Чтобы воздействовать на трофические язвенные дефекты, показаны местные воздействия в виде кремов или мазей. Пациентам с полинейропатиями рекомендуют витамины группы В, которые улучшают нервно-мышечную передачу. Терапевтическую схему дополняют нейротрофическими препаратами.
Для устранения зябкости, связанной с облитерацией сосудов ног, применяют физиотерапию: электрофорез с лекарственными растворами, озокеритовые аппликации, диадинамические токи. Улучшить снабжение тканей кислородом помогает гипербарическая оксигенация. Активно назначаются общеукрепляющие бальнеологические процедуры: хвойные, жемчужные или радоновые ванны.
Хирургическое лечение
Больным с облитерирующим атеросклерозом выполняют оперативные методики реваскуляризации нижних конечностей. В сосудистой хирургии применяются: дилатация и стентирование пораженных артерий, эндартерэктомия и тромбоэмболэктомия, замещение сосудов синтетическими протезами. В лечении ХВН используют флебэктомию. Для снятия патологического спазма, характерного для эндартериита, проводят поясничную симпатэктомию.
«Холодные» ноги, и что еще нужно знать об атеросклерозе конечностей
Зябкость в ногах – симптом, хорошо знакомый людям в возрасте. Однако возникающий и у молодого населения. При этом в обоих случаях, мало кто обращает на него внимание, ведь у «стариков ноги мерзнут всегда», а для молодых – это «следствие» стресса и усталости. И в обоих случаях – это сигнал о серьезных сосудистых нарушениях, способных «довести» до ампутации. Так что же нужно знать о зябкости ног? И какие еще симптомы позволяют заподозрить «неладное»?
Дефицит питания
Как уже было отмечено, зябкость ног – это обычно следствие сосудистой патологий. А именно болезней артерий, самым частых из которых является атеросклероз.
Отложения холестерина в стенке артерий неминуемо сужают диаметр последних. А значит поставки кислорода и нутриентов к тканям сильно нарушаются, возникает ишемия. А результатом такого «голода» становится ухудшение клеточного обмена веществ и ускоренная гибель клеток (некроз).
Ситуация, очевидно, ухудшается по мере увеличения холестериновых бляшек в объеме и количестве. Что в какой-то момент заканчивается полным прекращением артериального кровотока и омертвением тканей конечности.
На уровне конечностей, такая ситуация проявляется:
А без внимания, атеросклероз нижних конечностей не только значимо снижает качество жизни, но и нередко становится причиной инвалидности.
Кто в зоне риска и почему
Факторы риска атеросклероза нижних конечностей не отличаются от таковых при других областях поражения. Так что в зоне особого риска по-прежнему люди:
Все дело в том, что, по современным представлениям, отложение холестерина в стенке сосуда – это следствие уже имеющихся сосудистых повреждений. Образованию которых способствуют скачки артериального давления и сосудосуживающее действие сигарет.
На место уже имеющихся микронадрывов стенки сосуда доставляется «плохой» холестерин, как способ «залатать» повреждение. Однако, если последнего слишком много, вместо «заплатки» образуются бляшки.
Избыток холестерина в организме, вопреки распространенному мнению, с жирной пищей мало связан. И формируется в результате нарушений жирового и углеводного обмена (лишний вес, малоподвижный образ жизни, сахарный диабет, гипотиреоз и другие патологии), снижения уровня половых гормонов и заболеваний печени (место синтеза холестерина).
Вот и получается, что возрастные риски обусловлены и гормональным фоном, и болезнями печени, и возрастными изменениями сосудов (хрупкость сосудистой стенки из-за нарушения синтеза коллагена и эластина). А нарушения жирового обмена, курение и гипертония – только делают процесс разрушения сосудов быстрее.
О чем следует знать
С учетом перечисленных факторов риска, атеросклероз может регистрироваться уже в возрасте 30 лет и даже моложе. А для своевременного выявления проблемы достаточно «держать в поле зрения»:
а также С-реактивный белок ультрачувствительный (самый ранний, еще «дохолестериновый», маркер сосудистого повреждения).
Почему мёрзнут ноги. О чём сигнализируют холодные конечности
Если одних людей мёрзнущие ноги беспокоят только в холода и для спасения им достаточно надеть тёплые носочки, то для других проблема актуальна в любое время года. Почему так происходит? Рассказывает главврач Шебекинской центральной районной больницы Олеся Нестеренко.
От аллергии до диабета
«Ноги зябнут у большинства людей, страдающих нарушениями в работе сосудов. Причины могут крыться в хронических заболеваниях или особенностях капиллярного кровообращения».
Холодные ступни могут быть признаком нестабильного артериального давления. При понижении давления изменяется скорость тока крови и капиллярная сетка конечностей страдает от нарушений обмена. А в случае повышения давления наступает спазм сосудов — и первыми опять же страдают конечности. Нарушения в работе периферийных сосудов вызывает также варикозное расширение вен, при котором низкий тонус сосудов изменяет скорость кровообращения.
При дефиците железа возникает хроническое заболевание — анемия. Она проявляется в детском или подростковом возрасте, а также у взрослых, страдающих авитаминозом. Из‑за недостатка гемоглобина сосуды не получают достаточно кислорода, что вызывает нарушения в их функциях.
Замедление обменных процессов в организме, в том числе и кровотока, вызывает гипотериоз и другие нарушения работы щитовидной железы, а также проблемы с гормональным фоном.
Прочность сосудов и капилляров нарушается из‑за сахарного диабета. Возникают тромбозы, ухудшается кровообращение, особенно в голенях и стопах. Нарушениями работы сосудов сопровождается и остеохондроз.
Ещё замерзающие ноги могут быть следствием недостатка жидкости в организме, различных видов аллергии или кандидоза, когда в организме от избыточного количества грибков рода кандида проявляются реакции, схожие с аллергическими.
Зарядка и витамины
Конечно, ноги мёрзнут и у здорового человека. Например, если он переохладился, промок, носит неудобную обувь или когда‑то перенёс обморожение конечностей.
Иногда они коченеют из‑за строгих диет, при которых нарушается обмен веществ. Спровоцировать отклонения, связанные с работой сосудов, может курение и алкоголь. А самая простая причина: человек часто сидит или лежит в неудобной позе.
Если доктор болезней не выявил, а ноги продолжают замерзать, можно заняться укреплением иммунитета и тренировкой сосудов. Это может быть бег, езда на велосипеде, фитнес, упражнения в тренажёрном зале или обычная ежедневная зарядка. Вечером полезно сделать соляную или хвойную ванночку для ног, а потом их помассировать.
Выпивайте не менее 1,5 литра жидкости в сутки и следите за питанием. Осенью и весной пейте витамины, ешьте как можно больше овощей и фруктов, а зимой одевайтесь тепло и не перемерзайте. В мороз особенно следите за ногами: стопы должны быть в удобной неузкой обуви и тёплых носках.
Нарушение кровообращения в конечностях
Большинство пациентов началом своего заболевания считают возникновение болей в мышцах нижних конечностей. Однако, за 2-3 года до их возникновения у многих пациентов отмечаются повышенная усталость мышц ног при физических нагрузках, зябкость и похолодание стоп. На ранних стадиях характерны повышенная чувствительность к низким температурам и чувство онемения пораженной конечности. Больные вынуждены независимо от погоды ходить постоянно в теплых носках. Могут отмечаться гипотрофия мышц, выпадение волос, медленный рост ногтей на пальцах ног. Пациенты, как правило, не обращают внимания на эти «продромальные» явления, так как они не вызывают нарушения функции конечности и не ограничивают трудоспособности.
Основным клиническим признаком недостаточности кровоснабжения ног является симптом перемежающейся хромоты. Чаще всего он проявляется болями в икроножных мышцах, которые возникают при ходьбе и заставляют пациента остановиться. После кратковременного отдыха боль прекращается и пациент вновь способен пройти определенное расстояние. Вначале боли носят периодический характер и чаще возникают после длительной физической нагрузки, особенно после интенсивной ходьбы. При подъеме в гору или по лестнице боли возникают значительно быстрее, чем при ходьбе по ровному месту. Снижении нагрузки улучшает самочувствие больного, и, сам того не замечая, он старается уменьшить скорость передвижения. При окклюзии аорты или подвздошных артерий ишемические мышечные боли могут локализоваться в ягодичных мышцах, пояснице и мышцах бедра («высокая перемежающаяся хромота»). В ранней стадии этот вид перемежающейся хромоты проявляется как тянущие болезненные ощущения в области ягодиц и по задней поверхности бедер. Врачи часто трактуют эти боли как проявление пояснично-крестцового рдикулита. При прогрессированиизаболевания боли становятся постоянным спутником во время ходьбы. Они появляются через определенное расстояние, заставляют больного останавливаться и отдыхать. По мере развития заболевания, расстояние при ходьбе сокращается, а времени для отдыха требуется больше. А когда кровоток становится недостаточным для удовлетворения метаболических потребностей тканей конечности в отсутствие движений, появляется боль в покое. Она обычно возникает ночью, когда больной находится в горизонтальном положении и ощущается в пальцах и стопе. Боль вынуждает пациента опускать ногу с постели каждые 2-3 часа. Боль в покое – грозный симптом, указывающий на критическое нарушение кровообращения в конечности и скорое развитие язвенно-некротических изменений мягких тканей стопы, вплоть до гангрены. Окклюзия бифуркации аорты и подвздошных артерий (синдром Лериша) проявляется симптомами хронической артериальной недостаточности обеих ног и нарушением функции тазовых органов, таких как импотенция и недержание газов.
При осмотре пораженной конечности выявляют бледность и истончение кожных покровов, выпадение волос и гипотрофию мышц. На нарушение кровоснабжения ног указывают также снижение кожной температуры и отсутствие пульсации артерий на всех уровнях дистальнее места окклюзии.
Стадии хронической ишемии
Выраженность болевого синдрома при различных функциональных состояниях и трофические нарушения отражают степень нарушения артериального кровообращения в конечности и позволяют определить стадию заболевания. В клинической практике широко используется классификация выраженности хронической ишемии нижних конечностей Fontaine – Покровского, которая выделяет четыре стадии (табл. 3. ).
В настоящее время третью и четвертую стадии принято объединять под общим названием «критическая ишемия». Выделение больных с этими степенями ишемии в отдельную группу связано с высокой вероятностью ампутации и необходимостью их стационарного лечения в сосудистых отделениях.
Степени острой ишемии
Острый тромбоз и эмболия проявляются синдромом острой ишемии конечности. При этом у больного внезапно возникает боль в пораженной конечности, появляются чувство онемения и похолодания, расстраивается поверхностная и глубокая чувствительность. При выраженной ишемии быстро нарушаются активные движения в конечности, вплоть до полной обездвиженности. Появление субфасциального отека мышц служит признаком тяжелой ишемии конечности. Самым грозным признаком острой артериальной непроходимости служит ишемическая мышечная контрактура с нарушением пассивных движений в суставах. Этот симптом свидетельствует о начинающихся некробиотических изменениях в мягких тканях и угрозе гангрены конечности. Степень выраженности клинических проявлений и скорость их нарастания зависит от состояния коллатерального кровообращения в пораженной конечности и отражает степень ее ишемии. По клиническим признакам различают три степени острой ишемии конечности (табл. 4. ).
Более точно оценить степень нарушения кровообращения в конечности, уровень и распространенность поражения позволяют инструментальные методы диагностики.
Инструментальная диагностика
Пациентам с ишемией конечностей в первую очередь необходимо выполнить ультразвуковое допплеровское исследование. Этот метод дает возможность определить уровень окклюзии и объективно оценить степень нарушения кровоснабжения дистальных отделов пораженной конечности.
При допплерографии производят измерение максимального артериального систолического давления на разных сегментах конечности и рассчитывают так называемые индексы давления. Чаще всего определяют лодыжечно-плечевой индекс (ЛПИ), который выражает соотношение давление в артериях голени и плечевой артерии. В норме данный индекс равен или превышает единицу. Индекс ниже 0, 9 почти всегда отражает наличие гемодинамически значимого стеноза или окклюзии магистральной артерии. Величина этого показателя ниже 0, 3 отражает критическое снижение кровообращения и угрозу развития гангрены конечности. Более полную информацию о состоянии артериального русла дает ультразвуковое ангиосканирование. Метод позволяет точно определить степень и протяженность поражения сосуда и выбрать адекватный метод хирургического вмешательства.
Тактика лечения
Определение стадии хронической ишемии у конкретного больного имеет принципиальное значение, так как это определяет тактику лечения. При наличии I или II «А» стадии ишемии больному проводится главным образом только консервативная терапия. При наличии II «Б» стадии ишемии лечение начинают с консервативной терапии и в зависимости от ее эффективности может быть принято два решения: или продолжить консервативную терапию, или выполнить больному реконструктивную сосудистую операцию, особенно если больной настаивает на улучшении качества жизни и уменьшении перемежающейся хромоты. Определение лодыжечно-плечевого индекса в сочетании с тредмил-тестом позволяет уточнить стадию заболевания и выделить среди больных с «перемежающейся хромотой» пациентов, близких к критической ишемии. Больные, не способные пройти 200 м или прошедшие данное расстояние, но время восстановления лодыжечно-плечевого индекса у которых превышает 15-16 минут, нуждаются в хирургическом восстановлении магистрального кровотока.
Другой принципиальный подход должен быть к больным с III и IV стадиями ишемии. При этих степенях ишемии конечности наилучшие результаты дает реконструктивная сосудистая операция. При IV стадии ишемии реконструктивная операция сочетается с некрэктомией или малой ампутацией. При невозможности улучшения кровообращения у больных с критической ишемией производят ампутацию конечности. Следует подчеркнуть, что 90% ампутаций нижних конечностей во всем мире выполняется именно по поводу критической ишемии. На фоне сахарного диабета критическая ишемия встречается примерно в 5 раз чаще.
Тактика лечения острой артериальной непроходимости зависит от причины ее вызвавшей и определяется степенью ишемии конечности (табл. 5). При умеренной ишемии крайней необходимости в экстренной операции нет и существует возможность для проведения пробной консервативной терапии. Это может быть антикоагулянтная терапия, катетерный тромболизис или катетерная тромбэктомия. При безуспешности подобного лечения больным показана срочная тромбэмболэктомия или реконструктивная операция на магистральных сосудах. Выраженная острая ишемия конечности требует экстренного восстановления артериального кровотока. В этой ситуации только полноценное хирургическое устранение окклюзии обеспечивает сохранение жизнеспособности конечности и восстановление ее функции. При тотальной ишемической контрактуре конечности восстановление артериального кровотока противопоказано в связи с развитием некорригируемого постишемического синдрома и угрозой полиорганной недостаточности. В подобной ситуации срочная первичная ампутация конечности может быть единственно возможной мерой спасения жизни больного.
Ни возраст больного, ни наличие ИБС, ни перенесенные ранее инфаркты миокарда, ни артериальная гипертензия, ни другие заболевания не являются противопоказанием для проведения сосудистой операции. Противопоказаниями могут служить лишь сердечная недостаточность 2Б-3 степени, наличие крайней степени хронической почечной недостаточности, требующей проведения гемодиализа и тяжелая декомпенсированная легочная недостаточность.
Методы хирургического лечениия
Техника большинства реконструктивных сосудистых операций хорошо отработана. Изучение многолетних отдаленных результатов выявило малые различия в проходимости различных шунтов при дистальном анастомозе с подколенной артерией выше щели коленного сустава. Поэтому в этой позиции все чаще используются синтетические протезы из политетрафторэтилена. При необходимости шунтирования артерий с дистальным анастомозом ниже щели коленного сустава предпочтительнее использовать большую подкожную вену больного.
В последнее десятилетие в лечении облитерирующих заболеваний артерий нижних конечностей все шире используются эндовазальные вмешательства. Стентирование артерий нижних конечностей выполняют начиная со II стадии заболевания. Наиболее часто выполняется стентирование подвздошных, поверхностной бедренной и подколенной артерий. Однако, с каждым годом диапазон эндоваскулярных вмешательств расширяется. В настоящее время появилась возможность лечить миниинвазивным способом поражения и более мелких артерий. Идеальным для стентирования типом поражения является короткий концентрический стеноз или изолированная окклюзия протяженностью менее 5 см для подвздошных и менее 10 см для поверхностной бедренной артерий. Полное исчезновение или значительное уменьшение выраженности симптомов ишемии нижних конечностей отмечается в 90-95% наблюдений. Проходимость расширенного просвета подвздошных артерий в течение 5 лет после эндоваскулярных операций составляет 85-90%, бедренных артерий – 60-75%. Чем дистальнее располагается оперированный сегмент и меньше его диаметр, тем хуже результаты реваскуляризации. Причинами рестеноза в отдаленные сроки после стентирования является гиперплазия неоинтимы, реже – механическая деформация стента.
Общность патофизиологичеких механизмов развития нарушений артериального кровоснабжения в различных органах определяет и единые принципы их устранения. Знание их, как выразился П. Эрлих, освободит нас от необходимости отливать свою «магическую пулю» для каждой болезни. Лечение нарушений любого регионарного артериального кровотока должно быть направлено на замедление основного патологического процесса, улучшение кровообращения и метаболизма в пораженной зоне и профилактику острого тромбоза. Принимая во внимание хроническое течение заболевания терапия должна быть непрерывной и пожизненной у всех пациентов, в том числе и перенесших реконструктивную операцию на магистральных артериях.
Диагностические критерии неспецифического аортоартериита
(Американская ревматологическая ассоциация, 1990) Таблица 1.
¨ Возраст менее 40 лет
¨ «Перемежающаяся хромота» верхних конечностей – быстрое развитие усталости и ощущуение дискомфорта при работе руками.
¨ Ослабление пульса на лучевой артерии, ослабление пульсации на одной или обеих плечевых артериях.
¨ Разница систолического АД на правой и левой плечевых артериях более 10 мм рт. ст.
¨ Систолический шум над подключичными артериями или брюшной аортой.
¨ Ангиографические изменения: сужение или окклюзия аорты и/или ее ветвей, не связанное с атеросклерозом, фибромускулярной дисплазией или другими причинами. Изменения обычно локальные или сегментарные.
Диагностические критерии облитерирующего тромбангиита
¨ Начало до 45 летнего возраста
¨ Отсутствие источника эмболии
¨ Отсутствие травмы
¨ Отсутствие аутоиммунного заболевания
¨ Отсутствие диабета
¨ Отсутствие гиперлипидемии
¨ Отсутствие гиперкоагуляции
¨ Нормальные проксимальные артерии
¨ Объективное доказательство дистальных окклюзий (ангиография, ангиосканирование и т. д. )
Диагностические критерии облитерирующего тромбангиита:
— Большой критерий – ишемия нижних конечностей у курящих молодых людей при отсутствии гиперлипидемии, сахарного диабета, системных заболеваний соединительной ткани, гематологической патологии или троьбоэмболии.
— Повторный мигрирующий тромбофлебит.
— Ишемия верхних конечностей.
Стадии хронической артериальной недостаточности. Таблица 3.
I – Начальные проявления (зябкость, похолодание, парестезии,
безболевая ходьба до 1 000 м).
II – Недостаточность кровообращения при функциональной нагрузке
(«перемежающаяся хромота»). Проходимое без боли расстояние:
III – Недостаточность кровообращения в покое (боли в покое или при
IV – Язвенно-некротические изменения конечности.
Степени острой ишемии конечности Таблица 4.
I – Онемение, парестезии, боль в покое или при физической нагрузке.
II – Двигательные расстройства и/или субфасциальный отек:
III – Контрактура конечности:
Тактика ведения больных с острой артериальной окклюзией
Характер артериальной окклюзии
Эмболия
Тромбоз
Баллонная ангиопластика и стентирование
Срочная реконструктивная операция
Экстренное хирургическое восстановление
Экстренное хирургическое восстановление
артериального кровотока + фасциотомия
Экстренное хирургическое восстановление артериального кровотока + фасциотомия + некрэктомия
Срочная первичная ампутация
Автор статьи:
Баринов Виктор Евгеньевич
Статья добавлена 23 мая 2016 г.