ТОП лекарств от кашля
Кашель – защитная рефлекторная реакция организма, направленная на очищение закупоренных или раздраженных дыхательных путей. Половая принадлежность, возраст и генетика в данном случае значения не имеют. Лающий, мучительный, с мокротой или без нее, возникающий в течение всего дня, только в определенное время суток или при употреблении определенных продуктов – существуют совершенно разные типы кашля. Он может быть разделен, во-первых, по продолжительности (острый и хронический кашель), а во-вторых, по отношению к выделяемому секрету (сухой, продуктивный и кровохарканье).
Чтобы подобрать лучшее средство от кашля, следует обратиться к врачу. Только специалист, после проведения обследования и постановки диагноза, может назначить эффективный препарат, который не только устраняет симптом, но и борется с причиной его возникновения.
Какие виды кашля бывают
Сухой (раздражающий)
Называется непродуктивным или кашлем без мокроты. Вызван раздражением дыхательных путей. Острый сухой кашель может возникать, например, в начале бронхита, при небольших легочных эмболиях (закупорка легочного кровеносного сосуда), плеврите, а также при вдыхании раздражающих газов, пыли и других инородных тел.
Хронический сухой кашель может быть вызван, например, хроническим насморком или хронической синусовой инфекцией, рефлюксной болезнью и астмой. Кроме того, хронический сухой кашель также может быть побочным эффектом ингибиторов АПФ (сердечно-сосудистых средств).
Продуктивный (кашель с мокротой)
Сопровождается большим количеством слизистого образования. Слизь в основном прозрачная. Желтоватая мокрота, отходящая из нижних дыхательных путей, связана с воспалительными клетками. Зеленоватый бронхиальный секрет указывает на бактериальную инфекцию.
Острый продуктивный кашель может возникать, например, в рамках пневмонии, а также на более поздней стадии острого бронхита. Хронический продуктивный кашель может быть признаком хронического бронхита или ХОБЛ (хронической обструктивной болезни легких).
Кровохарканье
Причины возникновения кашля
Существует много провоцирующих факторов. Перед назначением лекарственной терапии назначается комплексное обследование для уточнения причины. Самолечение в данном случае недопустимо, т. к. может привести к развитию необратимых последствий для здоровья.
Простуда
Поражение верхних дыхательных путей вирусами. Обычно сопровождается кашлем, насморком, заложенностью носа и общим ухудшением самочувствия. Если не начать лечить кашель на данном этапе, то происходит прогрессирование патологического процесса и развитие поражения верхних дыхательных путей или легких.
Грипп
Респираторная вирусная инфекция протекает тяжелее простой простуды. Болезнь начинается очень внезапно с высокой температурой, головной и мышечной болью. Также присоединяется боль в горле с затруднением глотания. При гриппе чаще всего возникает сухой кашель. Иногда пациенты также страдают от тошноты.
Хронический синусит
Сопровождается в основном сухим кашлем, который усиливается в положении лежа. Воспалительный процесс часто распространяется и на слизистую оболочку носовой полости, поэтому сопровождается хроническим насморком.
Бронхит
Воспаление респираторного тракта, которое часто сопровождается мучительным кашлем. При остром бронхите сначала возникает сухой, позже продуктивный кашель. Кроме того, у больных отмечается насморк и боль в горле. Диагноз хронический бронхит ставится тем, у кого был ежедневный кашель и мокрота в течение как минимум 3 месяцев подряд по 2-3 эпизода в год. Часто курение является причиной хронического бронхита.
Пневмония
Плеврит
Острое воспаление легких. Возможные причины включают инфекции, рак и легочную эмболию. Сухая форма плеврита сопровождается раздражающим кашлем, сильной, односторонней и болью в груди при вдохе.
Воздействие раздражающих факторов
При попадании жидкости или пищи в трахею, а не в пищевод, возникает сухой раздражающий кашель – организм пытается снова транспортировать инородные тела вверх к полости рта. То же самое происходит при вдыхании или проглатывании инородных тел.
Аллергия
Кашель, связанный с аллергией, может возникать, например, при аллергии на плесень, пищевой аллергии и аллергии на пылевые клещи. Люди с аллергией на пыльцу (сенная лихорадка) позже часто дополнительно заболевают астмой, для чего кашель и одышка являются первыми признаками.
Бронхиальная астма
Астма является широко распространенным хроническим заболеванием с воспалением и сужением дыхательных путей. Пациенты страдают преимущественно сухим кашлем (даже ночью) и судорожной одышкой.
Хроническая обструктивная болезнь легких (ХОБЛ)
Дыхательные пути в легких хронически воспалены и сужены. Возникающий дискомфорт – это в первую очередь хронический кашель с мокротой, а также одышка при нагрузке. Основной причиной ХОБЛ является курение.
Коллапс легких (пневмоторакс)
Приводит к болезненному накоплению воздуха между внутренней и внешней легочной оболочкой. Причиной этого является, например, разрыв легочных пузырьков или травма легких. При коллапсе внезапно появляется боль в области груди, которая может иррадиировать в спину. Также усиливается нехватка воздуха.
Легочная эмболия
Рак легких
Подразумевает наличие различных злокачественных наростов. Упорный кашель является относительно ранним симптомом карцином, но также может указывать на многие другие заболевания. У некоторых пациентов также возникает кровохарканье. Основной причиной рака легких является курение.
Редкие причины
Некоторые лекарства могут вызвать хронический сухой кашель в качестве побочного эффекта, который часто возникает приступами. Речь идет о ингибиторах АПФ и бета-блокаторах. Обе группы лекарственных средств служат сердечно-сосудистыми препаратами и назначаются при сердечной недостаточности и гипертонии. Кроме того, прием противовоспалительного кортизона также может вызвать кашель.
У детей хронический кашель часто возникает из-за повышенной чувствительности дыхательных путей после вирусной инфекции и при рефлюксе кислотного содержимого желудка в пищевод. Причиной может стать отток слизи из носовых ходов в горло. Редкими причинами кашля у детей являются вдыхание инородных тел и кистозный фиброз.
Классификация препаратов от кашля
Лекарства дают при кашле только в том случае, если это абсолютно необходимо, или дискомфорт сильно влияет на состояние пациента. Поскольку кашель – это не болезнь, а симптом, перед его лечением обязательно следует диагностировать основное заболевание. Особенно длительный кашель может быть симптомом серьезного нарушения в организме. По этой причине перед составлением диагноза обязательно следует избегать препаратов, угнетающих кашель.
Таблица – Классификация препаратов от кашля
37-40 недели беременности
37-я неделя беременности для ребенка
На 37-й неделе беременности рост малыша составляет приблизительно 48 см, а его вес – 2 600 г. Внешне плод почти не отличается от новорожденного, у него развиты все черты лица, ярко выражены хрящевые ткани. Накопление подкожного жира на таком сроке беременности делает очертания тела более мягкими и округлыми. Кожа ребенка постепенно разглаживается, она уже не такая розовая, как на предыдущих неделях внутриутробного развития, покровы постепенно светлеют. Тело малыша еще обильно покрыто смазкой, но количество пушка заметно уменьшается, пушковые волосы остаются только на плечах и спине, у некоторых малышей исчезают почти полностью.
На данном сроке увеличивается не только объем подкожного жира, также интенсивно развиваются мышцы и скелет. Ребенок постоянно двигает ручками и ножками. Эти своеобразные тренировки способствуют увеличению мышечной массы. Также малыш совершает ритмичные дыхательные движения, которые укрепляют межреберные мышцы и диафрагму, готовят органы дыхания к родам.
Беременная женщина на 37 неделе
С приближением срока родов беременные женщины начинают отмечать появление их предвестников, то есть определенные признаки, изменения, которые происходят под действием гормонов. Организм женщины готовится родить ребенка, прогестерон уступает доминирующую роль гормону родов эстрогену, меняется самочувствие беременной.
С 37-й недели будущие мамы могут наблюдать следующие изменения:
Меняется характер стула, он послабляется, могут появляться ноющие боли в пояснице различной интенсивности, дно матки опускается. Некоторые признаки женщина отмечает самостоятельно, другие наблюдает гинеколог в ходе планового осмотра.
Предвестники появляются не у всех женщин. Некоторые будущие мамы отмечают только некоторые симптомы из вышеперечисленных, другие же наблюдают признаки приближающихся родов не за две-три недели до их даты, а всего за несколько часов. Как появление предвестников на 37-й неделе, так и их отсутствие является вариантом нормы и зависит от индивидуальных особенностей организма женщины.
На этой неделе происходит усиленная подготовка женского организма к рождению ребенка. Если плод расположен правильно, головкой вниз, он постепенно опускается, направляется к нижнему отделу матки, прижимает к телу и сгибает конечности, интуитивно принимая самую удобную позу для прохождения родовых путей. Следствием перемещения плода является опущение дна матки. Живот опускается, значительно уменьшается давление на диафрагму, беременная женщина может легко дышать, исчезает одышка, которая преследовала ее на предыдущих неделях. Также снижается давление на желудок, исчезает изжога, чувство тяжести после еды и прочие неприятные ощущения. Перемещение ребенка может оказывать давление на кишечник и мочевой пузырь. Беременная женщина на таком сроке чаще испытывает позывы к мочеиспусканию, может страдать из-за учащенного жидкого стула. Причиной частого опорожнения кишечника является не только механическое воздействие на него матки, но также увеличение содержания эстрогенов в организме, гормонов, которые способствуют выведению жидкости. На 37-й неделе будущая мама может опорожнять кишечник до 3-4 раз в сутки и при этом наблюдать значительное разжижение кала.
38-я неделя беременности: развитие будущего малыша
На 38-й неделе происходит полное формирование плода, поэтому роды на данном сроке уже не опасны как для матери, так и для малыша. Масса плода составляет около 3 кг, однако данный показатель у разных малышей может существенно отличаться, вес зависит от индивидуальных особенностей мамы и ребенка, особенностей строения тела и других факторов. Длина тела новорожденного составляет приблизительно 50 см.
Беременная женщина
Организм беременной женщины продолжает активно готовиться к рождению малыша, стремительно увеличивается содержание эстрогенов, а уровень прогестерона существенно уменьшается. Изменение гормонального фона способствует размягчению тканей родовых путей и шейки матки. В течение всей беременности просвет цервикального канала закрывает пробка из густой слизи, которая является защитой малыша от инфицирования, а полость матки предохраняет от проникновения опасных для здоровья микроорганизмов. На последних неделях беременности консистенция слизи меняется, она становится более жидкой и начинает постепенно вытекать наружу. У некоторых женщин слизь отходит постепенно, а у других рожениц одновременно. Выделения напоминают по своей консистенции и внешнему виду бесцветный яичный белок. Иногда слизь окрашена в розоватый, бурый или желтый цвет. Отхождение пробки проходит безболезненно, женщина может испытывать легкое чувство дискомфорта внизу живота. Об отхождении пробки могут сигнализировать более обильные, чем во время всей беременности, влагалищные выделения.
Женщина должна внимательно следить за цветом и объемом выделений, поскольку слишком обильные бесцветные выделения могут свидетельствовать не только об отхождении пробки, но также выступать одним из симптомов подтекания околоплодных вод. Определить причину появления выделений помогут индикаторные прокладки и амниотесты или тест-полоски. Прокладки продаются во многих аптеках, их можно легко использовать в домашних условиях. Если подтверждено подтекание околоплодных вод, следует немедленно обратиться к врачу.
После отхождения слизистой пробки следует отказаться от посещения бассейна и купания в открытых водоемах, поскольку существенно возрастает риск инфицирования ребенка. Также необходимо исключить половые контакты.
39-я неделя беременности: что происходит с плодом?
На 39-й неделе вес ребенка достигает 3 100-3 500 г, а его рост – 50-52 см. Показатели роста и веса весьма относительны и могут существенно отличаться. Малыш стремительно готовится к самому важному испытанию в своей жизни – рождению, которое требует выносливости и значительных усилий. В данный период беременности увеличиваются размеры и вес надпочечников ребенка, то есть желез эндокринной системы, которые отвечают за реакцию человеческого тела на стрессовые факторы. Именно вырабатываемые надпочечниками гормоны адреналин и норадреналин помогают ребенку максимально быстро приспособиться к новым температурным условиям, тактильным, звуковым и световым импульсам.
Все органы чувств ребенка в 39 недель развиты. Уже через несколько мгновений после рождения малыш может сфокусировать взгляд, он реагирует на яркий свет и движущиеся предметы, многие ученые утверждают, что новорожденные различают цвета, видят лица родителей и врачей. Слух малыша на последних неделях внутриутробной жизни также полностью развит, после рождения он реагирует на громкие звуки и шум. Новорожденный малыш умеет определять основные оттенки вкуса, распознавать кислое, горькое, сладкое и соленое.
В матке ребенок находится в водной среде, которая сводит к минимуму контакты. Непосредственно после рождения малыш испытывает множество тактильных ощущений, в отличие от внутриутробной жизни, он чувствует прикосновения маминых рук и пеленок, полотенца, перевязочных и других материалов. Особенно нравятся малышам прикосновения кожи к коже, поэтому в современном роддоме новорожденных обязательно выкладывают на мамин живот еще до перерезания пуповины. Ребенок легче адаптируется к новой среде, чувствует себя защищенным. Выкладывание ребенка имеет не только психологический аспект, поскольку оно способствует заселению микроорганизмов с кожи матери на кожу и слизистые оболочки малыша, повышает его иммунитет.
Беременная женщина
На последних неделях беременности будущая мама стремится максимально подготовить квартиру или дом к появлению нового члена семьи. Ученые называют этот признак приближающихся родов синдромом гнездования. Многие женщины наблюдают признаки синдрома еще с тридцатой недели беременности, однако на 39-40-й неделе гнездование достигает точки максимума. Беременные стремятся сделать генеральную уборку и ремонт, переклеить обои и приобрести множество новых вещей, которые, по их мнению, просто необходимы в доме. После родов многие покупки вызывают недоумение. Причиной такого поведения является повышение уровня адреналина и норадреналина в организме. Эти гормоны вырабатываются надпочечниками, они необходимы не только женщине, но и малышу для подготовки к приближающимся родам.
40-я неделя беременности: как развивается малыш?
40 недель – доношенная беременность. Вес ребенка, который родился на таком сроке, составляет от 2 600 г до 4 400 г, а длина его тела – 48-53 см. Данные показатели весьма условны, поскольку на сроке 40 недель рождаются миниатюрные малыши весом 2 600 г и настоящие богатыри, масса тела которых приближается к отметке 5 000 г. Длина тела новорожденных также может варьироваться от 45 до 55 см.
Большинство женщин рожает именно в 40 недель. На этом сроке малыш полностью готов к рождению, он соответствует всем параметрам доношенного ребенка. Перед родами ребенок тесно прижимает ручки и ножки к телу, максимально сгибает головку и прижимается к выходу из матки. Такая поза позволяет сделать возможным прохождение родовых путей самой узкой частью черепа. В ходе родовой деятельности с каждой схваткой ребенок постепенно продвигается вниз, он не двигается по прямой, а совершает винтообразно-поступательные движения, как бы ввинчиваясь в родовые пути матери. В ходе продвижения новорожденного, полного опущения его головки шейка матки полностью раскрывается. Далее следуют потуги, то есть сокращения матки, которые продвигают ребенка по родовым путям. Постепенно показывается головка малыша, а следом за ней – его туловище. Роды – сложный механизм, который направлен не только на безопасное прохождение родовых путей ребенком, защиту его от случайных травм вследствие повышенного давления, но также на предотвращение разрывов мягких тканей женщины.
Беременная женщина
Длительное ожидание встречи со своим будущим ребенком близится к концу, именно 40-я неделя беременности оказывается последней для большинства женщин. С каждым днем беспокойство будущей мамы усиливается, долгое ожидание сказывается на настроении и самочувствии. Женщины стремятся как можно быстрее родить ребенка, чтобы беременность и мучительные схватки остались в прошлом. Каждая беременная женщина мечтает о встрече с малышом, хочет прижать его к своей груди и погладить нежную головку.
Многие женщины, особенно первородящие, испытывают опасения по поводу того, что родовая деятельность начнется незаметно, однако такие случаи крайне редки. Женщина ощущает начало родов, чувствует регулярные схватки, которые повторяются через определенные промежутки времени и постепенно нарастают, сокращается промежуток времени между ними.
Схваткам может предшествовать дородовое излитие околоплодных вод, которое наблюдается у определенного процента рожениц. После отхождения вод схватки могут быть достаточно слабыми или полностью отсутствовать. Независимо от интенсивности схваток излитие вод является одним из признаков начала родовой деятельности и требует немедленного обращения к специалистам, госпитализации женщины в роддом или больницу, поскольку при отхождении вод нарушается целостность пузыря и увеличивается риск проникновения в полость матки опасных для здоровья ребенка микроорганизмов. Важно, чтобы после отхождения вод ребенок родился максимум через 10-12 часов.
Беременная женщина должна правильно настроиться на роды, сконцентрироваться на желаемом результате и поверить в собственные силы, выполнить задачу, предназначенную ей природой. Правильный психологический настрой и теоретические знания помогут женщине стать мамой, успешно пройти все этапы родов и прижать к сердцу долгожданного ребенка.
«Полежать на сохранении»
Поделиться:
«Боли и тонус матки» — главные страшилки
При появлении малейших болей внизу живота напуганные женщины бегут к врачу или вызывают скорую. Однако эти боли чаще всего связаны не с угрожающим выкидышем, а со спаечным процессом в малом тазу, синдромом круглой связки или самым банальным запором. Ну а при выраженных болях лечащий врач обязан исключить спастический колит, острый аппендицит, заболевания почек и мочевыводящих путей (пиелонефрит, мочекаменную болезнь, цистит), некроз узла миомы, несостоятельность рубца на матке или преждевременную отслойку нормально расположенной плаценты.
На ранних сроках беременности поводом для ненужной активности также очень часто становится ультразвуковое заключение «повышенный тонус задней стенки матки». Но матка — мышечный орган, тонус у нее может быть в норме. И по задней, и по передней, и по боковым стенкам. А подобный «ультразвуковой импрессионизм» приводит к назначению целого мешка лекарственных средств.
Читайте также:
Страхи во время беременности
Важно понимать, что истинным признаком угрожающего выкидыша на ранних сроках являются кровянистые выделения или ультразвуковые признаки отслойки хориона. Именно в этой ситуации применение сохраняющей терапии оправдано и необходимо. А вот полежать «на всякий случай» может быть не просто бессмысленно, но и опасно.
Во-первых, пациентка получает совершенно ненужную ей сохраняющую терапию в виде капельниц с гинепралом, а также курантил и папаверин, что почти вдвое повышает риск развития угрожающих жизни послеродовых кровотечений. Во-вторых, необычайно остро стоит проблема внутрибольничных инфекций, устойчивых ко всем известным на сегодняшний день антибиотиками. Вероятность инфицирования в хирургических, акушерских и гинекологических стационарах выше в десятки раз, чем дома или на амбулаторном приеме.
Значит, от «сохранения» лучше отказаться?

Действительно, например, в США и Евросоюзе угрозу выкидыша до 12 недель не лечат, и каждая пятая беременность при отсутствии медицинского вмешательства заканчивается спонтанным абортом. В соответствии с рекомендациями национальных обществ беременным рекомендуют не лекарства, а позитивное мышление, медитацию, релаксирующие практики и легкие седативные препараты растительного происхождения.
С другой стороны, врачи женских консультаций стремятся госпитализировать беременную «на сохранение» по малейшему поводу, потому что именно врач женской консультации всегда остается виноватым, недоглядевшим и ответственным за неблагоприятный исход, даже если никто в мире не может лечить истинную угрозу выкидыша с гарантированной эффективностью.
Впрочем, методики, которые мы применяем для «сохранения» беременности на ранних сроках, хотя и не имеют доказательной эффективности, однако в большинстве случаев «помогают».
Польза и вред «сохраняющей терапии»

Давайте посмотрим, что «грозит» беременной на сохранении и как это может повлиять на ее здоровье.
Когда все-таки лучше лечь в больницу
Надо понимать, что никакие наши усилия, никакие лекарства не могут заставить развиваться нежизнеспособный эмбрион. Обреченная беременность все равно прервется, чем ни лечи. Однако применение препаратов прогестерона может подкорректировать неблагоприятную среду, если материнский организм не может предложить оптимальных условий, в том числе собственную прогестероновую поддержку.
Если в первом триместре появляются симптомы угрожающего выкидыша у молодой и здоровой женщины без абортной истории и гинекологических заболеваний, это с высокой степенью вероятности связано с «генетическим сбросом» дефектного эмбриона. Лучшей стратегий в этой ситуации будет наблюдательная тактика с обязательным подробным консультированием пациентки.
Скорая помощь для беременных
Тревожные признаки при беременности для немедленного обращения к врачу или вызова скорой помощи.
Во время беременности нередко возникают состояния, при которых женщине требуется медицинская помощь. Порой, испытывая недомогание, трудно понять что делать: немедленно звонить в скорую помощь или подождать, и записаться на прием к своему лечащему врачу. Иногда такая нерешительность может обернуться серьезными проблемами. На практике существует целый ряд симптомов, которыми нельзя принебрегать. Каждый из них может быть проявлением патологии, при которой необходимо немедленно госпитализировать беременную в стационар. Рассмотрим эти симптомы и связанные с ним патологии.
Тревожные симптомы во время беременности
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
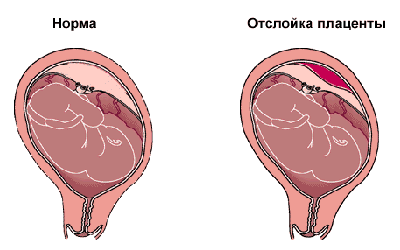
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Болевой синдром
Очень часто вынашивание ребенка сопровождается различными болевыми ощущениями, это связано с физиологическими изменениями, вызванными гормональными перестройками для вынашивания ребенка. Не всегда такие симптомы являются патологией. Но нужно четко различать ситуации, в которых боль – просто неприятный симптом нормально протекающей беременности или признак серьезных нарушений в состоянии здоровья беременной женщины и ее ребенка.
В начале беременности нормальным считается возникновение слабых болевых ощущений внизу живота, в нижней части спины – пояснице, в животе или в увеличивающихся молочных железах.
Такие неприятные ощущения связаны с давлением растущей матки на органы и сосуды, с растяжением связок, с перестройкой молочных желез. Они кратковременные, не слишком интенсивные и быстро проходят.
Если же боль сильная, схваткообразная, не проходит в течение длительного времени, возникла в области половых органов, матки или в области поясницы, это состояние требует квалифицированной медицинской помощи и нужно, не откладывая позаботиться о своем здоровье.
При появлении очень сильных болевых ощущений рекомендуется вызывать неотложной помощь, а до приезда врачей, лечь в постель и принять спазмолитики – но-шпу, метацин, свечи с папаверином.
Головная боль во время вынашивания ребенка может быть одним из первых признаком гестоза. Скорую помощь стоит вызывать, если появились такие признаки патологии, как сильная давящая боль в области висков или затылка, темнота в глазах, мелькание «мушек» или разноцветные пятна перед глазами, мучают тошнота и рвотные позывы, повышение артериального давления, немотивированное возбуждение или угнетение. Все это признаки развивающегося гестоза – особого патологического состояния беременных, требующих немедленного медицинского вмешательства. Кроме головной боли, при гестозе возникает сильное повышение давления, появляются отеки и в анализах мочи обнаруживают белок. В более сложных случаях возможно сильное утяжеление общего состояния больной, кратковременное оглушение или потеря сознания, возникновение судорожных движений. При наступлении подобных симптомов требуется срочно вызвать скорую помощь для беременных. До приезда врачей больная должна быть уложена в темной комнате, в полной тишине, для облегчения состояния придать возвышенное положение в постели и следить за состоянием больной. Если врачом были прописаны препараты, понижающие давление, можно до приезда «скорой помощи» принять их.
Хирургические патологии
Ситуации, в которых человеку может понадобиться неотложное врачебное вмешательство, могут возникнуть в любое время и в любом месте. Во время беременности риск возникновения таких проблем несколько выше, чем в любое другое.
Чтобы не навредить ребенку и его матери, нужно как можно скорее обратиться за медицинской помощью и стараться сохранять спокойствие.
Зачастую могут появиться признаки воспалительных изменений в брюшной полости – повышение температуры тела, учащение дыхания и сердцебиения.
Вызвать развитие такой хирургической патологии могут самые разные заболевания, как связанные с женской репродуктивной системой, так и относящиеся к патологии внутренних органов:
1. Внематочная беременность — наступает в случае неправильного прикрепления оплодотворенной яйцеклетки – не в полости матки, а в брюшной полости или маточной трубе. Такая яйцеклетка может развиваться в течение некоторого времени, но затем ее развитие прекращается и происходит самопроизвольный выкидыш. Подобная патология становиться самой частой причиной развития «острого живота» у беременных. При развитии беременности вне полости матки, беременная женщина ощущает сильные болевые ощущения в нижней половине живота, отсутствуют регулярные менструальные выделения, появляются выделения из влагалища с примесями крови. При развивающейся внематочной беременности жалобы могут быть минимальными – несильная боль и мажущие выделения. Прервавшаяся внематочная беременность становиться причиной помещения пациентки в стационар. При этом может произойти разрыв маточной трубы или других тканей. Это провоцирует сильные болевые ощущения – возникает «кинжальная» боль в низу живота, появление крови из половых органов. Женщина ощущает резкое ухудшение самочувствия, возникающее из-за симптомов внутреннего кровотечения – резкая слабость, возможен обморок, падение давления, болевой шок.
2. Разрыв матки — такая патология возникает после операции на матке – кесарево сечение, удаление опухолей, иссечение маточного угла после удаления внематочной беременности. Симптомы такой патологии – это изменение формы и контуров живота, сильная боль в определенном месте, при пальпации можно ощутить края разрыва и рубцовые изменения.
3. Перекрут кисты яичника — возникновение подобного осложнения возможно при наличии образований в яичниках. Киста – это доброкачественное образование в яичнике, представляющее собой полость с жидкостью, если киста присоединена к яичнику с помощью «ножки», то возникает риск перекрута кисты, при этом нарушается кровоснабжение, сдавливаются сосуды и начинается отмирание тканей. Это вызывает сильные болевые ощущения, которые может спровоцировать любая физическая нагрузка, половые отношения или нервное перенапряжение. Также появляются скудные выделения из влагалища, могут присутствовать другие симптомы интоксикации.
4. Нарушение кровоснабжения миоматозного узла — если у беременной диагностировали миому матки, по мере роста плода возможно сдавление сосудов, питающих это образование, это приводит к нарушению кровоснабжения миомы и возникновению постоянных тупых болей в области миомы матки.
5. Острый аппендицит — может возникнуть в любое время, до 75% случаев развития острого аппендицита у женщин, ждущих ребенка, приходиться на первые месяцы. Клинически заболевание проявляется стандартным набором симптомов – боль в эпигастрии или в нижней трети правой части живота. При осмотре можно заметить сильное напряжение мышц живота. Если помощь не была оказана вовремя, присоединяются тошнота, рвота, подъем температуры тела.
6. Острый холецистит — воспалительное заболевание желчного пузыря, оно не редко развивается у беременных женщин, около 10% всех беременных страдают от нарушений в работе желчного пузыря, но чаще всего заболевание не требует оказания медицинской помощи. В случае обострения больную мучают сильные боли с правой стороны, ирридиирующие в лопатку и правое плечо, неукротимая рвота, не приносящая облегчения и ухудшение общего состояния больной. В таких случаях также необходимо обратиться к специалистам скорой помощи.
8. Прободение язвы желудка или двенадцатиперстной кишки — если до беременности у женщины диагностировали воспаление или язвенное поражение стенок желудка или кишечника, существует опасность развития кровотечения из поврежденных сосудов или образования отверстия в стенке органа – прободения. При такой патологии возникает очень сильная кинжальная боль, обморок, слабость, возможна рвота с кровью.
До приезда «скорой помощи» во всех вышеописанных случаях требуется обеспечение полного покоя беременной, уложить ее на постель и не давать никаких обезболивающих препаратов и ни в коем случае не есть и не пить до приезда врачей. Допускается прием спазмолитиков – но-шпы, метацина – 1-2 таблетки. Нельзя пытаться сделать клизму или самостоятельно промыть желудок больной. Также не рекомендуется принимать обезболивающие или слабительные препараты – это может сильно исказить клиническую картину болезни и затруднить ее дальнейшую диагностику.
Соматические заболевания
Практически у каждого человека есть те или иные патологии в работе внутренних органов, и для женщин, во время беременности, увеличивается риск развития обострения этих заболеваний, что может привести к осложнениям во время беременности.
1. Почечная колика – возникает при нарушении оттока мочи из органов мочеобразования. Причиной такой задержки мочеиспускания может быть образование камня в почках, хронические заболевания мочевыделительной системы. Во время почечной колики больную мучают очень сильные боли в нижней части спины, болевые ощущения очень сильные, возникают внезапно и с течением времени становятся все интенсивнее, кроме того нарушается общее состояние больной – могут возникнуть отеки, головная боль, тошнота и рвота. До приезда скорой помощи нельзя принимать жидкость, нужно постараться успокоиться и, при необходимости, принять спазмолитики – но-шпу, папаверин.
2. Приступ бронхиальной астмы – спровоцировать приступ бронхиальной астмы может физическая нагрузка, нервное потрясение, употребления в пищу аллергена или другие причины. Возникает отдышка, дыхание больной шумное и свистящее, ее мучает чувство страха и беспокойства, может возникнуть паническая атака.
До приезда врачей нужно усадить больную, расстегнуть стесняющую одежду, открыть окно, опустить кисти рук и стопы в горячую воду. Возможно применение ингаляционных форм препарата для снятия отека и спазма.
Даже если будущая мать готовилась к наступлению родовых схваток и с нетерпением ждала этого момента, неожиданные признаки надвигающихся родов могут застать врасплох и вызвать панику.
Обращаться в скорую помощь нужно, когда возникнет регулярная родовая деятельность или после отхождения околоплодных вод.
Регулярные родовые схватки повторяются каждые 10-15 минут, длятся не менее 10-15 секунд и их интенсивность и частота все время нарастают. Если появились регулярные схватки не реже чем 1 раз в 15-10 минут, с частотой 20-10 секунд или отошли воды, нужно вызвать скорую помощь, а до их приезда постараться успокоиться и собрать необходимые вещи.
Проверьте наличие всех документов – обменной карты, паспорта, родового сертификата, страхового полиса или контракта на роды.



 Читайте также:
Читайте также: