Точное значение термина «ретинит» – воспаление сетчатки. Однако этот собирательный термин на сегодняшний день не вполне корректен; многие специалисты считают его устаревшим, поскольку традиционно он включает ряд заболеваний, по своей сути не являющихся инфекционно-воспалительными (например, пигментный ретинит) и относящихся, строго говоря, к группе ретинопатий, т.е. невоспалительных патологий. Во избежание путаницы предлагаются различные классификации ретинитов, построенные, в частности, по этиологическому, причинно-следственному принципу.
Причины
Выделяют следующие виды ретинитов:
В свою очередь, каждая их приведенных категорий делится на множество форм и подвидов (выделяют, например, до 10 форм туберкулезного ретинита), специфика которых заключается в локализации процесса (центральная, периферическая, тотальная), первичном или вторичном характере поражения, особенностях клинической картины и динамики.
Так, в группе инфекционно-аллергических воспалений сетчатки наиболее распространенными являются:
Аналогичным образом, в зависимости от конкретного возбудителя различают сифилитический, бруцеллезный, туберкулезный и другие виды ретинитов, каждый из которых обнаруживает собственную клиническую специфику.
Воспаление сетчатки практически всегда сопутствует поздним стадиям диабетической ретинопатии, сопровождает некоторые формы лейкемии, иногда развивается при ревматизме. На фоне тяжелых эндокардиальных или менингеальных воспалений, а также послеродовых инфекций, может развиться септический ретинит (в частности, кокковый ретинит Рота), при котором распространяющимися бактериальными токсинами поражается сосудистая оболочка сетчатки, наступает гнойное разрушение стекловидного тела, отек зрительного нерва, панофтальмит (тотальное воспаление глазного яблока); в тяжелых случаях сепсиса данный вариант ретинита рассматривают как один из предвестников летального исхода.
Особой формой ретинита является пигментный ретинит или, в более точной терминологии, пигментная дистрофическая/дегенеративная ретинопатия. Достоверно установлен наследственный характер заболевания, причем в зависимости от типа наследования различается возраст начала (как правило, патология выявляется в раннем детстве), темпы прогрессирования, клиническая картина и вероятный исход. Встречаются различные разновидности пигментной дистрофии, в т.ч. «пигментный ретинит без пигмента», белоточечный, инвертированный, псевдопигментный.
В целом, как видно из названия, при пигментной дегенеративной ретинопатии преимущественно поражается эпителиальный клеточный слой сетчатки, содержащий светочувствительные пигменты-фотопсины (наиболее известным из них является родопсин), которые и обеспечивают фундаментальную для зрения способность к восприятию света. Соответственно, прогноз обычно неблагоприятен, хотя темпы снижения зрительных функций варьируют в широких пределах.
Симптомы и диагностика
Учитывая описанное выше многообразие возможных причин и механизмов развития ретинита, крайне сложно выделить какие-либо универсальные, общие для всех форм симптомы – тем более, что во многих случаях ретиниты на ранних стадиях протекают бессимптомно и могут быть диагностированы только при целенаправленном тщательном обследовании глазного дна.
Обычно пациенты обращаются к офтальмологу с классическими жалобами на «ухудшение зрения», которые, безусловно, нуждаются в конкретизации. Иногда пациент обращает внимание на то, что у него изменилось восприятие цветов, или описывает т.н. фотопсии, – всевозможные иллюзорно-световые феномены в поле зрения (вспышки, искры, молнии и т.д.), которые указывают на раздражение светочувствительных клеток, например, воспаленными и отечными сосудами. Возможны нарушения в восприятии размеров наблюдаемых объектов, повышение порога световой чувствительности, нечеткость и затуманенность зрения, сумеречная («куриная») слепота, появление в полях зрения локальных слепых областей – скотом, и др. При наличии геморрагической тенденции может развиться обширный гемофтальм – хорошо заметное кровоизлияние в стекловидное тело.
Вместе с тем, необходимо подчеркнуть, что патогномоничных (т.е. присущих только данной форме заболевания и не присущих другим формам) симптомов ретинит не обнаруживает. Самодиагностика невозможна тем более; при любых проблемах со зрением, возникших остро или развивающихся постепенно, необходима консультация офтальмолога.
Как правило, опытный специалист уверенно предполагает ретинит уже при офтальмоскопическом осмотре глазного дна – отмечая характерные изменения сосудов (извитость, неоваскуляризация, подтеки, атипичный цвет, калибр, расположение вен и артериол), поверхности сетчатки и диска зрительного нерва (наличие избыточно пигментированных или депигментированных очагов, отечность, аномальная отражающая способность), стекловидного тела (снижение прозрачности, наличие крови и/или осадочных образований в виде лент, хлопьев, отложений и т.п.).
Однако в любом случае для уточняющей и дифференциальной диагностики назначается дополнительное обследование, подчас достаточно сложное, комплексное, требующее применения высокотехнологичных методов и привлечения смежных специалистов (инфекционист, эндокринолог, кардиолог, сосудистый хирург). Производится визометрия и периметрия (исследование остроты и полей зрения); по показаниям применяется электроретинография, флюоресцентная ангиография (модификация рентген-контрастного метода, предназначенная для изучения сосудистой системы сетчатки), биомикроскопия глазного дна, ультразвуковое сканирование, томографические методы, лабораторные анализы (в случае необходимости уточнения возбудителя инфекции).
Лечение ретинита
Как и в вопросах диагностики, многообразие возможных причин подразумевает широкую вариативность терапевтического ответа. Современная медицина, в том числе офтальмология, исповедует этиопатогенетический принцип, т.е. целью лечения должно быть не только паллиативное облегчение симптомов, но и устранение, в первую очередь, изначальных причин заболевания, – в тех случаях и в той степени, насколько это возможно на данном этапе развития медицинской науки.
Таким образом, выявление непосредственного возбудителя инфекционно-воспалительного процесса, или же установление системного патологического фона (диабет, хромосомная аберрация и др.), послужившего почвой для воспаления сетчатки, приобретает ключевое значение и определяет терапевтическую стратегию. Так, при инфекционно-аллергических ретинитах назначают антибиотики, иммуномодуляторы и иммуностимуляторы (к слову, разница между ними в том, что первые модифицируют и корректируют иммунные реакции, а вторые лишь усиливают, интенсифицируют их), десенсибилизирующие противоаллергические препараты.
В других случаях, когда ретинит является вторичным следствием более общей патологии, крайне важен терапевтический контроль и купирование острой симптоматики основного заболевания. В качестве специализированной, «прицельно-офтальмологической» терапии назначают ангиопротекторы (препараты, улучшающие состояние сосудистых стенок, нормализующие их проницаемость и предотвращающие дальнейшее органическое поражение сосудов), противовоспалительные средства, – в некоторых случаях показаны стероидные гормоны, обязательно антиоксидантные и витаминные комплексы. Иногда назначают спазмолитики, сосудорасширяющие средства, стимуляторы обменных процессов.
В целом, ретинит любого генеза является серьезной проблемой: всегда присутствует вероятность неблагоприятной динамики, быстрого и глубокого снижения зрительных функций, полной утраты зрения.
Учитывая исключительную роль и фактическую незаменимость сетчатки в зрительной системе (а методология трансплантации сетчатки делает пока лишь первые экспериментальные шаги), при угрозе отслоения приходится прибегать к офтальмохирургическому вмешательству. Обычно это операция витрэктомии (удаление стекловидного тела в том или ином объеме), которая в сочетании с лазер-коагуляцией сетчатки дает положительный результат более чем в 80% случаев. С успехом применяются и иные, низко- или высокотемпературные, а также механические методы предотвращения отслоения, – например, экстрасклеральное баллонирование и пломбирование в комбинации с эксимер-лазерной коагуляцией тканей.
Обращаясь в наш офтальмологический центр Вы можете быть уверены в качественной диагностике и эффективном лечени ретинитов на современном оборудовании высококвалифицированными врачами-офтальмологами. Доверяйте зрение профессионалам!
Важно понимать, что одним из решающих факторов терапевтического успеха выступает своевременность оказания специализированной помощи: при подозрении или первых клинических признаках ретинита, чем бы он ни был вызван, меры должны приниматься по возможности оперативно, поскольку каждый упущенный месяц, неделя, – а иногда и день, – могут существенно ухудшить течение и прогноз воспаления сетчатки.
Ретинит
Ретинит – воспалительный процесс в сетчатке глаза, обусловленный эндогенными или экзогенными механизмами развития. Клинически ретинит проявляется снижением остроты зрения, изменениями границ поля зрения, метаморфопсией, нарушением цветоощущения. Диагностика ретинита включает проведение офтальмоскопии, визометрии, периметрия, цветового тестирования, флюоресцентной ангиографии глазного дна, ОКТ, электрофизиологических исследований. В лечении ретитнита используется местная и системная антибиотикотерапия, противовирусная терапия, кортикостероиды, сосудорасширяющие и метаболические препараты.
Общие сведения
Причины ретинита
В большинстве случаев развитие ретинита обусловлено гематогенным заносом в сетчатку микроорганизмов и их токсинов из внеглазных очагов инфекции. Ретинит может возникать на фоне сопутствующего течения пиелонефрита, пневмонии, эндокардита, рожи, туберкулеза, сифилиса, менингита, сепсиса. Возбудителями метастатического (септического) ретинита выступают стафило-, стрепто-, пневмококки, микобактерии туберкулеза, бледная трепонема и др. бактериальные возбудители.
Реже в офтальмологии встречаются ретиниты вирусной этиологии, вызываемые возбудителями простого герпеса, опоясывающего герпеса, аденовирусами, вирусом гриппа, кори и т. д. В некоторых случаях ретинит развивается при токсоплазмозе, тифах, саркоидозе, актиномикозе, бруцеллезе, лепре. Эндогенные ретиниты могут возникать на почве сахарного диабета, аутоиммунной патологии, лейкемии.
Экзогенные ретиниты могут быть обусловлены механическими повреждениями глаз с травмами сетчатки, глубокими ожогами, прободением язвы роговицы, воздействием ионизирующего излучения или прямых солнечных лучей. Наряду с этим, встречаются ретиниты неясной этиологии; кроме того, не исключается их наследственная обусловленность.
Классификация ретинита
В основу классификации положен этиологический принцип, в связи с чем выделяют эндогенные и экзогенные ретиниты. К эндогенным поражениям сетчатки относят:
Экзогенные формы заболевания представлены солнечным, травматическим и другими разновидностями ретинита.
По локализации различают распространенный, диссеминированный ретинит и локализованный ретинит, развивающийся в центре сетчатки, вокруг сосудов или ДЗН.
Возникающее воспаление вызывает деструкцию элементов сетчатки в области воспалительного фокуса, лимфоцитарную инфильтрацию слоев сетчатки и хориоидеи. Организация очага воспаления сопровождается образованием рубцовой ткани. При ретините происходит распад нервных элементов сетчатки, жировая дистрофия ганглиозных клеток и опорных волокон Мюллера, разрушение палочек и колбочек, некротизация пигментного эпителия. Сосудистая реакция характеризуется явлениями васкулита, изменением калибра сосудов, их частичной закупоркой и конечной облитерацией. Нередко возникают обширные геморрагии в самой сетчатке и под ней.
Симптомы ретинита
Воспаление сетчатки протекает безболезненно, поэтому основным субъективным проявлениям ретинита служит различная степень снижения остроты зрения. В наибольшей степени центральное зрение нарушается при локализации воспалительного очага в макулярной области; в этом случае также страдает цветовосприятие. При повреждении периферии сетчатки возникают дефекты поля зрения с выпадением определенных участков («туннельное зрение»), снижается темновая адаптация.
Разрешение ретинита сопровождается образованием обширных хориоретинальных рубцов и стойким снижением зрения. При ретините могут возникать кровоизлияния в ткани сетчатки и стекловидное тело (гемофтальм), экссудативная или тракционная отслойка сетчатки, атрофия зрительного нерва. При распространении инфекции на другие ткани глаза может развиваться увеит, неврит зрительного нерва, эндофтальмит и панофтальмит с последующей потерей глаза.
Диагностика ретинита
Диагностику и дифференциальную диагностику различных форм ретинита проводят на основании офтальмологических тестов (визометрии, ахроматического и цветового определения полей зрения, компьютерной периметрии, цветового тестирования), осмотра структур глаза (офтальмоскопии, диафаноскопии, биомикроскопии глазного дна), оптических и рентгенологических исследований (ОКТ, флюоресцентной ангиографии). Этиология ретинита устанавливается на основе эпиданамнеза пациента.
Наибольшее значение в диагностике ретинита имеет оценка глазного дна. Офтальмоскопическая картина туберкулезного ретинита характеризуется диссеминированным поражением сетчатки с наличием многочисленных мелких или нескольких крупных хориоретинальных очагов. При сифилитическом ретините на периферии глазного дна определяются множественные очажки светлого и темного цветов («соль с перцем»), диффузный отек сетчатки и ДЗН, пигментированные участки атрофии сосудистой оболочки. Токсоплазменный ретинит протекает с поражением других оболочек глаза (иридоциклитом и эписклеритом); при офтальмоскопии определяется центральный рыхлый очаг желто-зеленого цвета с явлениями перифокального воспаления. При солнечном ретините на глазном дне вначале определяются желтовато-белые пятна с серым ободком, которые затем превращаются в четко очерченные красные очаги.
При исследовании полей зрения обнаруживают скотомы (периферические, околоцентральные, центральные), концентрическое сужение полей зрения. С помощью контрастной ангиографии сосудов сетчатки выявляются изменения сосудов: их сужение или расширение, неравномерность калибра, образование муфт, облитерация. Оптическая когерентная томография при ретините помогает оценить структурные изменения в тканях сетчатки. С целью более тщательной оценки функции сетчатки выполняют электрофизиологические исследования – электроретинографию, определение критической частоты слияния мельканий и др.
Для установления бактериального или вирусного возбудителя проводится посев крови на стерильность, ПЦР и ИФА исследование. При подозрении на аутоиммунную этиологию ретинита выполняют специфические иммунологические пробы.
К диагностике и лечению ретинитов специфической этиологии кроме офтальмолога привлекаются другие узкие специалисты: фтизиатр, венеролог, инфекционист, ревматолог, эндокринолог-диабетолог и др.
Лечение ретинита
Установление причины и возбудителя ретинита в значительной мере облегчает его лечение. Назначается этиологически обоснованная комплексная противовоспалительная терапия: антибиотики (местные инстилляции, парентеральное введение), кортикостероиды (глазные капли и мази). При ретинитах вирусной природы применяются противовирусные препараты (субконъюнктивальные и парабульбарные инъекции индукторов интерферона, прием ацикловира внутрь и т. д.). При туберкулезном, сифилитическом, токсоплазменном и других специфических ретинитах в терапию включаются препараты, направленные на лечение конкретной инфекции.
В комплексной терапии ретинита используются сосудорасширяющие и спазмолитические средства, препараты, улучшающие метаболизм в тканях сетчатки (витамины групп А, Е, В др.). Показаны процедуры электрофореза с раствором кальция хлорида.
При гемофтальме прибегают к витрэктомии; при отслойке сетчатки проводят процедуру лазеркоагуляции.
Прогноз и профилактика
Исходом ретинита во всех случаях служит в различной мере выраженное ухудшение зрительной функции. Полного восстановления зрения, как правило, не происходит.
Профилактика эндогенных ретинитов сводится к раннему выявлению и адекватному лечению основного заболевания. Необходимо избегать травм глаза, для предотвращения солнечного ретинита – использовать средства защиты глаз от светового излучения.
Нейроретиноваскулит глаза что это

Поиск
Клинические особенности васкулита зрительного нерва
И.В. МАЛОВ¹, Л.Г. СЕННОВА¹, Е.Е. ГРИШИНА², Т.И. КРИКУН², А.А. СУРКОВА², Е.Ю. ЗАГОРСКАЯ²
¹Самарский государственный медицинский университет, 443099, г. Самара, ул. Чапаевская, д. 89
²Самарская областная клиническая больница им В.Д. Середавина, 443095, г. Самара, ул. Ташкентская, д. 159
Малов Игорь Владимирович — доктор медицинских наук, профессор, заведующий кафедрой глазных болезней ИПО, тел. (846) 956-52-44, e-mail: [email protected]
Сеннова Людмила Георгиевна — кандидат медицинских наук, доцент кафедры глазных болезней ИПО, тел. (846) 956-52-44, e-mail: [email protected]
Гришина Елена Евгеньевна — заведующая офтальмологическим отделением, ассистент кафедры глазных болезней ИПО, тел. (846) 956-96-21, e-mail: [email protected]
Крикун Тамара Игнатьевна — врач-офтальмолог офтальмологического отделения, тел. (846) 956-96-21, e-mail: [email protected]
Суркова Анастасия Анатольевна — врач-офтальмолог офтальмологического отделения, тел. (846) 956-96-21, e-mail: [email protected]
Загорская Екатерина Юрьевна — врач-офтальмолог офтальмологического отделения, тел. (846) 956-96-21, e-mail: [email protected]
В статье представлены особенности клинического течения васкулита зрительного нерва. Проанализированы истории болезни 28 больных с диагнозом: васкулит зрительного нерва (нейроретиноваскулит) в возрасте от 20 до 40 лет (средний возраст — 31±7,5 года). Заболевание одинаково часто отмечалось как у мужчин, так и у женщин, чаще у городских жителей. Анализ клинического течения васкулита зрительного нерва позволил нам подтвердить следующие выводы:
Ключевые слова: васкулит зрительного нерва, офтальмологическое обследование, ОСТ сетчатки.
I.V. MALOV¹, L.G. SENNOVA¹, E.E. GRISHINA², T.I. KRIKUN², A.A. SURKOVA², E.Yu. ZAGORSKAYA²
¹Samara State Medical University, 89 Chapaevskaya Str., Samara, Russian Federation, 443099
²Regional Clinical Hospital named after V.D. Seredavin, 159 Tashkentskaya Str., Samara, Russian Federation, 443095
Clinical features of the optic nerve vasculitis
Malov I.V. — D. Med. Sc., Professor, Head of the Department of Eye Diseases, tel. (846) 956-52-44, e-mail: [email protected]
Sennova L.G. — Cand. Med. Sc., Associate Professor of the Department of Eye Diseases, tel. (846) 956-52-44, e-mail: [email protected]
Grishina E.E. — Head of the Ophthalmology Department, Assistant Lecturer of the Department of Eye Diseases, tel. (846) 956-96-21, e-mail: [email protected]
Krikun T.I. — ophthalmologist of the Ophthalmology Department, tel. (846) 956-96-21, e-mail: [email protected]
Surkova A.A. — ophthalmologist of the Ophthalmology Department, tel. (846) 956-96-21, e-mail: [email protected]
Zagorskaya E.Yu. — ophthalmologist of the Ophthalmology Department, tel. (846) 956-96-21, e-mail: [email protected]
The paper presents some peculiarities of the clinical course of optic nerve vasculitis. 28 case histories of patients aged 20-40 (mean age 31±7,5) diagnosed with the optic nerve vasculitis (neuroretinal vasculitis) were analyzed. The disease was diagnosed both in men and women, more often in city residents. On the analysis of the optic nerve vasculitis clinical course the following conclusions were made:
Key words: vasculitis of the optic nerve, ophthalmologic examination, OCT.
В 1972 году S.S. Hayreh описал своеобразную форму сосудистой патологии зрительного нерва, сходную с нарушением венозного кровообращения и названную им васкулитом зрительного нерва. Заболевание встречается в молодом возрасте, носит односторонний характер, клинически протекает в виде двух форм (отечная, диффузно-геморрагическая) и имеет доброкачественное течение (1-3).
По данным офтальмологического отделения СОКБ им. В.Д. Середавина, частота встречаемости васкулита зрительного нерва за последние годы значительно выросла, кроме того, имеет место несоответствие направительного диагноза (застойный диск, тромбоз центральной вены сетчатки, неврит зрительного нерва, гипертоническая нейроретинопатия). Все сказанное послужило основанием к ретроспективному анализу историй болезни пациентов с диагнозом «васкулит зрительного нерва», находящихся на стационарном лечении в 2011-2015 годах.
Цель работы — изучить особенности клинического течения васкулита зрительного нерва.
Материал и методы
Проанализированы истории болезни 28 больных с диагнозом: васкулит зрительного нерва (нейроретиноваскулит) в возрасте от 20 до 40 лет (средний возраст — 31±7,5). Заболевание одинаково часто отмечалось как у мужчин, так и у женщин, чаще у городских жителей. Всем больным проводилось традиционное офтальмологическое обследование, ОСТ сетчатки (макулярная область), параллельно проводились лабораторные исследования на хронические инфекции.
Результаты
Заболевание, как правило, начиналось остро (22 больных — 75%), и основные жалобы, которые предъявляли больные, это снижение зрения, кратковременно преходящее затуманивание. Рецидив заболевания был отмечен у троих больных (его время составило от месяца до года). Как правило, процесс носил односторонний характер, но у четверых больных он был двусторонним.
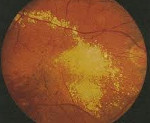
Анализ клинического течения васкулита зрительного нерва позволил выделить следующие особенности. У большинства больных (25-89%) отмечалось небольшое снижение зрения (до 0,4-0,7) однако у троих больных оно снизилось значительно (от 0,02 до 0,1). По клинической картине изменений ДЗН больные были разделены на две группы. В первой группе больных (23-82%) имела место следующая картина глазного дна: ДЗН розового цвета, границы его не определялись, отмечались перипапиллярный отек сетчатки, полнокровие и извитость вен. У 1/3 больных в макулярной области определялся кистозный отек высотой до 310 мкм по данным ОСТ. У 10 больных при биомикроскопии определялась клеточная реакция в стекловидном теле. Данная картина глазного дна была расценена как отечная форма васкулита зрительного нерва.
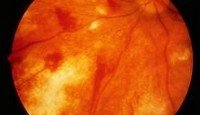
Во второй группе больных (5-18%) картина отличалась наличием множественных кровоизлияний, как на диске зрительного нерва, так и в перипапиллярной области, по ходу полнокровных вен просматривались экссудативные муфты. В этой группе больных отмечалось значительное снижение зрения (0,08-0,1), связанное с образованием фигуры «звезды» (твердые экссудаты) в макулярной области. Изменения глазного дна в данной группе больных свидетельствовали о геморрагической форме васкулита зрительного нерва. При исследовании полей зрения у больных данной группы была отмечена относительная центральная скотома и небольшое концентрическое его сужение.
Что касается этиологии васкулита, то, по данным лабораторных исследований, у большинства из них (16-57%) присутствовала вирусная инфекция, у троих больных отмечена положительная реакция на токсоплазмоз, у одного — ВИЧ. У восьми больных этиология заболевания не выяснена. Больные консультированы инфекционистом. При выписке острота зрения составила 0,90,1; во второй группе 0,70,1; однако динамика изменений картины глазного дна была незначительной, за исключением отека макулы, последний был купирован.
Больная П., 29 лет, находилась на лечении в офтальмологическом отделении СОКБ им В.Д. Середавина с жалобами на снижение зрения, туман перед левым глазом. Из анамнеза выяснено, что зрение резко снизилось после перенесенной острой респираторной вирусной инфекции на фоне высокой температуры.
При поступлении острота зрения правого глаза — 1,0, левого глаза — 0,1 не кор., внутриглазное давление в норме, среды глазного яблока не изменены. Глазное дно: правый глаз без особенностей, левый глаз — диск зрительного нерва розового цвета, границы его нечеткие из-за отека перипапиллярной сетчатки. На диске зрительного нерва и в перипапиллярной области множественные линейные кровоизлияния. Вены полнокровные, извитые, в макулярной области — отек. В поле зрения левого глаза единичные скотомы. Выполнена ОСТ зрительного нерва, макулярной области — выявлен отек. На основании полученных данных был поставлен диагноз «васкулит зрительного нерва левого глаза». Учитывая связь заболевания с перенесенной вирусной инфекцией, вместе с проведением пациентке общего курса традиционной противовоспалительной терапии, с парабульбарными инъекциями дексазона и полудана, больной дополнительно проведена озонотерапия в отделении хирургии крови. Обследована на хронические инфекции. Выявлены повышенные титры антител к вирусу простого герпеса ВПГ-igG-(1:3200), цитомегаловирус igG-2,56.
При выписке — острота зрения левого глаза 0,8 не кор., отмечена положительная динамика картины глазного дна: уменьшился отек диска зрительного нерва, хотя сохранялась легкая стушеванность его границ. Количество перипапиллярных кровоизлияний заметно уменьшилось, купирован отек сетчатки в макулярной области, что было подтверждено данными ОСТ. В день выписки парабульбарно слева введен дипроспан.
При последующем наблюдении за больной в течение двух лет отмечено полное восстановление зрительных функций и отсутствие рецидивов заболевания.
Таким образом, анализ клинического течения васкулита зрительного нерва позволил нам подтвердить следующие выводы:
ЛИТЕРАТУРА