Нейролептики (антипсихотики)
Нейролептики — это лекарственные препараты, восстанавливающие дисбаланс дофамина в мезокортикальном, мезолимбическом, нигростриарном и тубероинфундибулярном путях головного мозга, вызывающий психотические состояния. По этой причине препараты данной группы также называют антипсихотиками. Нейролептики воздействуют на дофаминергическую систему таким образом, что устраняют психотическую симптоматику — в первую очередь, обманы восприятия (слуховые, зрительные, тактильные галлюцинации), бред и психомоторное возбуждение.
Лечение нейролептиками назначается при психотических состояниях, возникающих на фоне заболеваний, например: шизофрении, шизоаффективного расстройства, биполярного аффективного расстройства, маний различной этиологии, депрессий, поражений головного мозга (например, ЧМТ, инсульт), неврологических заболеваний (например, эпилепсия, болезнь Паркинсона), деменции. Лечение антипсихотиками, как правило, длительное. В зависимости от заболевания, курс приема нейролептиков может длиться от 3 лет, при наличии хронического заболевания — принимаются пожизненно.
Поколения нейролептиков
Ведущая классификация нейролептиков основана на их химическом строении и терапевтическом механизме действия. Она включает три поколения антипсихотических препаратов:
Типичные нейролептики являются производными химических соединений — тиоксантена, фенотиазина, бутерофенона; атипичные нейролептики — производные 1,4-дибензодиазепина, замещенного бензамида и иного химического строения; нейролептики нового поколения — частичные агонисты дофаминовых рецепторов. Антипсихотики первого поколения быстро и эффективно снимают психотические состояния, но обладают выраженными непрофильными действиями, в отличие от антипсихотиков второго и третьего поколения. Нейролептики нового поколения имеют инновационный от предшествующих поколений механизм действия.
Рис. 1. Поколения нейролептиков.
Нейролептики первого поколения (типичные)
Типичные нейролептики принято делить на три типа по механизму воздействия на рецепторы, обуславливающему антипсихотический эффект, — на слабые, средние и сильные. Слабые антипсихотики имеют низкий аффинитет к дофаминовым рецепторам и высокий к гистаминовым, мускариновым и α-адренергическим. Сильные, напротив, активно связываются с рецепторами дофамина и имеют низкий аффинитет к мускариновым и α-адренергическим рецепторам.
Нейролептики первого поколения отличаются выраженным антипсихотическим эффектом. Впрочем, они могут подходить не всем пациентам по причине отсутствия отклика на лечение (примерно у 3 из 10 пациентов с шизофрений не купируется позитивная симптоматика) или вследствие возникновения побочных эффектов — нарушений сознания, дистонии, тремора конечностей, поздней дискинезии.
Нейролептики второго поколения (атипичные)
Как правило, при назначении лечения нейролептиками отдается предпочтение препаратам второго поколения. Атипичные антипсихотики блокируют дофаминовые рецепторы избирательно, тем самым снижая риск развития экстрапирамидальных расстройств. Помимо этого, в отличие от типичных нейролептиков, они обладают дополнительными терапевтически значимыми положительными эффектами:
Некоторые атипичные антипсихотики снижают суицидальные тенденции в период ремиссии за счет, например, седативного эффекта; другие — позволяют справиться с беспокойством и бессонницей и, напротив, при вялости пациента подбираются нейролептики второго поколения, которые не вызывают сильного седативного эффекта
Нейролептики третьего (нового) поколения
Нейролептики третьего поколения имеют отличный от типичных и атипичных антипсихотиков механизм действия. Механизм препаратов первых поколений заключается в блокировании рецепторов, что, безусловно, помогает эффективно купировать острые и длительно протекающие психотические состояния, проводить поддерживающее лечение. Однако резидуальная симптоматика, индивидуальный профиль побочных эффектов и некоторые трудности в подборе подходящего конкретному пациенту препарата не позволяют им стать эталоном лечения психозов.
Принцип действия нейролептиков нового поколения заключается в частичном агонизме к D2- и D3-дофаминовым рецепторам, которые являются более слабым синтетическим аналогом дофамина. Прием таких препаратов позволяет пациентам редуцировать негативную симптоматику, когнитивные нарушения, неврологические, метаболические, эндокринные и иные нарушения, эффективнее восстанавливать способность к самостоятельной жизни. Иными словами, нейролептики последнего поколения обладают расширенным спектром терапевтической эффективности, улучшенным профилем безопасности и переносимости.
Принцип частичного агонизма антипсихотиков нового поколения является инновационным механизмом, позволившим вывести лечение шизофрении на новый уровень за счет достижения следующих эффектов:
Антипсихотики третьего поколения представлены несколькими препаратами. Первый из них начал применяться с 2002 года (Арипипразол), последующие — с 2015 года (например, Брекспипразол, Карипразин). Естественно, список новейших нейролептиков будет расширяться, но необходимо знать, что Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) обозначает механизм их действия как «неизвестный».
Механизм действия нейролептиков
Терапевтический механизм действия нейролептиков связан с купированием повышенной дофаминовой активности в мезолимбическом пути, одном из дофаминергических нервных путей. Мезолимбический путь связывает черную субстанцию и вентральную область покрышки ГМ со структурами лимбической системы. Этот путь отвечает за процессы в организме, связанные с нейроэндокринной регуляцией, эмоциями, памятью, способностью к обучению и переживанию удовольствия. Помимо этого, данная система частично отвечает за контроль начала двигательных реакций и их аффективных вариаций.
Рис. 2. Механизм действия нейролептиков.
Блокада дофаминовых рецепторов
Повышенный уровень дофамина в мезолимбическом пути становится причиной психотических состояний и продуктивной симптоматики (например, галлюцинаций, бреда, активного проявления тревожных состояний). Типичные нейролептики, снижая активность дофамина посредством блокирования более чем 65% D2-рецепторов, редуцируют позитивную психотическую симптоматику.
Длительная блокада D2-рецепторов в мезолимбических структурах приводит к повышению чувствительности рецепторов или увеличению их количества, попыткам нейронов восстановить межсинаптические связи. В связи с чем возникает гиперчувствительность к дофамину и потенциальная опасность развития психоза даже при незначительном увеличении уровня нейромедиатора. Психоз «гиперчувствительности» (позитивная симптоматика) может быть спровоцирован употреблением алкоголя, табакокурением и иными увеличивающими дофамин веществами, в том числе лекарственными препаратами.
Частичная блокада дофаминовых рецепторов
Некоторые атипичные нейролептики, которые блокируют 2D-дофаминовые рецепторы частично, имитируют нейротрансмиттер в его «ослабленной форме». Таким образом, механизм действия антипсихотиков второго поколения связан с «мягкой» коррекцией уровня дофамина, которая способствует умеренной редукции позитивных симптомов и снижает риски возникновения непрофильных эффектов.
Лечение нейролептиками второго поколения снижается риск возникновения ангедонии, гиперпролактинемии, психозов гиперчувствительности, поздней дискинезии и экстрапирамидных расстройств. Однако препараты все же не лишены побочных эффектов, в частности, при их приеме сохраняется норадреналиновая активность в черной субстанции, способная вызвать развитие акатизии (внутреннее беспокойство, стремление к двигательной активности) при длительном приеме.
Блокада серотониновых 5-НТ2А-, 5-НТ1А-, 5-НТ2С-рецепторов
Механизм действия другой группы атипичных нейролептиков связан со способностью связываться с серотониновыми 5-НТ2А-рецепторам, опосредовано воздействуя на уровень дофамина. 5-НТ2А-рецепторы связывают серотониновую и дофаминовую систему, а их блокировка приводит к снижению активности дофаминового нейрона напрямую и опосредовано, за счет снижения выброса ГАМК.
При повышении уровня серотонина 5-HТ1А-рецепторы, отвечающие за саморегуляцию серотонинового нейрона, тормозят свою активность. Посредство этого прекращается воздействие серотонина на 5-НТ2А-рецепторы и снижается активность дофаминового нейрона. Аналогичного, но «мягкого» эффекта, можно добиться за счет агониста, имитирующего воздействие серотонина на 5-HТ1А-рецепторы.
Некоторые антипсихотики второго поколения блокируют серотониновые 5-НТ2С-рецепторы, увеличивая уровень дофамина и снижая серотонин. Возникающие при этом процессы в промежуточных ГАМК-нейронах позволяют снизить выработку дофамина. По такому же принципу работают препараты, воздействующие на α2-адренорецепторы (аналоги 5-HТ1А-рецепторов). Их блокада антипсихотиком приводит к выбросу норадреналина, угнетая его обратный захват и, соответственно, повышая его активность.
Мультирецепторная блокада
Нейролептики третьего поколения обладают свойством мультирецепторной блокады, воздействуя на дофаминовую, серотониновую, холинергическую, адренергическую и иные системы, связанные с возникновением психотических состояний. Они обладают расширенным профилем терапевтического эффекта, купируя позитивную симптоматику и редуцируя негативную; непрофильные эффекты в клинической практике возникают крайне редко.
Побочные действия нейролептиков
При лечении антипсихотиками может возникнуть нейролептический синдром. Экстрапирамидные расстройства синдрома выражаются в гипо- или гиперкинетических нарушениях. Первые характеризуются снижение двигательной активности, скованностью мышечного скелета, тремором конечностей, проблемами с удержанием равновесия; вторые — тремором, непроизвольно возникающими движениями, подергиванием мышц, спазмами жевательной мускулатуры, скованностью движений, замедленной речью, двигательной активностью. Обычно нейролептический синдром включает как гипо-, так и гиперкинетические нарушения.
Рис. 3. Побочные действия нейролептиков.
При нейролептическом синдроме спазмы мышц носят приступообразный характер. Обычно они затрагивают лицевую и мускулатуру шеи — сокращаются мышцы губ, языка, челюстей, глаз, глотки, горла. В некоторых случаях появляются вегетативные нарушения, вплоть до возникновения обморочных состояний.
Беспокойство, двигательная активность
Помимо экстрапирамидных расстройств, на фоне приема нейролептиков могут возникать явления акатизии:
Поздняя дискинезия
Если лечение нейролептиками проводится достаточно долго (от 2 лет), возникает риск развития поздней дискинезии. Она выражается в непроизвольных движениях губ, языка, мимики, конечностей, которые не поддаются контролю.
Расстройства вегетативной нервной системы
Нарушения со стороны вегетативной нервной системы могут проявляться в постуральной гипотензии (падение артериального давления во время принятия вертикального положения), дизурических расстройствах (болезненное, затрудненное мочеиспускание), расстройствах ЖКТ (поносы, запоры), повышенной потливости, увеличении массы тела, ухудшении зрения, нарушениях работы сердечно-сосудистой системы.
У женщин может развиться дисменорея (при повышении пролактина в крови), нарушиться цикл, возникнуть проявления псевдогермафродитизма; у мужчин — гинекомастия, снижение либидо, задержка эякуляции, галакторея (выделение молока из молочных желез), гирсутизм (избыточный рост волос). В редких случаях появляется повышенная чувствительность кожных покровов к солнечному свету и ультрафиолетовым лучам, дерматиты, пигментация и аллергические реакции.
Тяжелые осложнения нейролептической терапии
В случаях, когда пациент не наблюдается у лечащего врача (не делает контрольных визитов, не уведомляет доктора об изменениях состояния здоровья, вызывающих тревогу и опасения, не следует рекомендациям по контрольно-диагностическим мероприятиям) имеется риск развития тяжелых осложнений нейролептической терапии, например:
Помимо этого, при лечении антипсихотиками существует риск развития психических расстройств (например, депрессии астенического типа), тяжелых нарушений сна, делирия (в категорию риска попадают пациенты с органической патологией ЦНС, пожилые люди, дети), эпилептиформных припадков.
Список препаратов нейролептиков
В зависимости от случая (интенсивности проявления той или иной психотической симптоматики; особенностей течения заболевания), состояния здоровья, противопоказаний и иных важных с точки зрения терапии факторов, подбираются нейролептические препараты. Их дозировки корректируются в процессе лечения, нередко происходит смена препарата, назначается симптоматическая терапия.
Нейролептики первого поколения
Среди типичных антипсихотиков, применяемых с целью быстрого купирования острых состояний, наиболее известными являются:
Нейролептики второго поколения
Атипичные антипсихотики по причине улучшенного профиля действия применяются в качестве основной терапии при заболеваниях с психотической симптоматикой. В клинической практике наиболее широкое применение получили следующие нейролептики:
Нейролептики третьего поколения
К самым известным новейшим антипсихотикам, обладающим инновационным механизмом действия, относятся:
Перспективные разработки
В настоящее время разрабатываются антипсихотические препараты, которые не блокируют D2-рецепторы. Среди мишеней таких препаратов — метаботропные глутаматные рецепторы. Другие новейшие нейролептические препараты, также находящиеся в стадии испытаний, воздействуют на нейропептидную, ГАМКергическую, холинергическую и серотонинергическую рецепторные структуры. Все они демонстрируют эффективность в клинических испытаниях, однако их выход на рынок все еще остается вопросом времени.
Список использованной литературы
1. Джонс П.Б., Бакли П.Ф. «Шизофрения. Клиническое руководство».
2. Смулевич А.Б. «Лечение вялотекущей шизофрении».
3. Снедков Е.В. «Атипичные антипсихотики: поиск решения старых и новых проблем».
4. Краснов В.Н., Гурович И.Я., Мосолов С.Н., Шмуклер А.Б. «Стандарты оказания помощи больным шизофренией».
5. Иванов С.В., Смулевич А.Б., Воронова Е.И. «Антипсихотик нового поколения карипразин в лечении шизофрении: спектр клинической эффективности и безопасности».
6. Geddes J., Freemantle N., Harrison P., Bebbington P. «Atypical antipsychotics in the treatment of schizophrenia: systematic overview and meta-regression analysis».
7. Jindal R.D., Keshavan M.S. «Classifying antipsychotic agents. Need for new terminology».
8. Correll C.U., Rubio J.M., Inczedy-Farkas G. «Efficacy of 42 pharmacologic cotreatment strategies added to antipsychotic monotherapy in schizophrenia».
9. Wang S.M., Han C., Lee S.J. «Investigational dopamine antagonists for the treatment of schizophrenia».
10. К.С. Раевский. «Современные нейролептики: взаимодействие с системами нейротрансмиттеров мозга».
Нейролептики
2. Нейролептики (нейро + греч. leptos – легкий) или антипсихотики – препараты, которым в целом свойственны следующие терапевтические качества (последние сильно варьируют от одной группы препаратов к другой):
Согласно гипотезе T. Savini (1974), нейролептики по химической структуре могут быть разделены на 6 групп:
Установлено, что нейролептики способны контролировать содержание ряда нейромедиаторов в головном мозге на оптимальном уровне. По нейрохимическому профилю и фармакодинамическим свойствам различают также 6 групп антипсихотиков (Иванов М.В., Незнанов Н.Г., Костерина Д.Н., 2014).
2) Высокоактивные блокаторы D2-рецепторов, а также нейролептики, слабо или умеренно блокирующие 5-НТ2а— и 5-НТ1а-рецепторы (флупентиксол, флуфеназин, зуклопентиксол и другие препараты, в основном тиоксантены). Эти препараты обладают ярко выраженным антипсихотическим действием, они вызывают также экстрапирамидный синдром и пролактинемию. В малых дозах эти препараты оказывают умеренное психоактивирующее действие.
3) Поливалентные седативные препараты, блокирующие большинство нейрорецепторов. В частности, они блокируют дофаминовые рецепторы, вызывают сильный адренолитический и холинолитический эффекты. Это большинство седативных нейролептиков, прежде всего алифатические и пиперидиновые производные фенотиазина, а также тиоксантены (хлорпромазин, левомепромазин, хлорпротиксен и др.). Наряду с седативным они оказывают умеренное антипсихотическое действие. Из-за резко выраженного холинолитического действия вызывают слабые или умеренно выраженные экстрапирамидные и нейроэндокринные побочные эффекты, но часто приводят к развитию ортостатической гипотензии и других вегетативных реакций вследствие блокады альфа1-адренорецепторов.
4) Нейролептики, блокирующие D2— и в несколько большей степени 5-НТ2а-рецепторы, а также умеренно блокирующие альфа1-адренорецепторы. Это большинство атипичных антипсихотиков нового поколения (рисперидон, зипрасидон, сертиндол), избирательно действующих преимущественно в мезолимбических и мезокортикальных областях головного мозга. Экстрапирамидные побочные эффекты отсутствуют или слабо выражены, пролактинемия выражена слабо или умеренно, умеренно выражено также адренолитическое (гипотензивное) действие. Очень важно, что антипсихотики данной группы способны смягчать дефицитарную симптоматику путем опосредованной стимуляции дофаминергической передачи в коре больших полушарий.
5) Поливалентные атипичные нейролептики трициклической дибензодиазепиновой или близкой к ней структуры (клозапин, оланзапин, кветиапин). Они недифференцированно блокируют большинство нейрорецепторов. При этом сильнее блокируются 5-НТ2а-рецепторы, нежели D2— и D4-рецепторы, особенно расположенные в нигростриальной области. С этим связано отсутствие или слабое экстрапирамидное действие и отсутствие нейроэндокринных расстройств. Отчетливые антипсихотический и антидефицитарный эффекты (последнее вызвано компенсаторным усилением синтеза и метаболизма дофамина). Кроме того, отмечаются выраженные адренолитические и антигистаминные свойства и, следовательно, седативный и гипотензивный эффекты. Клозапин и оланзапин оказывают выраженное действие на мускариновые рецепторы и приводят к развитию холинолитических побочных эффектов.
6) Эта группа включает пока единственный атипичный антипсихотик – арипопразол. Он является частичным агонистом D2-рецепторов (при гиподофаминергическом состоянии) и функциональным антагонистом этих рецепторов при гипердофаминергическом состоянии. Это существенно снижает риск появления экстрапирамидного синдрома и гиперпролактинемии. Кроме того, арипопразол является частичным агонистом 5-НТ1а-рецепторов и в то же время антагонистом 5-НТ2а-рецепторов. В целом арипопразол способен сбалансировать серотониновую и дофаминовую системы.
НЕЙРОЛЕПТИКИ ДЛИТЕЛЬНОГО ДЕЙСТВИЯ (ДЕПО)
Когда нужны нейролептики
Нередко лечение в психиатрии сводится к назначению антипсихотиков. При этом, несмотря на показания в инструкции к препарату, это вовсе не означает, что у пациента шизофрения. Вопреки устоявшимся стереотипам, антипсихотики (нейролептики) – препараты, влияющие не только на те нейромедиаторы и группы рецепторов головного мозга, нарушение работы которых приводит к развитию бреда и галлюцинаций, свойственных расстройствам шизофренического спектра в той или иной степени выраженности. Это препараты, имеющие доказанную эффективность при отравлениях и шоковых состояниях, нарушениях сна, агрессивности, вспыльчивости, тревоге, страхах, необычных тягостных ощущениях и даже при снижении настроения.
Однако, учитывая тот факт, что в большинстве случаев болезненные состояния характеризуются сложностью и наличием различного рода симптомов, возникает необходимость назначения нескольких препаратов, что безусловно приводит к трудностям контроля лекарственных взаимодействий, повышению стоимости терапии и к отсутствию желания продолжать лечение в силу ряда обстоятельств.

Виды терапии
Доказано, что стратегия непрерывной терапии превосходит по своей эффективности подходы с прерывистым приемом препарата. На этапе купирующей терапии, когда путем подбора терапии происходит уменьшение выраженности психопатологических симптомов или их полная ликвидация, очень важно выбрать антипсихотический препарат, который позволил бы достичь ремиссии и был пригоден для длительного поддерживающего лечения. И очень важно обеспечить возможность его постоянного приема. Одним из решений этой задачи стала разработка лекарств с пролонгированным действием.
Нейролептики длительного действия (пролонги, депо)
Антипсихотические препараты пролонгированного (длительного) действия — это ампулированная форма препарата, который вводится путем внутримышечной инъекции и держится в крови в одинаковой концентрации длительное время (от 2 недель до нескольких месяцев) без необходимости ежедневного приема препарата.
Особенность этой группы препаратов заключается в образовании своеобразного «депо» при однократном введении лекарства внутримышечно, из которого в течение некоторого времени (дни, недели, месяцы) высвобождается активное вещество в кровеносное русло и достигает рецепторов-мишеней, оказывая терапевтический эффект. То есть лекарство вводится всего один раз, а действует длительное время.
Показания
Наиболее частыми клиническими показаниями к применению пролонгированных форм нейролептиков служат:
При выборе препарата нужно руководствоваться особенностями состояния и течения заболевания, а также спектром действия препарата. Подбор препарата должен проводиться строго индивидуально под контролем врача-психиатра.
Какие нейролептики депо применяются чаще всего
Наиболее распространены следующие препараты с пролонгированным действием:
Что выбрать? Отличия пролонгированных инъекционных форм антипсихотиков от пероральных.

Плюсы пролонгированных лекарственных форм нейролептиков по сравнению с пероральными:
Минусы пролонгированных лекарственных форм нейролептиков по сравнению с пероральными:
Справедливости ради, стоит отметить положительные и отрицательные стороны применения пероральных антипсихотических препаратов:
Особенности применения
В определенных условиях использование пролонгированных антипсихотических препаратов более предпочтительно:
Таким образом, применение пролонгированных инъекционных антипсихотических препаратов открывает новые возможности в лечении многих заболеваний, особенно расстройств шизофренического спектра, которые являются хроническими и требуют длительной поддерживающей терапии. Эта форма препаратов предлагает пациентам защиту от обострений, улучшение состояния, снижение затрат на лечение и множество других преимуществ в сравнении с препаратами, которые принимаются внутрь.
По всем вопросам, связанных с нейролептической терапией, введением депо форм нейролептиков, пожалуйста, обращайтесь к нам, мы поможем.
Как генетика и пол влияют на эффект нейролептиков
Как генетика и пол влияют на эффект нейролептиков
Авторы
Редакторы
Статья на конкурс «Био/Мол/Текст»: В этой статье мы попытались разобраться в том, почему лекарства работают по-разному у мужчин и женщин, и в том, что, с точки зрения фармакогенетики, может помешать эффективно лечить шизофрению нейролептиками.
Конкурс «Био/Мол/Текст»-2020/2021
Эта работа опубликована в номинации «Свободная тема» конкурса «Био/Мол/Текст»-2020/2021.
Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Введение
Известно, что на фармакокинетику и фармакодинамику лекарственных препаратов влияет множество факторов. Это не только возраст, различные заболевания, вредные привычки, образ жизни пациента, но пол и мутации в генах. Генетические вариации, чаще всего представленные однонуклеотидными полиморфизмами (ОНП), по последним данным [1], определяют до 50% побочных эффектов от лекарственных препаратов и резистентности к ним у пациентов с шизофренией. В свою очередь гены, в которых находятся ОНП, кодируют определенные белки, участвующие в процессах метаболизма — превращения — лекарственных средств в организме. Найденные ОНП не имеют привязки к полу, но все-таки, как оказалось, именно он существенно влияет и на проявление, и на течение болезни, и на восприятие лекарств организмом пациента.
Женщины и мужчины хоть и болеют одними и теми же заболеваниям, но переносят их по-разному. И речь здесь идет даже не о частоте распространенности или склонности к заболеванию среди представителей определенного пола, а именно о тяжести их течения и разной эффективности лекарств у мужчин и женщин. Например, женщины тяжелее переносят болезни суставов (спондилоартрит) [15], а смертность и осложнения от сердечно-сосудистых заболеваний выше у мужчин [16]. Известно, что люди испытывают дискомфорт и страдания из-за заболевания, ограничивающего их жизнь. Однако есть и другие, которые вносят изменения, преобразующие жизнь, включая исцеление в психологической, социальной и духовной сферах, независимо от исхода болезни. Необходимо отметить, что в психофармакологии именно конечный результат — социальная адаптация пациента — очень сильно зависит от эффективности и безопасности препаратов. Ведь именно в этой сфере представлен широчайший спектр лекарственных препаратов с разнообразными и далеко не всегда до конца выясненными механизмами действия, способными вызвать массу побочных эффектов в связи с влиянием на центральную нервную систему. К данной категории относятся и нейролептики, которые до сих пор подвергаются тщательному изучению.
Словарь терминов
(При написании определений была использована PharmGKB).
Различные аллельные варианты гена могут существенно влиять на кодируемые ими белки и, далее, на фармакологический ответ. Сюда относятся: ферменты биотрансформации, транспортеры, молекулы-мишени, белки, которые сопряжены с молекулами-мишенями. Действие этих белков в совокупности формирует ответ на лечение. ОНП представляют собой либо замену, либо вставку, либо выпадение одного нуклеотида. Именно ОНП отвечают за изменение фармакологического ответа на лекарство в целом. Здесь возможны разные варианты развития фармакологического ответа: либо лекарство слишком мощно воздействует на пациента, что приводит к большей степени выраженности побочных эффектов, либо пациент склонен к развитию резистентности, то есть не восприимчив к действию данного лекарства, или же у пациента все параметры находятся в пределах обозначенной нормы. В первом случае врачи стараются подбирать лекарство с наименьшим спектром побочных эффектов или же значительно снижают дозировку. Во втором случае анализируют, к каким конкретно препаратам у пациента возможно развитие резистентности. И в третьем случае врачи просто подбирают препарат и прописывают дозировку по стандарту [1].
Основные генетические маркеры, связанные с изменением метаболизма нейролептиков
Метаболизм лекарств осуществляется в печени, в большей степени — различными подсемействами цитохрома Р450. Самыми важными являются: CYP2D6, CYP2C19, CYP2C9, CYP1A2, CYP3A4.
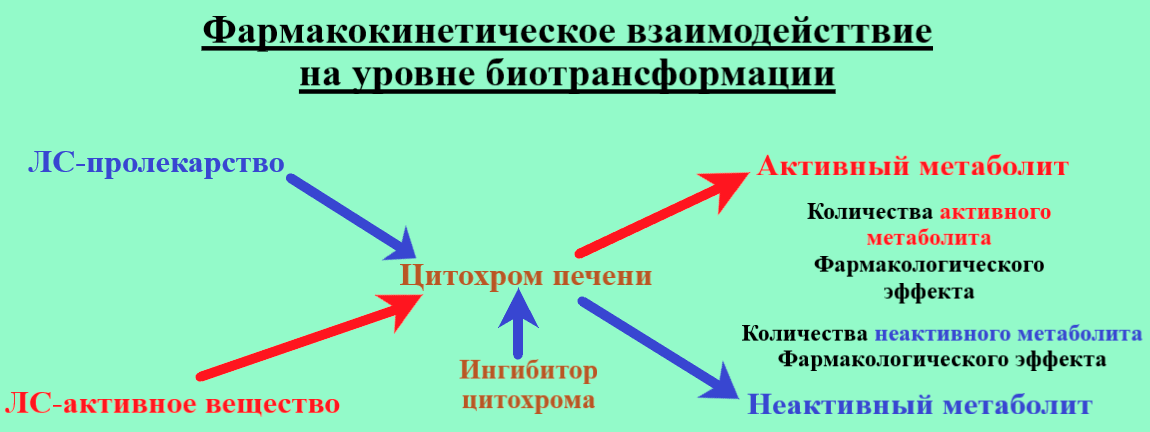
Рисунок 1. Фармакокинетическое взаимодействие на уровне биотрансформации
В транспорте многих лекарств участвует, в том числе и Р-гликопротеин, который кодируется геном MDR1. Этот транспортер помогает лекарствам проникать через гематоэнцефалический барьер — барьер между центральной нервной системой и кровеносной системой, — что очень важно, например, для нейролептиков и в целом для препаратов, применяемых в психиатрии.
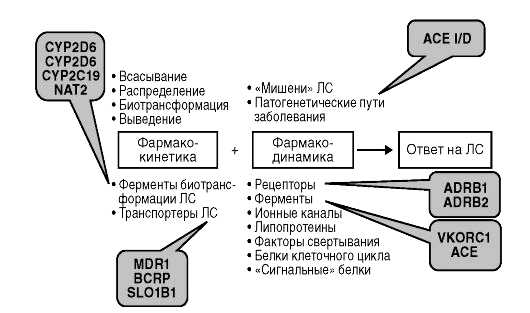
Рассмотрим маркеры, которые в большей степени влияют на метаболизм и транспорт нейролептиков. [1]
Рисунок 2. Модификации генов, которые влияют на действие и метаболизм лекарств
CYP2D6
CYP1A2
CYP3A4
Гены системы серотонина
Генетические особенности серотониновой системы тоже оказывают свое влияние на фармакологический ответ при приеме нейролептиков, а также на течение самого психического заболевания.
Так, если пациенты гомозиготны по 102-му положению гена 5-НТ2А, то подвержены более тяжелому течению шизофрении, большим количествам госпитализаций в клинику. Также отмечено, что такие пациенты более чувствительны к действию нейролептика рисперидона. Это должны взять во внимание лечащие врачи, поскольку такие пациенты считаются одними из самых тяжелых [12].
Фармакогенетическое тестирование
Для того чтобы обнаружить аллельные варианты генов, рассмотренных выше, необходимо провести фармакогенетическое тестирование, которое проводится только с согласия пациента или его представителя. Перед этим врач-психиатр подробно рассказывает о том, что такое фармакогенетическое тестирование, зачем и как оно проводится, для чего необходимо и что дадут результаты этого теста. В качестве биологического материала могут выступать кровь, слюна, соскоб буккального эпителия. Тестирование проводится в несколько этапов:
После получения результатов составляется подробный отчет, в который обязательно входит перечень и объяснение найденных аллельных вариантов, какие лекарственные препараты подходят пациенту, а какие — не нужно применять [1].
Половые особенности
Как уже упоминалось выше, не только аллельные варианты генов могут влиять на процессы фармакокинетики и фармакодинамики лекарств, но также огромный вклад вносят половые особенности [17]. Дело в том, что шизофрения протекает у мужчин и женщин по-разному (рис. 3). Если говорить о риске ее развития, то мужчины/женщины находятся в соотношении 1,4:1 [17]. Выделим некоторые яркие особенности, которые по отдельности присущи женщинам и мужчинам [17].
На рисунке 3 мы видим различия течения шизофрении у женщин и мужчин. Также видим, что для женщин при лечении шизофрении больше подходят типичные нейролептики (например аминазин и галоперидол), а для мужчин атипичные нейролептики (например оланзапин и клозапин). Таким образом, можно сделать вывод, что пол имеет большое значение при течении такого психического заболевания, как шизофрения. Это учитывается врачами-психиатрами при назначении нейролептиков.
Рисунок 3. Половые особенности при развитии шизофрении
Заключение
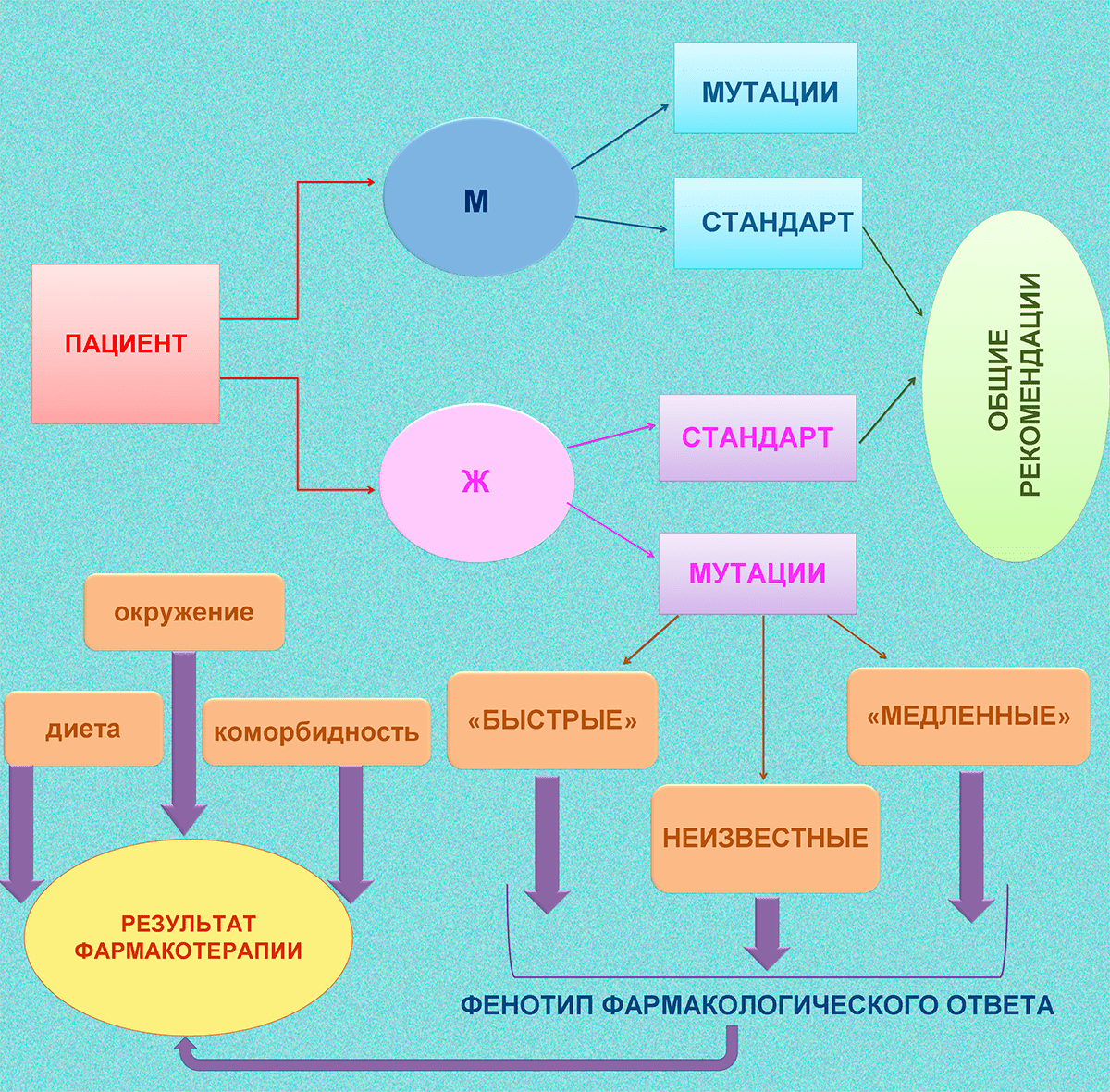
Как мы видим, такие характеристики, как генетические особенности и пол пациента, очень важны при назначении нейролептиков, ведь они влияют на метаболические процессы внутри организма и на течение психических заболеваний (рис. 4). Не раз было показано, что даже непсихотропные препараты, применяемые для лечения пациентов с шизофренией, могут существенно повлиять на качество их жизни и вернуть в социальную среду [18]. Получение новых знаний об особенностях организма пациента поможет врачам бороться с такими проблемами, как внезапные, непредсказуемые и тяжелые нежелательные реакции на препараты или отсутствие эффекта от лекарств. Это, в свою очередь, улучшает качество медицинской помощи пациентам и дает надежду на скорейшее их выздоровление.
Рисунок 4. Общая схема влияния генетики и пола на фармакологический ответ. Эта информация необходима врачам-психиатрам при составлении плана лечения для пациентов с психическими заболеваниями, а именно шизофренией.