Нейроэндокринные опухоли
Нейроэндокринные опухоли — гетерогенная группа новообразований, происходящих из нейроэндокринных клеток эмбриональной кишки, обладающих биологически активными свойствами. Впервые нейроэндокринная опухоль (НЭО) была описана Отто Лурбаршем в 1867 году [1]. Гиперфункция нейроэндокринных клеток, связанная с секрецией регуляторных пептидов, обуславливает развитие определенных синдромов [2].
Эпидемиология
Ранее НЭО считали редкими заболеваниями, но согласно последним эпидемиологическим данным, распространенность значительно возросла за последние 30 лет без существенных изменений в выживаемости [3]. Как правило, диагноз пациентам ставят довольно поздно (через 5–7 лет), поскольку эти опухоли не имеют специфических симптомов и отсутствуют чувствительные и специфические методы раннего выявления. Как следствие, большинство пациентов не получают необходимую медицинскую помощь на ранней стадии. В таком случае существует ограниченное число специфических противоопухолевых методов лечения. Доступные методы лечения продлевают жизнь, но не излечивают болезнь [5].
В России пока нет статистических данных по заболеваемости нейроэндокринными опухолями.
Данные реестра SEER (Surveillance, Epidemiology, and End Results) в США
Заболеваемость НЭО на 1 января 2004 года составила 5,25 случаев на 100 000 населения. Наиболее частая локализация опухолей (66 %) — желудочно-кишечный тракт, а преобладающее место расположения — слепая кишка (17,1%), прямая кишка (16,3 %). Около 30 % НЭО встречаются в бронхопульмональной системе. По данным SEER, 50 % больных на момент установления диагноза уже имеют метастазы в лимфатических узлах или отдаленные метастазы [4].
В период с декабря 2015 года по февраль 2017 года было проводилось ретроспективное популяционное исследование с использованием данных из программы SEER. В рамках исследования были изучены карты 64 971 пациента с НЭО в период с 1973 по 2012 год. Данные были использованы для определения годовой заболеваемости с учетом возраста, распространенности и пятилетней общей выживаемости. Тенденции выживаемости с 2000 по 2012 годы оценивались для всей когорты, а также для конкретных подгрупп, включая запущенные опухоли ЖКТ.
Результаты
Из 64 971 случая НЭО 34 233 (52,7 %) были женщины. Коэффициент заболеваемости с учетом возраста увеличился в 6,4 раза с 1973 года (1,09 на 100 000) до 2012 года (6,98 на 100 000). Это увеличение произошло в отношении всех локализаций и стадий. В базе данных SEER (2000–2012 годы) самые высокие показатели заболеваемости: 1,49 на 100 000 опухоли легкого, 3,56 на 100 000 в ЖКТ и 0,84 на 100 000 в НЭО с неизвестным первичным участком.
Согласно многомерному анализу, средний показатель пятилетней выживаемости значительно варьировался в зависимости от стадии, степени, возраста на момент постановки диагноза, первичного участка и периода диагностики. Уровень общей выживаемости для всех НЭО улучшился с периода 2000–2004 гг. до периода 2009-2012 гг. Еще большее увеличение общей выживаемости между этими периодами было отмечено в отношении запущенных опухолей ЖКТ и в НЭО поджелудочной железы [6].
Классификация
Среди НЭО есть функционирующие опухоли — синтезируют пептиды, и нефункционирующие опухоли, не синтезирующие пептиды.
Классификация по локализации первичной опухоли [2]:
• НЭО тонкой кишки, двенадцатиперстной кишки;
• НЭО поджелудочной железы:
— Гастринома (продукция гастрина, проявление — синдром Золлингера-Эллисона);
— Инсулинома (продукция инсулина, проявление — гипогликемия);
— ВИПома (продукция вазоинтестинального пептида, проявление — диарея, гипокалиемия, ахлоргидрия);
— Соматостатинома (продукция соматостатина, проявление — диабет, стеаторея, желчнокаменная болезнь);
— Глюкагонома (продукция глюкагона, проявление — некротическая сыпь, диабет, кахексия);
— Кальцитонинома (продукция кальцитонина);
— АКТГома (продукция АКТГ, проявление — синдром Кушинга).
• Другие очень редкие гормонпродуцирующие опухоли:
— НЭО червеобразного отростка;
— НЭО ободочной кишки;
— НЭО прямой кишки;
— Опухоли надпочечника (феохромоцитома, параганглинома).
• Множественная эндокринная неоплазия I типа (МЭН 1):
— Гиперпаратиреоз;
— Гастринома;
— Глюкагонома, инсулинома;
— ВИПома, полипептидома поджелудочной железы, соматостатинома, нефункционирующие опухоли;
— Опухоли гипофиза: пролактинома, синдрома Кушинга, акромегалия, аденома (продуцирующая ТТГ), нефункционирующая аденома;
— Опухоль надпочечника;
— Бронхиальный карционоид и тимуса;
• Множественная эндокринная неоплазия II типа (МЭН 2):
— Медуллярный рак щитовидной железы;
— Феохромоцитома;
— Гиперпаратиреоз;
— Марфаноподобный синдром;
— Слизистые невромы;
— Амилоидоз Lichen planus.
• НЭО без выявленного первичного очага;
• Карцинома из клеток Меркеля.
Классификация НЭО по злокачественности (информация на основании гистологического исследования) [6]:
G2 — умеренно дифференцированные;
G4 — недифференцированные, или анапластические, — самые агрессивные.
Диагностика
Рекомендуется тщательный сбор жалоб и анамнеза у пациента. Клинические проявления связаны в основном с локализацией опухоли, а также при функционирующих опухолях с синдромами, вызванными продукцией биологически активных веществ. В связи с разнообразием возникающих синдромов болезнь может длительно маскироваться под другие заболевания, что очень затрудняет постановку правильного диагноза. Нефункционирующие опухоли могут протекать бессимптомно в течение длительного времени и часто бывают случайной находкой при обследовании по другим причинам. Клинические симптомы при нефункционирующих НЭО неспецефичны. Они могут быть обусловлены локальным распространением опухоли или метастатическим процессом [2].
Окончательный диагноз ставится на основании морфологических исследований: гистологическое и +/- цитологическое + иммуногистохимическое [2].
Биохимическими маркерами являются те гормоны или амины, которые секретируются нейроэндокринными клетками, из которых происходят эти опухоли. Некоторые из них не являются специфичными для какой-либо опухоли, но вырабатываются и секретируются большинством опухолей, тогда как другие биохимические маркеры более специфичны для типа опухоли и их количественное определение может привести к подозрению или подтверждению наличия такой опухоли. К сожалению, не существует идеального маркера НЭО. Чувствительность и специфичность каждого маркера варьируются, и, как правило, можно выбрать те, которые имеют наибольшую ценность для конкретного клинического синдрома [5].
Нейроэндокринные опухоли ЖКТ могут быть обнаружены случайно при лапароскопии из-за боли в животе, во время хирургического удаления аппендикса или даже во время компьютерной томографии брюшной полости для необъяснимых симптомов. НЭО легкого могут проявляться симптомами кровохарканья или астмы, а НЭО кишечника могут быть перепутаны с синдромом раздраженного кишечника. Анамнез этого заболевания неизменно сопровождается длинной историей неопределенных абдоминальных симптомов, сериями посещений врача терапевта и обращением к гастроэнтерологу, часто с ошибочным диагнозом. К моменту постановки правильного диагноза опухоль метастазирует и прогрессирует, пока пациент не умрет [5].
Генетика нейроэндокринного онкогенеза вариативна в зависимости от конкретной опухоли.
Нейроэндокринные опухоли
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Что такое нейроэндокринные опухоли (НЭО)?
Основные локализации нейроэндокринных клеток:
щитовидная и паращитовидные железы, надпочечники.
Нейроэндокринные опухоли встречаются сравнительно редко и могут быть как злокачественными, так и доброкачественными. Чаще всего НЭО (устаревшее название – карциноиды) встречаются в следующих органах:
тонкая кишка, прямая кишка и аппендикс,
Нейроэндокринные опухоли делятся по следующим признакам:
Факторы риска появления НЭО
Чаще всего эти опухоли возникают спорадически – то есть случайно. Но есть и наследственные мутации, при наличии которых риск возникновения НЭО возрастает. Описаны несколько наследственных опухолевых синдромов, при которых повышен риск появления НЭО:
MEN 1 типа (multiple endocrine neoplasia – синдром множественных эндокринных неоплазий первого типа),
болезнь фон Гиппеля-Линдау,
Симптомы НЭО
Не всегда у пациентов с НЭО есть какие-либо симптомы. Кроме того, симптомы часто не специфичны – то есть встречаются и при других заболеваниях. На основе наличия или отсутствия симптомов НЭО принято разделять на функциональные (симптомные) и нефункциональные (бессимптомные). Функциональные опухоли усиленно вырабатывают гормоны, которые и становятся причиной появления симптомов.
Наиболее распространенные симптомы НЭО:
покраснение кожи лица и шеи,
повышенное артериальное давление,
Стадирование опухолевого процесса
Определение стадии играет ключевое значение, так как полностью определяет дальнейшее лечение. Как и при большинстве других опухолей, при НЭО принято выделять 4 стадии – от I до IV. При этом, кроме стадии, диагноз включает специальную кодировку – TNM, где:
T (tumor, опухоль) – описывает первичную опухоль,
N (nodes, лимфоузлы) – описывает распространение опухоли в лимфоузлы,
M (metastasis, метастазы) – описывает наличие или отсутствие метастазов.
Еще один параметр, описывающий нейроэндокринную опухоль – Grade. Он используется для описания способности опухоли к быстрому росту и распространению по организму и бывает 3 степеней:
G1 (low grade) – низкий темп роста и распространения,
G2 (intermediate grade) – промежуточный,
G3 (high grade) – высокий темп роста и распространения.
Обследование при подозрении НЭО
Сбор жалоб и анамнеза (истории болезни),
Анализ крови и мочи для выявления биохимических маркеров нейроэндокринной опухоли,
ПЭТ-КТ с галием (68Ga-DOTATATE и 68Ga-DOTANOC),
ПЭТ-КТ с глюкозой (ФДГ)
Сцинтиграфия с 111 In-Octreotide,
Особое место в диагностике занимает биопсия – забор фрагмента опухоли для точного определения ее типа. Биопсию возможно выполнить различными методами, например, при ФКС или ФГС. После биопсии фрагмент опухоли отправляется на гистологическое и иммуногистохимическое исследование (под микроскопом) для определения типа и агрессивности опухоли.
Какие из обследований будут использованы в Вашей ситуации будет определяться Вашим лечащим врачом. Часто при обследовании и планировании лечения необходимо получить консультацию у смежного специалиста, например, у кардиолога.
Лечение нейроэндокринных опухолей
Учитывая редкость НЭО и сложность постановки диагноза, перед началом лечения каждый пациент обсуждается мультидисциплинарной командой. В ее состав входят:
специалист лучевой диагностики,
при необходимости – дополнительные специалисты: кардиолог, анестезиолог и т.д.
В ходе разбора клинической ситуации каждого конкретного пациента вырабатывается коллегиальный индивидуальный план лечения, а при необходимости – дополнительного обследования.
Возможности лечения при НЭО:
терапия аналогами Соматостатина,
эмболизация при наличии метастазов в печени.
Часто лечение складывается из комбинации нескольких методов для достижения наиболее хорошего результата. Кроме того, бывают ситуации, когда одному пациенту подходят два варианта лечения с одинаковой эффективностью. Наилучший для Вас вариант лечения Вам расскажет лечащий врач по итогам работы мультидисциплинарной команды.
Сложный случай: что такое нейроэндокринные опухоли и канцероматоз брюшины
А Оксана Голубева рассказала, каково это — быть не врачом, а пациентом, где она искала информацию о своем диагнозе, и почему ей повезло.
Что такое НЭО?
Нейроэндокринные опухоли (НЭО) возникают из нейроэндокринных клеток. Последние расположены практически во всех органах и тканях организма. Эти клетки получают сигналы от нервной системы и выделяют в кровь гормоны – процесс называется нейроэндокринной интеграцией, — поясняет Павел Сорокин.
По словам онколога, нейроэндокринные опухоли редкие и разнообразные, поэтому их тяжело изучать.
Нейроэндокринные опухоли яичников составляют 0.5% от всех нейроэндокринных опухолей. Большинство из них растет медленно и выявляется на 1 стадии. Стандарт лечения в таком случае – удаление опухоли и наблюдение. Если появились метастазы НЭО яичника, то по возможности их тоже необходимо удалять. Но требуется ли какое-то дополнительное лечение, чтобы снизить риск рецидива болезни – неизвестно, — уточняет Павел.
Оксана вспоминает, что первые симптомы проявились около 7-8 лет назад. Вернее, симптом был только один, и он женщину не насторожил.
Ночью меня бросало в пот. Я подумала, что это может быть связано с недавней беременностью и лактацией. Тогда я минимально обследовалась: сходила на осмотр к гинекологу, сделала рентгенограмму легких, сдала лабораторные анализы, в том числе гормоны щитовидной железы. Сомнение вызывало незначительное снижение гемоглобина, которое я связала с недосыпом, погрешностями в диете и обильными менструациями, — уточняет Оксана Голубева.
 |
Долгое время опухоль себя не проявляла. Возможно, так продолжалось бы и дальше, если бы не экстренная госпитализация.
4 февраля прошлого года у меня нестерпимо заболел живот. Прямо с рабочего места я попала на операционный стол. В ходе операции врачи обнаружили опухоль яичника и канцероматоз брюшины,— вспоминает Оксана.
Канцероматоз — не самостоятельное заболевание, а вариант распространения опухоли, при котором она метастазирует по брюшине.
Выглядит это как множественные опухолевые узлы на органах брюшной полости, а также на брюшных стенках. Размер очагов может быть от микроскопических, до огромных – 10 см и более. Количество узлов также отличается – от единичных до не поддающихся счету. Чаще всего канцероматоз брюшины развивается при раке яичников, желудка, аппендикса, толстой кишки и поджелудочной железы. При каждой из этих опухолей он отличается по проявлению, лечению и прогнозу. Человека начинают беспокоить симптомы, связанные с накоплением жидкости в животе (асцит) или большой опухолевой массы. Самое частое – увеличение объема живота (в старых учебниках по гинекологии писали «юбка стала мала в поясе»), появление тяжести в животе, запоры, ощущение опухоли в животе, — поясняет Павел.
Поставить такой диагноз можно до операции: по данным УЗИ, МРТ или КТ. Однако, по словам Павла Сорокина, все эти методы позволяют увидеть только крупные очаги – хотя бы 5 мм. Канцероматоз может выглядеть и как сотни мелких, размером с просяное зернышко, очагов, покрывающих брюшину и внутренние органы.
Достоверно оценить распространенность канцероматоза можно только во время операции. Обычно она начинается с лапароскопии: через небольшой прокол вводится специальная камера, позволяющая разглядеть все отделы брюшной полости, — заключает Павел Сорокин.
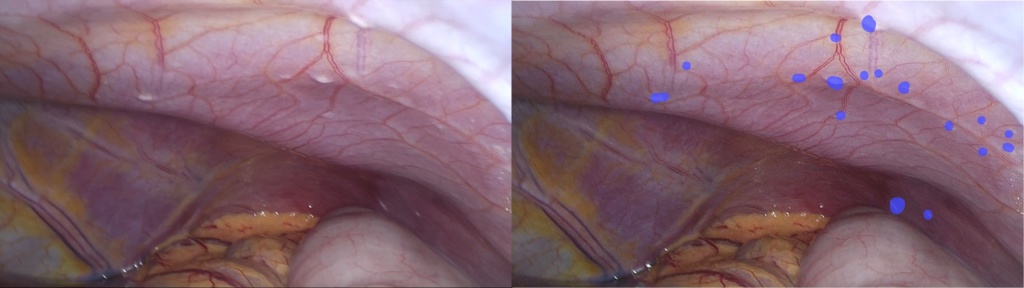 |
Так выглядит канцероматоз брюшины передней брюшной стенки
Сложно исследовать и лечить
С постановкой окончательного диагноза возникли трудности.
Было понятно, что есть нейроэндокринная опухоль яичника и канцероматоз брюшины. Однако НЭО — это очень редкий вид опухолей, который встречается менее, чем в 0.1% случаев от всех новообразований яичников, поэтому их сложно исследовать. У Оксаны опухоль распространилась по брюшине, что встречается еще реже: обычно эти опухоли ограничены яичником.
Опухоль под микроскопом смотрели в четырех ведущих лабораториях Москвы и Санкт-Петербурга, и везде диагноз различался.
А ведь от диагноза зависит план лечения. К тому же, нейроэндокринные опухоли яичника бывают метастатическими. То есть первичная опухоль может быть небольшой и находиться в другом органе, но дать метастаз в яичник, который вырастет в размере и может быть принят за первичную опухоль. Поэтому перед началом лечения требовалось полное обследование, — поясняет Павел Сорокин.
За трудностями в диагностике последовали сложности в назначении лечения.
Для нейроэндокринных опухолей нет стандартного лечения. Весь мировой опыт умещается в нескольких статьях, описывающих пару десятков случаев. Нет однозначного мнения о необходимом объеме обследований, лучшем методе лечения и наблюдении после. Я связался с Вадимом Гущиным – хирургом-онкологом из США, который специализируется на канцероматозе брюшины. И с Марией Дельгранде из Швейцарии, специализирующейся на опухолях яичников. Предложенные ими варианты лечения тоже различались. В итоге мы остановились на циторедуктивной операции, — продолжает Павел.
Операция
Так как я медицинский работник, я не пошла на обследования с первого этапа — с участкового терапевта или онколога. С организацией обследований очень помогали коллеги. И все равно окончательный диагноз мне поставили почти через три месяца! Очень сложно было искать информацию по своему диагнозу. Некоторые сведения я нашла на сайте медицинского общества «МОЛНЭО». Отыскала и пациентскую группу «ВКонтакте», где можно задать вопросы, найти психологическую поддержку и просто поговорить, — делится Оксана.
Оксану ожидала сложная многочасовая операция — циторедуктивная, в ходе которой нужно было полностью освободить брюшную полость от видимой опухоли.
Часто приходится удалять несколько органов, так как их невозможно сохранить, не оставив опухоль. И даже в этом случае нельзя быть уверенным, что не осталось отдельных опухолевых клеток, которые не видны глазу. Чтобы подействовать на них, применяется внутрибрюшная гипертермическая химиоперфузия – HIPEC. В конце операции брюшная полость промывается нагретым раствором химиопрепарата, чтобы подействовать на микроскопические проявления опухоли.
К сожалению, эти операции выполняются в небольшом числе клиник по всему миру, поэтому многие пациенты не могут получить качественное лечение. Это связано со значительной стоимостью самой операции и реабилитации после, необходимости высокой квалификации хирурга и его команды, а также с отбором пациентов, которым эта операция принесет пользу,— объясняет Павел Сорокин.
Оксану прооперировали специалисты из НМИЦ онкологии им. Н.Н. Петрова. В команде врачей был и Павел Сорокин.
 |
По ту сторону
Я чувствовала ужасную слабость, не могла передвигаться без посторонней помощи, нарушилась работа ЖКТ. Две недели я находилась под наблюдением медперсонала в условиях стационара, где получала лекарственную терапию, специальное питание и занималась лечебной физкультурой.
А затем долечивалась амбулаторно. Раз в 10 дней мне нужно было попасть на прием к участковому врачу. Это стоило больших усилий и поддержки со стороны окружающих.
Оказавшись в роли пациента, я в полной мере осознала, как это тяжело — быть больным человеком. Повезло, что я врач. Я представляю, какие вопросы нужно задать, чтобы ускорить решение проблемы. Понимаю, куда нужно обратиться. Если ты не врач, таких знаний у тебя, скорее всего, нет. И тобой никто не занимается. По большому счету ты никому не нужен. Все, что ты можешь организовать, ты делаешь с помощью своих собственных сил и ресурсов,— вспоминает Оксана.
Прогнозы
Прогноз при НЭО яичников обычно хороший – большинство пациенток живут без рецидива многие годы и десятилетия. В случае Оксаны опухоль росла медленно: за несколько месяцев, прошедших от момента установки диагноза до циторедуктивной операции, опухоль не изменилась – это также наталкивает на мысль о ее благоприятном прогнозе, — говорит Павел Сорокин.
Что касается НЭО яичника в сочетании с канцероматозом — тут прогнозы делать сложно из-за недостатка данных.
В литературе встречаются серии и отдельные случаи, когда пациентки жили 10 лет и более после проведенного лечения, — объясняет Павел Сорокин.
С момента операции прошло 7 месяцев. Я работаю, получаю бесплатно один раз в месяц лекарство, уменьшающее проявление симптомов карциноидного синдрома — отлоголоска НЭО, проявляющегося, в частности, в виде сухих приливов и диареи. Выполняю каждые три месяца нейровизуализацию (КТ, МРТ) брюшной полости, контролирую показатели крови.
Жизнь продолжается, после операции она поменялась незначительно. Есть ограничения в питании: сладкое, жирное, кофе, алкоголь, некоторые фрукты исключаются, нельзя много мучного. Не могу поднимать тяжести, пока устаю к концу рабочего дня и недели.
А вообще, я учусь танцевать и считаю себя здоровой,— заключает Оксана Голубева.
Нейроэндокринные опухоли
Нейроэндокринные опухоли – гетерогенная группа эпителиальных новообразований, происходящих из клеток APUD-системы. У большинства больных нейроэндокринными опухолями развивается карциноидный синдром, включающий в себя приливы, боли в животе, диарею, нарушения дыхания, поражение сердечных клапанов и телеангиэктазии. Возможны также гипогликемия, чувство голода, расстройства сознания, судороги, пептические язвы, похудание, диабет, дерматит, тромбозы и тромбоэмболии. Диагноз выставляется с учетом симптомов, данных лабораторных и инструментальных исследований. Лечение – операция, химиотерапия, симптоматическая терапия.
Общие сведения
Нейроэндокринные опухоли (НЭО) – группа новообразований различной степени злокачественности, происходящих из клеток диффузной нейроэндокринной системы, способных продуцировать пептидные гормоны и биогенные амины. Нейроэндокринные опухоли относятся к числу редко встречающихся онкологических заболеваний. Обычно поражают пищеварительную и дыхательную системы, но могут выявляться и в других органах. Возникают спорадически или являются следствием одного из нескольких наследственных синдромов, сопровождающихся развитием множественных нейроэндокринных опухолей в различных органах.
Статистические показатели заболеваемости составляют 2-3 человека на 100 тыс. населения, однако специалисты указывают на то, что в процессе аутопсии нейроэндокринные опухоли обнаруживаются у 8-9 человек на 100 тыс. населения, что свидетельствует о низком уровне прижизненной диагностики. Обычно выявляются у взрослых, мужчины страдают чаще женщин. Лечение осуществляют специалисты в сфере онкологии, гастроэнтерологии, пульмонологии, эндокринологии и других областей медицины (в зависимости от локализации новообразования).
Классификация нейроэндокринных опухолей
С учетом особенностей эмбриогенеза различают три группы нейроэндокринных опухолей:
С учетом локализации выделяют бронхопульмональные нейроэндокринные опухоли и новообразования пищеварительной системы. НЭО бронхов и легких составляют около 3% от всех онкологических заболеваний дыхательной системы и примерно 25% от общего количества нейроэндокринных опухолей. НЭО пищеварительной системы составляют около 2% от всех онкологических процессов данной локализации и более 60% от общего числа нейроэндокринных опухолей. Поражения пищеварительной системы, в свою очередь, подразделяются на эндокринные карциномы (устаревшее название – карциноиды) и другие новообразования (инсулиномы, випомы, глюкагономы, соматостатиномы, гастриномы). Эндокринные карциномы чаще всего встречаются в аппендиксе и тонкой кишке, другие неоплазмы – в поджелудочной железе.
В отдельных случаях нейроэндокринные опухоли образуются из клеток, являющихся производными эндодермы, нейроэктодермы и эмбрионального нервного гребешка, и локализуются в передней доле гипофиза, щитовидной железе, паращитовидных железах, надпочечниках, предстательной железе, молочной железе, почках, коже или яичниках. Нейроэндокринные опухоли, расположенные за пределами дыхательной системы и желудочно-кишечного тракта, составляют около 15% от общего количества новообразований данной группы.
Согласно классификации ВОЗ, все нейроэндокринные опухоли пищеварительной системы вне зависимости от их вида и локализации подразделяются на три категории:
В отличие от новообразований ЖКТ, нейроэндокринные опухоли дыхательной системы сохранили старое название карциноид. В соответствии с классификацией ВОЗ выделяют четыре категории таких неоплазий:
Наряду с перечисленными «обобщенными» классификациями существуют классификации ВОЗ для нейроэндокринных опухолей различной локализации, созданные с учетом диаметра первичного новообразования, глубины прорастания подлежащих тканей, степени вовлечения нервов, лимфатических и кровеносных сосудов, наличия или отсутствия метастазов и некоторых других факторов, оказывающих влияние на течение и прогноз заболевания.
Симптомы нейроэндокринных опухолей
Нейроэндокринные опухоли ЖКТ
Нейроэндокринные опухоли ЖКТ (эндокринные карциномы, карциноидные опухоли ЖКТ) чаще всего выявляются в области червеобразного отростка. Второе место по распространенности занимают неоплазии тонкого кишечника. Нейроэндокринные опухоли толстого кишечника и прямой кишки составляют 1-2% от общего количества онкологических процессов этой анатомической зоны. Новообразования желудка и двенадцатиперстной кишки встречаются относительно редко. У 10% пациентов выявляется генетическая предрасположенность к возникновению множественных нейроэндокринных опухолей.
Все эндокринные карциномы выделяют пептиды и биогенные амины, однако перечень биологически активных соединений и уровень активности секреторных клеток новообразований может существенно варьировать, что обуславливает возможные различия в клинической картине заболевания. Наиболее характерным признаком нейроэндокринных опухолей ЖКТ является карциноидный синдром, обычно возникающий после появления метастазов в печени, сопровождающийся приливами, диареей и болями в животе. Реже при данном синдроме встречаются поражения сердечных клапанов, расстройства дыхания и телеангиэктазии.
Приливы наблюдаются у 90% пациентов с нейроэндокринными опухолями. В качестве основной причины развития приступов рассматривают выброс в кровь большого количества серотонина, простагландинов и тахикининов. Приливы развиваются спонтанно, на фоне употребления алкоголя, эмоционального напряжения или физической нагрузки и длятся от нескольких минут до нескольких часов. Во время приливов у пациентов с нейроэндокринными опухолями выявляется гиперемия лица или верхней половины туловища в сочетании с гипотонией (редко – гипертонией), тахикардией и головокружением.
Диарея может отмечаться как на фоне приступов, так и в их отсутствие и выявляется у 75% больных нейроэндокринными опухолями. Поражение сердечных клапанов развивается постепенно, встречается у 45% пациентов. Патология обусловлена фиброзом сердца, возникающим в результате длительного воздействия серотонина. У 5% пациентов с карциноидным синдромом наблюдается пеллагра, проявляющаяся слабостью, нарушениями сна, повышенной агрессивностью, невритом, дерматитом, глосситом, фотодерматозом, кардиомиопатией и когнитивными расстройствами.
У 5% больных нейроэндокринными опухолями отмечается атипичное течение карциноидного синдрома, обусловленного выбросом в кровь гистамина и 5-гидрокситриптофана. Обычно этот вариант выявляется при НЭО желудка и верхней части двенадцатиперстной кишки. Атипичный карциноидный синдром при нейроэндокринных опухолях проявляется головной болью, приливами, бронхоспазмом и слезотечением. Во время приливов выявляется непродолжительная гиперемия лица и верхней половины туловища, сопровождающаяся жаром, потливостью и кожным зудом. По окончании приливов в области покраснения образуются многочисленные телеангиэктазии.
Опасным осложнением нейроэндокринных опухолей является карциноидный криз. Обычно такой криз развивается на фоне хирургического вмешательства, инвазивной процедуры (например, биопсии) или сильного стресса, но может возникать и без видимых внешних причин. Состояние сопровождается резким падением артериального давления, выраженной тахикардией и сильным брохноспазмом. Представляет опасность для жизни, требует проведения неотложных лечебных мероприятий.
Другие нейроэндокринные опухоли
Инсулиномы – нейроэндокринные опухоли, в 99% случаев возникающие в тканях поджелудочной железы, в 1% случаев – в области двенадцатиперстной кишки. Как правило, протекают доброкачественно, обычно бывают одиночными, реже – множественными. Женщины страдают чаще мужчин. У 5% больных нейроэндокринные опухоли развиваются на фоне генетических нарушений. Проявляются гипогликемией, чувством голода, нарушениями зрения, спутанностью сознания, гипергидрозом и дрожанием конечностей. Возможны судороги.
Випомы – нейроэндокринные опухоли, обычно возникающие в поджелудочной железе, реже – в легких, надпочечниках, тонкой кишке или средостении. Панкреатические нейроэндокринные опухоли, как правило, протекают злокачественно, внепанкреатические – доброкачественно. Наследственная предрасположенность выявляется у 6% больных. Основным симптомом нейроэндокринной опухоли являются опасные для жизни, изнуряющие хронические поносы, вызывающие нарушения водно-электролитного баланса с развитием судорог и сердечно-сосудистых расстройств. Среди других проявлений болезни – гиперемия верхней половины тела и гипергликемия.
Глюкагономы – нейроэндокринные опухоли, всегда локализующиеся в поджелудочной железе. В 80% случаев протекают злокачественно, обычно метастазируют в печень, реже – в лимфоузлы, яичники и позвоночник. Возможна диссеминация брюшины. Средний размер нейроэндокринной опухоли на момент постановки диагноза составляет 5-10 см, у 80% больных при первичном обращении выявляются метастазы в печени. Глюкагономы проявляются снижением веса, диабетом, расстройствами стула, стоматитом и дерматитом. Возможны тромбозы, тромбоэмболии и психические нарушения.
Диагностика и лечение нейроэндокринных опухолей
Диагноз устанавливается на основании клинических симптомов, результатов лабораторных и инструментальных исследований. При эндокринных карциномах определяют уровень серотонина в крови и 5-ГИУК в моче. При инсуломах проводят исследование крови на содержание глюкозы, инсулина, проинсулина и С-пептида. При глюкагономах выполняют анализ крови на глюкоген, при випомах – на вазоактивный интестинальный пептид, при гастриномах – на гастрин. Кроме того, план обследования больных с подозрением на нейроэндокринную опухоль включает в себя УЗИ органов брюшной полости, КТ и МРТ органов брюшной полости, ПЭТ, сцинтиграфию и эндоскопические исследования. При подозрении на злокачественный характер опухоли осуществляют биопсию.
Радикальным методом лечения нейроэндокринной опухоли является ее оперативное иссечение в пределах здоровых тканей. Из-за множественности новообразований, затруднений при определении расположения небольших узлов и высокой частоты метастазирования полное удаление нейроэндокринных опухолей у значительной части больных не представляется возможным. Для уменьшения клинических проявлений заболевания назначают симптоматическое лечение с использованием октреотида и других аналогов соматостатина. При быстром росте злокачественных новообразований показана химиотерапия.
Прогноз при нейроэндокринных опухолях
Прогноз зависит от типа, степени злокачественности и распространенности неоплазии. Средняя пятилетняя выживаемость больных эндокринной карциномой составляет 50%. У пациентов с карциноидным синдромом этот показатель снижается до 30-47%. При гастриноме без метастазов до пяти лет с момента постановки диагноза удается дожить 51% больных. При наличии метастазов пятилетняя выживаемость пациентов с такой нейроэндокринной опухолью снижается до 30%. Прогноз при глюкагономе неблагоприятен, однако средние показатели выживаемости точно не установлены из-за редкой встречаемости данного типа нейроэндокринной опухоли.