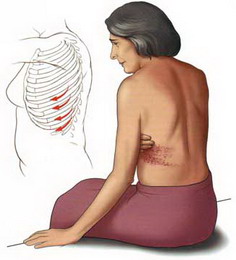
Постгерпетическая невралгия
Реактивировавший вирус распространяется по ходу нервов, вызывая боль и появление высыпаний или мелких пузырьков на коже. Как правило, высыпание опоясывающего лишая и боль обычно встречаются на одной стороне туловища или головы. Чаще всего, высыпания бывают в области грудной клетки. Заболевание обычно протекает в течение нескольких недель и проходит бесследно. Но иногда вирус повреждает нервные волокна, что и проявляется болями и другими проявлениями после исчезновения высыпаний. Это и есть постгерпетическая невралгия
Симптомы постгерпетической невралгии варьируют (в зависимости от индивидуальных особенностей конкретного человека) и могут включать в себя сильные боли, онемение, покалывание, парестезии в зоне, подвергшейся вирусной инфекции. Постгерпетическая невралгия может влиять отрицательным образом, как на повседневную жизнь, так и на трудоспособность. Но, в настоящее время, существуют достаточно эффективные способы лечения этого состояния (физиотерапия, медикаментозное лечение).
Факторы риска
Опоясывающим лишаем могут заболеть только те, кто перенес ветряную оспу. Но есть определенные группы, больше подверженные постгерпетической невралгии:
Большое значение имеет ранее лечение опоясывающего лишая. Лечение, начатое в течение 2-3 дней после появления высыпаний, может помочь уменьшить симптоматику и избежать риск появления постгерпетической невралгии.
Причины
Постгерпетическая невралгия имеет определенный патогенез. Нервы по своей структуре похожи на электрические провода, которые проходят по всему телу и проводят импульсы из центральной нервной системы и обратно, с информацией о состоянии органов и тканей. Чувствительные нервы передают болевые ощущения, температуру, тактильные ощущения.
Постгерпетическая невралгия возникает, когда вирус опоясывающего лишая повреждает чувствительные нервы. Поврежденные нервы начинают плохо функционировать и посылать болевые импульсы в ЦНС. Это приводит к появлению хронических болей или нарушений чувствительности в определенных зонах тела.
Симптомы
Симптомы постгерпетической невралгии, как правило, встречаются только в области тела, пораженной опоясывающим лишаем, и включают:
Диагноз
Если появились боли после эпизода высыпаний или нарушения чувствительности, то необходимо обратиться к врачу. Диагностика основывается на истории болезни, осмотре и лабораторных исследованиях (необходимы для исключения других заболеваний). Инструментальные методы диагностики (КТ, МРТ, ЭМГ, УЗИ) назначаются только в том случае, если есть необходимость в дифференциальной диагностике.
Прогноз
ЛФК, физиотерапия и медикаментозное лечение в большинстве случаев помогают уменьшить симптоматику и восстановить качество жизни. Особенно, если лечение проводится своевременно.
Лечение
Медикаментозное лечение:
Профилактика
Определенные антивирусные препараты могут помочь предотвратить или уменьшить последствия опоясывающего лишая, таким образом, уменьшая риск постгерпетической невралгии:
Физиотерапия помогает уменьшить боль, снять воспаление. Применяются различные методики ( в том числе и чрескожная электростимуляция ).
ЛФК помогает восстановить эластичность связок и мышц. Упражнения могут проводиться как на тренажерах, так и виде гимнастики.
Иглорефлексотерапия. Этот метод достаточно эффективен для восстановления проводимости и уменьшения болевого синдрома.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
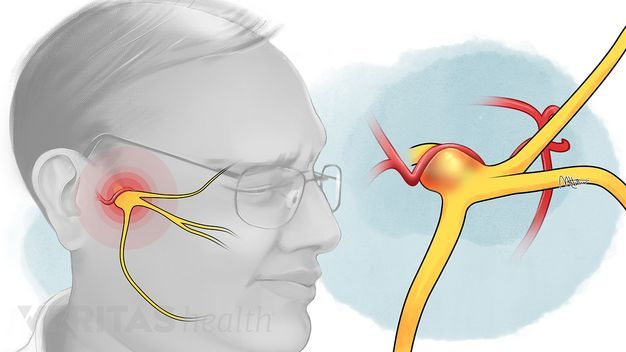
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.

Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
Болезни периферической нервной системы
Болезни периферической нервной системы (невриты, полиневриты, невропатии).
В числе наиболее часто диагностируемых заболеваний периферической нервной системы человека выделяют несколько форм невритов, плакситов, невралгий, а также всевозможные разновидности данных патологий, имеющие различную топографию и проявляющиеся чаще всего резкими, а иногда слабыми болями перманентного характера. К слову, столь распространенный радикулит тоже является периферическим поражением.
Болезни периферической нервной системы являются наиболее распространенными в неврологической клинике и составляют до 50% амбулаторных больных. Не представляя, как правило, угрозы для жизни больных, они служат основной причиной утраты трудоспособности.
Причинами поражения периферической нервной системы могут быть острые и хронические инфекции, травмы, интоксикации, гиповитаминозы, ишемии, переохлаждения, компрессии, дегенеративные изменения в позвоночнике.
Патоморфологически при поражении периферического нерва наблюдается сначала набухание и распад миелиновой оболочки, пролиферация шванновских клеток, а затем наступают структурные изменения в самих нервных волокнах. При этом в соединительнотканных оболочках нерва отмечается расширение сосудов, экссудация, периваскулярный отек, кровоизлияния.
Если в этиопатогенезе преобладают воспалительные явления, то периферичекую патологию обозначают с окончанием «ит», если метаболические — то «ия». Если причиной болезни являются дегенеративные изменения позвоночника, то диагноз дополняют словами «вертеброгенный», «спондилогенный».
Патологии периферической нервной системы по месту локализации
В зависимости от места локализации и патогенеза различают следующие заболевания периферической нервной системы.
Неврит (невропатия) — болезнь, при которой патоморфологические изменения в нерве сопровождаются нарушением двигательных, чувствительных и вегетативных функций. Невралгия характеризуется приступами болей по ходу нерва без признаков его органического поражения.
Эта патология периферической нервной системы обусловливается преимущественно метаболическими, дегенеративными процессами в нервном волокне, при незначительных воспалительных изменениях в нем.
Самыми распространенными формами нарушений периферической нервной системы являются вертеброгенная патология (остеохондрозы), невриты (невропатии) и невралгии. Причем наиболее часто страдают те нервы, чьи стволы проходят через узкие костные каналы — лицевой, тройничный, седалищный.
Нарушения нервной системы периферического характера: лицевые невриты
Неврит глазодвигательного нерва. Заболевание преимущественно сосудистого, воспалительного, диабетического генеза. Наблюдается при интракраниальных опухолях.
Такой периферический неврит проявляется опущением верхнего века (птозом), расширением зрачка (мидриазом), расходящимся косоглазием и двоением в глазах (диплопией).
Лечение соответственно этиологии болезни, витаминотерапия, биостимуляторы.
Невропатия (неврит) лицевого нерва. Встречается чаще поражений других черепных нервов.
Этот неврит периферического нерва развивается остро или подостро. Различают периферический и центральный паралич лицевого нерва.
Периферический паралич характеризуется асимметрией лица — лицо перекошено в здоровую сторону. На стороне поражения кожные складки сглажены, глаз не закрывается (лагофтальм), при попытке закрыть глаз глазное яблоко подворачивается вверх (симптом Белла), пища застревает за щекой, оскал зубов больше в здоровую сторону. Возможны сухость глаза или слезотечение, расстройства слуха, вкуса и слюновыделения.
При центральном параличе наблюдаются только сглаженность носогубной складки и опущение угла рта.
Осложнением этого заболевания периферических нервов может быть стойкая контрактура пораженных мышц и тонический спазм мышц — лицевой гемиспазм.
Диагностика основывается на клинических данных и для уточнения диагноза иногда проводят ЛOP-исследование, рентгенографию черепа, компьютерную томографию.
Лечение этого заболеванич периферической нервной системы должно начинаться рано и соответствовать причине поражения. При инфекционно-воспалительном генезе назначают салицилаты, уротропин, индометацин, ацикловир, преднизолон.
Параллельно этиологическому лечению назначают сосудорасширяющие препараты дибазол, эуфиллин, трентал, никотиновую кислоту, противоотечные (лазикс, фуросемид, гипотиазид), витамины группы С 5-7 дня заболевания назначают тепловые процедуры (УВЧ, парафин, озокерит). В восстановительном периоде применяют прозерин, алоэ, ФиБС, ультразвук с гидрокортизоном на сосцевидный отросток и пораженную половину лица, электростимуляцию мышц лица, ЛФК, адящий массаж, иглорефлексотерапию. При отсутствии эффекта в течение 12 месяцев прибегают к нейрохирургическому вмешательству.
Уход заключается закапывании увлажняющих глазных капель и ношении очков днем. На ночь закладывают глазную мазь и закрывают глаза повязкой.
Профилактика: избегать переохлаждений, противоэпидемические мероприятия.
Невриты периферических нервов конечностей: симптомы и лечение невропатий
Невропатия лучевого нерва. Проявляется симптомом «свисающей кисти», при этом больной не может разогнуть руку в лучезапястном и локтевом суставах, не может отвести большой палец и супинировать ладонь, снижается карпорадиальный рефлекс, нарушается чувствительность на тыльной поверхности 1, 2, 3-го пальцев.
Невропатия локтевого нерва характеризуется деформацией кисти по типу «птичьей лапы» в результате паралича и атрофии мелких мышц кисти; нарушением приведения и разведения пальцев; болями и снижением чувствительности на 5 и 4-м пальцах.
Невропатия срединного нерва. Проявляется нарушением сгибания кисти и пальцев в межфаланговых суставах, противопоставления большого пальца; нарушением чувствительности по латеральной поверхности ладони и 1-4-го пальцев. Также симптомами такой периферической невропатии являются атрофия мышц предплечья и уплощение ладони по типу «обезьяньей лапы». Больной не может сжать пальцы в кулак. Характерны сильные боли с каузалгическим оттенком и выраженные вегетососудистые и трофические расстройства (гипергидроз, гиперкератоз, ломкость ногтей, атрофия и цианоз кожи).
Невропатия наружного кожного нерва бедра (болезнь Рота). Возникает в результате инфекции, интоксикации (алкоголь, никотин, сахарный диабет), атеросклероза, длительного травмирования нерва. Эта невропатия периферического нерва проявляется парестезиями и болями по наружной поверхности бедра. Боли усиливаются ночью и, особенно, в вертикальном положении и при ходьбе. Определяется гипер- или гипестезия по наружной поверхности бедра.
Невропатия (неврит) малоберцового нерва. Характеризуется свисанием стопы и невозможностью разгибания ее и пальцев. Больной не может стать на пятку. Атрофируются мышцы передней поверхности голени. Нарушается чувствительность по наружной поверхности голени и тыльной поверхности стопы. Походка становится степпажной, «петушиной».
Невропатия (неврит) большеберцового нерва. Приводит к нарушению сгибания стопы и пальцев. Больной не может стать на носок. Атрофируются мышцы задней поверхности голени, и угасает ахиллов рефлекс. Отмечаются нарушения чувствительности по задней поверхности голени, подошве; выраженные боли и вегетативно-трофические расстройства.
Лечение периферической невропатии конечностей включает применение витаминов В, С, никотиновой кислоты, экстракта алоэ, прозерина, при необходимости — противоболевые средства.
Широко используется физиолечение:
Уход заключается в предупреждении стойких парезов и контрактур (подвешивание, повязки, лонгеты для фиксации конечности, ортопедическая обувь), обучении больного элементам лечебной гимнастики. Если нет восстановления в течение двух месяцев, показана операция.
Поражения периферических нервов: невралгии
Невралгия тройничного нерва. Болезнь периферических нервов с выраженным болевым синдромом и рецидивирующим течением.
Причиной могут быть инфекции, интоксикации, атеросклероз, переохлаждение, патологические процессы на основании черепа, в придаточных пазухах носа, зубах, глазницах, сужение костных отверстий.
Основной симптом этого заболевания периферической системы — приступы резкой стреляющей боли в зоне иннервации одной или нескольких ветвей нерва. Боль длится несколько секунд, реже — минут. Провоцируется боль волнением, жеванием, разговором, прикосновением языка к чувствительным точкам (курковым) слизистой рта и десен. У больных поэтому может развиться навязчивый страх, и, чтобы не спровоцировать приступ, они застывают, задерживают дыхание, боятся совершить малейшее движение. Приступы могут сопровождаться покраснением половины лица, судорогами мимических мышц, слезотечением, обильным выделением из носа. В межприступный период можно обнаружить гиперстезию в зоне пораженной ветви и болезненность в точке ее выхода.
При поражении узла тройничного нерва наблюдаются постоянные жгучие боли и герпетические высыпания. Особенно опасен герпетический кератит при поражении первой ветви нерва.
Лечение в первую очередь направлено на устранение причины заболевания.
Далее назначают аналгезирующие и противовоспалительные средства (анальгин, седалгин, реопирин, индометацин, пенталгин):
Для подавления невралгических пароксизмов применяют карбамазепин (финлепсин), триметин, конвулекс клоназепам, нейронтин, ламиктал:
Также стимулируют метаболические процессы (ретаболил, солкосерил, актовегин, витамины группы В):Также применяют баклофен:При герпетических высыпаниях назначают ацикловир, герпесин:
Из физиолечения применяют УВЧ, УФО, диадинамические токи, СМТ, электрофорез новокаина, лазеротерапию..
Уход заключается в создании охранительного режима, профилактики переохлаждения больного и кормления его негорячей, хорошо протертой пищей.
Невралгия крылонёбного узла (синдром Сладера). Болезнь вызывается теми же причинами, что и невралгия тройничного нерва. Симптомами этого заболевания периферической нервной системы являются приступы боли в области глаза, корня носа, челюсти, зубов с распространением на язык, мягкое нёбо, ухо, шейно-плечелопаточную зону. Иногда боль охватывает половину головы, в ней появляются шум, головокружение, звон в ухе. При этом половина лица краснеет, усиливаются слезо- и слюнотечение. Приступ длится до одного часа.
Лечение и уход проводятся по той же схеме, что и при невралгии тройничного нерва. В качестве местной терапии проводят смазывание новокаином среднего носового хода.
Невралгия языкоглоточного нерва. Встречается чаще у пожилых людей. Причины — атеросклероз, опухоли, рубцы, остеофиты. Для этого нарушения периферической системы характерны приступы сильных болей в корне языка, миндалинах, с иррадиацией в ухо, глаз, шею. При этом больной испытывает сухость во рту, кашель, обильное слюновыделение.
Лечение проводится, как и при невралгии тройничного нерва; местно — смазывание корня языка кокаином.
Невралгия затылочного нерва. Вызывается переохлаждением, инфекциями, дегенеративными процессами в позвоночнике, арахноидитами и опухолями задней черепной ямки. Болезнь характеризуется приступами боли в одной половине затылка, иррадиирующими в ухо, шею, надплечье, лопатку. Боли усиливаются при движениях, кашле, чихании. Возможно вынужденное положение головы. При этом нарушении периферического характера отмечается болезненность точек выхода нерва и расстройства чувствительности в области затылка.
Лечение основного заболевания, противоболевые препараты, сосудорасширяющие, витамины, местно — УФО, УВЧ.
Межреберная невралгия. Может быть первичной и вторичной, т.е. возникающей на фоне других заболеваний, особенно при патологии позвоночника (остеохондроз, опухоли, туберкулез) и внутренних органов (легких, плевры, печени).
Для болезни характерны опоясывающие, стреляющие боли, распространяющиеся от позвоночника по межреберным промежуткам вокруг грудной клетки. Боли усиливаются при движениях, глубоком вдохе. Отмечаются расстройства чувствительности в зоне иннервации межреберных нервов, болезненность паравертебральных и межреберных точек. Возможны выпадения брюшных рефлексов и парез мышц брюшного пресса. При вовлечении в процесс межпозвонкового ганглия появляются симптомы опоясывающего лишая. Для уточнения диагноза необходимо тщательное обследование больного с целью исключить вторичный характер невралгии.
Лечение включает устранение причины заболевания, обезболивающие средства (анальгин, баралгин, диклофенак, индометацин):
Противосудорожные (финлепсин, по 0,2 г 1—2 раза в день):
Витамины, физиолечение (УВЧ, ДДТ),
Уход предусматривает создание щадящего режима, выбор удобного положения, профилактику переохлаждения.
Опоясывающий лишай (ганглионит, герпетическая межреберная невралгия). Болезнь вызывается нейротропным вирусом herpes zoster и провоцируется переохлаждением. В спинномозговых узлах и их черепных аналогах развивается воспалительный процесс, распространяющийся на нервы и корешки.
Болезнь начинается с общего недомогания, повышения температуры и боли в зоне иннервации пораженного ганглия (чаще всего в грудном отделе). Спустя 2-3 дня в месте боли появляются покраснение и высыпания очень болезненных пузырьков, наполненных серозной жидкостью. Везикулы часто нагнаиваются, образуя пустулы, которые покрываются корочкой, отпадающей через несколько дней.
При поражении гассерова узла высыпания появляются на коже лба, верхнего века, спинке носа и на оболочках глаза, что может закончиться кератитом и слепотой.
У некоторых больных, перенесших опоясывающий лишай, надолго остается боль (постгерпетическая невралгия) и возможны рецидивы.
Лечение включает противовирусные препараты (ацикловир 0,8 х 3, ретровир 0,25 х 5, валацикловир), дезинтоксикацию (гемодез), дегидратацию (фуросемид), курантил, противоболевые средства (азафен 0,025 х 6, пиразидол 0,05 х 3, мексилетин, финлепсин, амитриптилин, герпесин):
Местно применяют теброфеновую мазь, гассипол, УФО.
Полиневриты и полиневропатии периферических нервов
Полиневропатия — токсическое поражение нервов в результате интоксикации организма, метаболических нарушений, аллергических реакций, циркуляторных расстройств. Если наряду с нервами поражается их корешковая часть, то определяют полирадикулоневрит.
Анатомически при полирадикулоневрите определяются воспалительные изменения (отек, гиперемия, инфильтрация) корешков, а в периферических нервах видны признаки распада миелина и дегенерации осевых цилиндров. Причем, если патологический процесс ограничивается мезенхиальными образованиями оболочек и сосудов, то это — интерстициальный неврит. Если же к нему присоединяется поражение нервных волокон (демиелинизация, распад осевых цилиндров), то — интерстициально-паренхиматозный неврит. При полиневропатиях происходят дегенеративные изменения нервов с преобладанием распада их миелиновых оболочек или нервных волокон.
Полиневриты и полиневропатии проявляются болями и парестезиями в дистальных отделах конечностей, периферическими параличами, расстройствами чувствительности по типу «перчаток» и «носков» и вегетативно-трофическими нарушениями (сухость, истончение кожи или гиперкератоз ее, цианоз, трофические язвы).
Инфекционный полиневрит вирусной этиологии характеризуется острым началом с общим недомоганием, повышением температуры, болями и парестезиями в конечностях.
В дальнейшем развиваются слабость, атрофии, параличи мышц рук и ног, нарушения чувствительности. Нервные стволы резко болезненны при пальпации. Обратное развитие симптомов протекает медленно.
Лечение включает противовирусные препараты, антибиотики, аналгетики, кортикостероиды, витамины, биостимуляторы.
Острый инфекционный полирадикулоневрит возникает обычно в холодное время года, начинается остро с подъема температуры, катаральных явлений, болей и парестезий в дистальных отделах конечностей. Определяются нарушения чувствительности по периферическому типу, болезненность нервных стволов, симптомы натяжения, дистальные параличи и вегетососудистые расстройства.
Одной из наиболее частых форм множественного поражения нервной системы является острый инфекционный полирадикулоневрит Гийена-Барре. Болезнь начинается остро с подъема температуры и катаральных явлений, обычно в холодное время года. У больных появляется быстро нарастающая слабость в ногах, затруднение ходьбы, боль по ходу нервных стволов.
Характерны симметричные вялые параличи, начинающиеся с нижних конечностей и охватывающие мышцы туловища, верхних конечностей, шею, поражения черепных нервов, расстройства чувствительности и резкая белковоклеточная диссоциация в спинномозговой жидкости. Течение этой формы болезни доброкачественное.
Лечение заключается в подавлении аутоиммунной воспалительной реакции (преднизолон, или его аналоги, внутривенно струйно до 1,5-2,1 г в сутки первые 3 дня с последующим снижением дозы и переходом на таблетированные препараты), введении антибиотиков (бензилпенициллин до 20 млн ЕД в сутки, гентамицин, рифампицин) и гексаметилентетрамина:Уменьшении боли (анальгин, вольтарен): Дезинтоксикации (гемодез, глюкоза):Улучшении нервно-мышечной передачи (прозерин внутримышечно по 1-2 мл два раза в сутки, галантамин, АТФ, витамины группы В):Применяют также иммуноглобулин и плазмаферез: При нарушении акта глотания внутривенно капельно вводят глюкозу, альбумин, гидролизин; при нарушении дыхания проводят реанимационные мероприятия. После затихания острых явлений проводят ультрафиолетовое облучение, сеансы УВЧ, легкий массаж, пассивные движения, вводят биостимуляторы и витамины. Спустя 2-3 месяца после затихания процесса можно назначать сероводородные и радоновые ванны, грязевые аппликации, занятия ЛФК. Дифтерийный полиневрит возникает через две-три недели после перенесенной дифтерии. При нем поражаются преимущественно черепные нервы — блуждающий, лицевой и отводящий. Особенно опасно появление бульбарных расстройств. После выздоровления голос на долгие годы может остаться глухим.Лечение осуществляют срочным введением анти-дифтерийной сыворотки (5-10 тыс. ЕД). Для предупреждения анафилактической реакции сначала вводят под кожу 0,5-1,0 мл сыворотки, а через 12-24 часа — всю дозу.
Аллергический (антирабический) полиневрит является следствием аллергической реакции на вакцину. После начала прививок у больного появляются головокружение, слабость, диспепсия, диффузные боли. Затем повышается температура; появляются рвота, неукротимая, сильная головная боль, развиваются вялые параличи конечностей и тазовые нарушения. Обратное развитие симптомов быстрое.
Диабетическая полиневропатия развивается на фоне гипергликемии. Для нее характерны парестезии, зуд и боли в ногах, расстройства чувствительности в дистальных отделах конечностей, угасание ахилловых и коленных рефлексов. Возможно поражение глазодвигательных нервов и вегетативных ганглиев.
Лечение включает коррекцию гипергликемии (диабетон, инсулин), витамины, трентал, копламин, ноотропы, аналгетики, биостимуляторы, анаболические стероиды, липостабилы, тиоктацид:
Алкогольная полиневропатия развивается подостро при хронической алкогольной интоксикации. Болезнь начинается с парестезий, жгучей боли в стопах на фоне резко выраженных вегетативных расстройств (цианоз, похолодание, потливость) конечностей.
В дистальных отделах развиваются парезы, нарушается поверхностная и глубокая чувствительность (сенситивная атаксия), появляются атрофии мышц. Весьма характерен корсаковский синдром — потеря памяти на недавние и текущие события, конфабуляция, временная и пространственная дезорганизация.
Лечение заключается в исключении алкоголя, назначении больших доз витаминов группы В, бенфогамма, миль-гамма, вазодилятаторов (спазвин) и других средств, применяемых при полиневропатиях.
Полиневропатия беременных связана с нарушением витаминного обмена, недостаточностью функции печени. Характерны парезы, нарушения чувствительности по периферическому типу, угасание рефлексов расстройства вегетативной иннервации в виде гипергидроза, похолодания конечностей. Возможен синдром Ландри.
Поражения периферической нервной системы: плекситы
Шейный плексит вызывается инфекциями, опухолями, туберкулезом и травмами шейного отдела позвоночника. Проявляется болями и нарушениями чувствительности в области затылка, уха, шеи, верхних отделах лопатки и плеча. Характерны нарушения функции диафрагмального нерва (нарушение дыхания, икота, полная или частичная неподвижность диафрагмы).
Плечевой плексит возникает после травм плеча, перелома ключицы, инфекций, патологии позвоночника и легких. В зависимости от локализации поражения различают верхний, нижний и тотальный плечевой плексит.
Верхний (паралич Дюшенна-Эрба) проявляется болями в верхней трети плеча, снижением рефлекса с т. biceps, затруднением отведения плеча, супинации, сгибания руки в локтевом суставе, а также нарушение чувствительности по наружной поверхности плеча и предплечья.
Нижний (паралич Дежерин-Клюмпке) характеризуется болями и расстройствами чувствительности по внутренней поверхности плеча и предплечья, парезом и атрофией мышц кисти и предплечья, снижением карпорадиального рефлекса. Возможен синдром Горнера-Бернара.
Тотальный плексит встречается редко, характеризуется болями в над- и подключичной области, иррадиирующими в руку, выпадением рефлексо
в, парезами и нарушением чувствительности во всей руке, грубыми вегетативно-сосудистыми расстройствами.
Пояснично-крестцовый плексит возникает вследствие инфекций, интоксикаций, болезней органов малого таза и брюшной полости, в период беременности, при патологических родах и травмах позвоночника и тазовых костей. Клинически плексит проявляется болями и нарушением чувствительности в области ягодицы, бедра и голени, выпадением коленного и ахиллового рефлексов, парезом стопы и атрофией мышц ягодиц и бедер.
Лечение аналогично лечению полиневропатии.