Феномен непорочного зачатия: Случаи, когда женщины беременели без контактов с мужчинами
Среди животных размножение без участия мужского пола встречается в основном у беспозвоночных, это так называемый партеногенез. У позвоночных животных он встречается лишь у 70 видов, среди которых в основном рыбы и рептилии. У млекопитающих ничего подобного неизвестно.
Американские девственницы

С 1995 по 2009 годы в США в рамках исследования репродуктивного здоровья было проведено массовое медицинское обследование почти 8 тысяч беременных женщин. И некоторые его результаты оказались весьма интересными, к примеру одна женщина из каждых 200 утверждала, что до того как она забеременела, у нее никогда не было сексуальных отношений с мужчинами.
Из 7870 обследованных женщин в возрасте от 15 до 28 лет о подобном рассказали 45 женщин. Они же уверяли, что также не использовали сперму анонимных доноров и не участвовали в ЭКО.
Впрочем, эти результаты выглядели не слишком надежными после того как оказалось, что многие из этих женщин в целом были мало осведомлены о сексуальных отношениях, так как родились в строгих религиозных семьях и их родители не беседовали с ними на тему секса и ничего не объясняли о контрацепции.
Младенец из-за пули
Это случай произошел во время американской войны за независимость. Одна из военных стычек однажды произошла на поле, рядом с которым стоял дом, где жила мать с двумя взрослыми дочерьми. И однажды в одного из солдат, стоявшего неподалеку, попала вражеская пуля. Он вскрикнул и упал на землю.
Этот момент был замечен полковым врачом, который тут же кинулся помогать несчастному. Он обнаружил, что пуля задела по касательной мошонку и повредила одно яичко. Врач кое-как зашил рану и едва он закончил, как из дома выбежала женщина и закричала, что ее дочь ранена пулей, прилетевшей с улицы и пробившей окно.
Врач оставил раненного солдата и побежал в дом, где обнаружил женщину с проникающим ранением в низу живота. Он сумел извлечь из раны часть пули и оставил женщину в удовлетворительном состоянии.
Через 8 месяцев врач проезжал по тому же району и решил зайти в этот дом и проверить, все ли в порядке с раненой женщиной. Он нашел ее не только здоровой, но и с сильно увеличенным животом, что примерно соответствовало 8-месячной беременности.
Спустя некоторое время эта женщина стала рожать и тот же врач, который теперь принимал роды, с удивлением увидел, что эта женщина девственна. Когда на свет появился ребенок, оказавшийся мальчиком, у него была небольшая опухоль в районе мошонки. Врач решил удалить ее и с еще большим изумлением увидел, что это не опухоль, а крошечный осколок от пули.
Всю эту историю врач подробно описал в своем дневнике. По всему выходило, что пуля, повредившая яичко солдата, занесла сперматозоиды в яичник женщины, когда попала ей в живот. От этого женщина и забеременела, при этом оставаясь девственницей. Но вот каким образом осколок пули образовался именно на месте мошонки младенца объяснить оказалось невозможным.
Китайская девственница
В 2019 году жительница китайского города Гуйян родила ребенка, при этом уверяя, что у нее никогда в жизни не было сексуальных контактов с мужчинами. Более того, она вообще не знала, что беременна, пока не попала в больницу с сильными болями в районе поясницы.
Врачи обследовали женщину и сообщили ей, что боли вызваны начавшимися родовыми схватками и что она вот вот родит ребенка. Женщина была в большом шоке и не сразу поверила в такой диагноз.
На протяжении предыдущих месяцев она никогда не ощущала ничего, что заставило бы ее провериться на беременность, у нее не было утренней тошноты и она не чувствовала в себе ребенка.
Не особо тактичный врач предположил, что может быть женщина была очень пьяна, когда мужчина занимался с ней сексом, поэтому она и не помнит, однако пациентка заявила, что она вообще не пьет, так как у нее аллергия на алкоголь. Кроме того по словам женщины, у нее даже никогда не было бойфрендов.
Потом женщина стала настаивать на том, чтобы врачи формально удостоверились, что она действительно девственница, а позже ей сделали кесарево и на свет появился нормальный здоровый ребенок.
Частичный партеногенез у человека
В 1995 году британские генетики сообщили о первом случае «частичного партеногенеза» у человека.
Справедливости ради, стоит сказать, что у млекопитающих и ранее иногда наблюдались случаи когда женская яйцеклетка сама по себе начинала делиться как при оплодотворении. Но все это обычно приводило лишь к возникновению доброкачественной опухоли под названием тератома.
Британские генетики изучали кровь 3-летнего мальчика, когда обнаружили, что в его клетках содержаться лишь ХХ-хромосомы (женские хромосомы), вместо обычных для мужчин ХY-хромосом. Они решили, что произошла какая-то ошибка, однако даже с помощью особо точного оборудования так и не смогли найти в крови мальчика следов Y-хромосомы.
Потом они взяли образец кожи мальчика и в нем все-таки обнаружили ХY-хромосомы. Это заставило их очень внимательно изучить ДНК этого мальчика. Как правило каждый ребенок получает Х-хромосому от своей матери и отца, но обе ХХ-хромосомы этого мальчика пришли от его матери.
По версии исследователей, этот странный случай произошел когда в организме женщины начался процесс самопроизвольного деления яйцеклетки, а вскоре в эту же яйцеклетку попал сперматозоид, после чего ребенок начал развиваться как все обычные эмбрионы.
Ребенок монахини
В 1742 году в Баварии сестра Жозефина Розенталь забеременела и была очень смущена этим явлением, как и другие монахини в их женском монастыре. Еще более странным это стало, когда специальная медицинская проверка выявила, что сестра Жозефина все еще девственница.
На 8 месяце беременности у Жозефины начались схватки и на свет появилась девочка, которую назвали Марией. Она выжила, несмотря на недоношенность, а вот сестра Жозефина вскоре после родов умерла от сильного кровотечения.
Маленькая Мария была очень слабой, но монахини сумели выходить ее и со временем стали считать ее святой, называя божественным ребенком. Когда Марии исполнилось 33 года, она внезапно заболела загадочной болезнью. Лечение не давало никаких результатов и вскоре Мария умерла. По словам монахинь, она повторила путь Иисуса Христа.
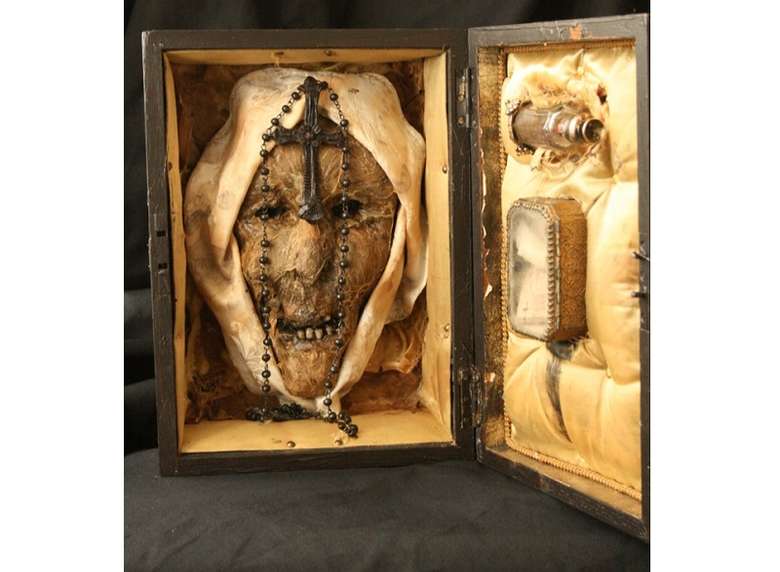
Мумифицированные останки головы Марии Розенталь и сейчас хранятся в этом монастыре, а еще немного ее высушенной крови в маленьком флаконе и прядь ее волос.
Существует легенда, что монахини специально сохранили эту кровь, потому что и Жозефина и ее дочь Мария на самом деле были внутренними гермафродитами, то есть внутри их тела могла самостоятельно оплодотвориться и развиться новая человеческая жизнь.
Есть также неподтвержденные сведения о том, что в 1950-х годах некие врачи нелегально заполучили частичку останков Марии Розенталь и провели их исследование. Они якобы выяснили, что на момент своей смерти Мария тоже была беременной и вынашивала ребенка. Может быть именно эта необычная беременность и повлияла так негативно на ее организм, отчего она скончалась.
ЭКО: непорочное зачатие и победа над бесплодием
ЭКО: непорочное зачатие и победа над бесплодием
Роберт Эдвардс
Более 10% всех пар во всем мире не могут зачать ребенка естественным образом. Для большинства из них это настоящая трагедия, и долгое время репродуктивная медицина не могла помочь этим людям. Но в наши дни в случаях, когда бесплодие вызвано тем, что мужская и женская половые клетки — сперматозоид и яйцеклетка — не могут встретиться естественным путем, то есть внутри тела женщины, на помощь приходит экстракорпоральное (то есть «за пределами тела») оплодотворение.
Британский ученый Роберт Эдвардс начал фундаментальное изучение биологии оплодотворения еще в 1950-х годах. Его усилия увенчались успехом 25 июля
1978 года, когда благодаря его исследованиям родился первый в мире «ребенок из пробирки». Несмотря на некоторые опасения, вскоре стало ясно, что методика ЭКО — это первая помощь бездетным парам, а «дети из пробирки» ничем не отличаются от тех, что были зачаты традиционным путем. В 2010 году Роберту Эдвардсу была присуждена Нобелевская премия по физиологии и медицине «за разработку метода экстракорпорального оплодотворения».
Благодаря фундаментальным исследованиям Эдвардса и разработке метода их практического применения родилось новое направление в медицине. А еще родились более 4 млн детей, зачатых благодаря ЭКО.
Новая эра в репродуктивной медицине началась символично — с опытов Роберта Эдвардса над кроликами. Эксперименты показали, что яйцеклетки крольчих могут быть оплодотворены спермой в пробирках. Затем эмбрионы вводились в матку самки, и через положенное время у нее рождалось здоровое потомство. Эдвардс немного сомневался по поводу того, что подобный метод годится для оплодотворения женских яйцеклеток: ведь их жизненный цикл весьма отличается от кроличьего. А Эдвардс вместе со своими коллегами подробнейшим образом изучил, как происходит созревание женских яйцеклеток, какие гормоны регулируют этот процесс и в какой момент они готовы к оплодотворению. Он также определил наиболее благоприятные условия для мужских половых клеток. Первый крупный успех ждал ученого в 1969 году: яйцеклетка, взятая у женщины, согласившейся участвовать в эксперименте, была оплодотворена в пробирке.
Однако на этом этапе дело застопорилось: оплодотворенная яйцеклетка делилась только один раз, после чего погибала. Эдвардс резонно предположил, что яйцеклетки должны созреть в яичниках будущей матери до определенной стадии, прежде чем их заберут для ЭКО. Поэтому он стал сотрудничать с гинекологом Патриком Степто, одним из пионеров в области лапароскопии. Технология, которую разработал Степто, позволяла осмотреть яичники с помощью оптического прибора и получить яйцеклетки. После извлечения яйцеклетки из яичника ученые помещали ее в культуру с питательной средой и добавляли туда сперматозоиды. В питательной среде оплодотворенная яйцеклетка делилась так же, как в естественных условиях, и формировала эмбрион из восьми клеток. Его и решено было подсаживать в матку пациентки для дальнейшего развития. Проанализировав уровень гормонов пациентов, Эдвардс и Степто смогли определить наилучший момент для оплодотворения и тем самым увеличить шансы на успех.

В 1977 году супруги Лесли и Джон Браун пришли к ним в клинику после девяти лет неудачных попыток завести ребенка: у Лесли была непроходимость фаллопиевых труб. Супругам была проведена ЭКО-терапия. Когда оплодотворенная яйцеклетка развилась в эмбрион из восьми клеток, его подсадили в матку миссис Браун. Через девять месяцев с помощью кесарева сечения на свет появился здоровый ребенок Луиза Браун. День ее рождения, 25 июля 1978 года, стал началом нового этапа в медицине. Окрыленные успехом Эдвардс и Степто основали в Кембридже первый в мире Центр ЭКО-терапии. Степто был его директором со дня основания и до самой своей смерти в 1988 году, а Эдвардс — бессменным научным руководителем вплоть до выхода на пенсию. В Центре искусственного оплодотворения шло постоянное развитие и усовершенствование методов ЭКО, а гинекологи и клеточные биологи со всего мира проходили здесь стажировку. К 1986 году благодаря ЭКО-терапии, проведенной в этом Центре, родилось 1000 детей — то есть, около половины всех детей, рожденных после ЭКО в то время во всем мире. В том же 1986 году первый ребенок из пробирки появился и в России.
Сегодня ЭКО — признанный метод лечения бесплодия во всем мире. С момента своего открытия он получил несколько важных усовершенствований. Например, стало возможно оплодотворять яйцеклетку конкретным сперматозоидом с помощью микроинъекции. Этот метод используют, когда диагностируют мужские факторы бесплодия: недостаток сперматозоидов или их недостаточную подвижность. Другое усовершенствование метода ЭКО заключается в том, что созревшие яйцеклетки, пригодные для ЭКО, определяют теперь уже не с помощью лапароскопии, как раньше, а неинвазивным методом — ультразвуком. Забирают, а точнее аспирируют их с помощью иглы.
ЭКО стало безопасной и эффективной терапией. Последующие долгосрочные исследования показали, что здоровье рожденных в результате ЭКО детей ничем не отличается от здоровья их «обычных» ровесников. Однако по-прежнему далеко не каждая процедура ЭКО заканчивается родами. Дети рождаются примерно в 20– 30% случаев. Осложнения при ЭКО крайне редки и связаны с преждевременными родами при многоплодной беременности или со значительным возрастом первородящей женщины. Чтобы уменьшить риск, женщине, как правило, подсаживают не больше двух эмбрионов и ограничивают ее возраст для процедуры ЭКО. Еще одно ограничение, действующее в том числе в России, — нельзя выбирать пол ребенка. Исключение составляют случаи, когда возникает вероятность, что ребенок родится с генетическим заболеванием, зависящим от пола, например с гемофилией.
В 2010 году, когда благодаря ЭКО в мире насчитывалось уже примерно 4 млн новых людей, Луиза Браун и несколько других таких же «особенных» детей уже сами стали родителями. И это, вероятно, лучшее доказательство безопасности и успешности ЭКО-терапии. Сегодня открытие Роберта Эдвардса каждый день делает счастливыми многих людей во всем мире.
Патология системы гемостаза и ее влияние на репродуктивную функцию
Многие исследования и открытия в области гемостазиологии помогли пересмотреть причины, патогенез, концепцию лечения и профилактики важнейших осложнений беременности (синдром привычной потери плода, преждевременная отслойка нормально расположенной плаценты, гестозы, антенатальная гибель плода, тромботические осложнения у беременных и в послеродовом периоде) [5].
Физиологические и патологические изменения в системе свертывания
Беременность – особенное состояние организма, при котором происходят существенные изменения гемостаза: на фоне гормональных перестроек меняется тонус сосудистых стенок, растет потенциал свертывающей системы крови, увеличивается объем циркулирующей крови. Нарушение этого хрупкого равновесия в системе гемостаза на фоне беременности может привести к высокому риску развития тромботических осложнений, кровотечений и акушерских потерь [4].
Частота этих осложнений существенно возрастает при носительстве генетических дефектов системы гемостаза, объединенных термином «наследственная тромбофилия» (мутация в гене протромбина, Лейденовская мутация, дефицит АТ III, дефицит протеина С и S, дезагрегационная тромбоцитопатия и т. д.), и при приобретенных формах нарушениях гемостаза (гипергомоцистеинемия, АФС, СКВ, метабо- лический синдром, варикозная болезнь вен и т. д.) [4]. Сравнительно недавно стала изучаться роль тромбофилии и в патогенезе развития нарушений имплантации плодного яйца, нарушений формирования маточно-плацентарного кровотока и, соответственно, в формировании гестозов («токсикозов») у беременных. Таким образом, наличие тромбофилии представляет серьезный риск не только для исхода беременности, но и является угрозой жизни и здоровью беременной женщины и плоду [2].
Клинические проявления тромбофилий во время беременности очень многообразны. Но своевременное выявление, диагностика (комплекс включает в себя такие исследования, как генетический анализ, гомоцистеин, антифосфолипидные антитела, оценка функционального состояния тромбоцитов, коагулограмма) и правильная трактовка анамнеза и показателей позволяют диагностировать наличие тромбофилии и, соответственно, вовремя начать лечение для предотвращения осложнений (как акушерских, так и тромботических) [2].
Клинический пример 1:
«Пациентка А. 28 лет. Диагноз: наследственная предрасположенность к тромбофилии (гете- розиготы F2, F13, ITGB3, FGB), состоявшийся тромбоз в анамнезе (ТЭЛА после кесарева сечения (КС) 2012 г.). Обратилась на малом сроке беременности. Ведение беременности на низкомолекулярных гепаринах (НМГ), антиагрегантах, симптоматической терапии. Мониторинг показателей гемостаза, допплера. Коррекция терапии по показателям. Плановое КС. Профилактика тромботических осложнений в послеродовом периоде (НМГ в течение 6 нед.).»
Классификации тромбофилий
Методы диагностики тромбофилии
«Пациентка Д. 42 года. Д-з: наследственная предрасположенность к тромбофилии (гетерозиготы F5, PAI-1, ITGA2, MTHFR677), СППП, возрастной фактор, латентный железодефицит. В анамнезе: роды – 2, замершие беременности на раннем сроке – 3. Обрати- лась после ЗБ. Проведены восстановительная терапия и дообследование, прегравидарная подготовка. При наступлении беременности продолжена терапия: НМГ, фолиевая кислота, антиоксиданты, препараты железа. Срочные роды. Профилактика тромботических осложнений в послеродовом периоде (НМГ в течение 6 нед.).»
Своевременное выявление рисков тромботических осложнений, рисков патологии и угрозы вынашивания беременности позволяет правильно сформировать эффективные методы профилактики и лечения. При таком подходе терапия действует на основную причину заболевания, а не только купирует симптоматику [1].
Основные принципы терапии
Клинический пример 3:
«Пациентка В. 33 г. Д-з: наследственная предрас-положенность к тромбофилии (патологиче-ская гомозигота PAI-1, гетерозиготы интегрин а2, в3, FGB), первичное бесплодие, сочетанный фактор (ЭКО – 1 отрицательный результат, два криопереноса – отрицательный результат). УЗИ с цветовым допплеровским картированием (ЦДК): гипоплазия эндометрия, нарушение показателей гемодинамики маточного кровотока. Обратилась для планирования криопереноса. Подготовка к криопереносу (НМГ, антиагреганты, антиоксиданты). Показатели на фоне лечения с положительной динамикой. Произведен криоперенос. Получена беременность (бихориальная, биамниотическая двойня). Ведение беременности на НМГ, контроль показателей гемостаза. Коррекция назначений по показателям (На 5–6 нед. – ретрохориальная гематома (РХГ), на 20–21 нед. – нарушение гемодинамики маточно-плацентарного кровотока 1А степени). Плановое КС 35–36 нед. Профилактика тромботических осложнений в послеродовом периоде (НМГ).»
Базовыми препаратами в процессе подготовки, ведения беременности и послеродового периода, конечно, являются противотромботические препараты – низкомолекулярные гепарины, антиагреганты, а также фолиевая кислота в индивидуально подобранной дозировке и, по показаниям, вспомогательная терапия (препараты железа, антиоксиданты, препараты прогестерона, глюкокортикоиды) [3].
1. Доброхотова Ю. Э., Щеголев А. А., Комраков В. Е. и др.; Под ред. Ю. Э. Доброхотовой, А. А. Щеголева. Тромботические состояния в акушерской практике. – М.: ГЭОТАР-Медиа, 2010.
2. Макацария А. Д., Бицадзе В. О. Тромбофилические состояния в акушерской практике. – М.: РУССО, 2001. – 704 с.
3. Мхеидзе Н. Э. Клиническое значение выявления генетической и приоб- ретенной тромбофилии у беременных с преждевременной отслойкой нормально расположенной плаценты в анамнезе. – М., 2006.
4. Репина М. А., Сумская Г. Ф., Лапина Е. Н. Наследственные нарушения системы гемостаза и беременность. – СПб, 2008.
5. Физиология и патология гемостаза. Под ред. д. м. н. проф. Н. И. Стуклова. – М.: ГЭОТАР-Медиа, 2016.
Не нужно бояться хронического аутоимунного тиреоидита
В практике эндокринолога существует 2 страшилки: гормоны и хронический аутоимунный тироидит (ХАИТ). И если гормоны бывают разные, среди них могут попасться те, которых опасаться следует, то опасность ХАИТа явно переоценена.
Что такое ХАИТ? Это выработка организмом антител к своей щитовидной железе. Антитела долгое время атакуют ни в чём неповинный орган и очень часто могут уничтожить его совсем. Страшно.
Первый кошмар, с которым сталкиваются пациенты – повышение антител к тиреопероксидазе (ТПО). Причём, нормальные значения антител очень низкие (обычно до 6 ед), на этом фоне даже 30 ед кажутся кошмаром. Между тем, изолированное повышение антител к ТПО (т.е. если уровень гормонов ТТГ, Т4 свободного и Т3 свободного находятся в пределах нормы), ещё не повод для лечения.
С антителами к тиреоглобулину (ТГ) ситуация ещё интереснее: они к ХАИТу отношения сами по себе не имеют, могут подняться «за компанию». Изолированное повышение антител к тиреоглобулину (когда антитела к ТПО не повышены) диагностически значимо только при полностью удалённой щитовидной железе. В остальных ситуациях это случайная находка, скажем так «личное дело самого организма, не касающееся эндокринолога».
Второй «кошмар» ХАИТа: изменения на УЗИ. Они обычно очень красочно описываются врачами, будя разные ассоциации у пациентов. На самом деле, врачи просто описывают типичную ситуацию, которая происходит со щитовидной железой, если она в беде.
Только по УЗИ диагноз ХАИТа поставить нельзя.
Чем грозят человеку изменения щитовидной железы при ХАИТе? Ничем. В рак это состояние не перерастёт, оперировать его не надо, на другие органы не расползётся.
Когда антитела к ТПО всё-таки имеют значение?
И вот мы плавно подошли к третьему кошмару ХАИТа: пожизненная заместительная гормональная терапия (ЗГТ). Звучит ужасно, но на деле это означает всего одна таблетка с утра. Ограничений и противопоказаний, в принципе, нет никаких.
Четвёртый кошмар ХАИТа – набор веса на ЗГТ. Его не будет. Вы просто заменяете натуральный гормон искусственно произведённым. К счастью, произведённым очень хорошо, поэтому организм разницу не чувствует и живёт себе дальше.
Следует отметить, что ХАИТ был впервые описан японцем Хашимото (поэтому заболевание иногда и называют тироидит Хашимото) в 1912 году, ЗГТ пациенты получают уже не менее 30-ти лет. За это время по препаратам накоплен обширный материал, подтверждающий, что они не влияют ни на продолжительность жизни, ни на её качество.
Наблюдаться с ХАИТом обязательно нужно, но кратность обследований должен определить врач индивидуально. Она зависит от нескольких причин: возраста, уровня ТТГ исходно, назначенной дозы препарата. Скажем сразу, что ежегодное УЗИ в этот список однозначно не войдёт.
Автор: Эндокринолог, кандидат медицинских наук Таныгина Наталья Ивановна.
Вся правда о непорочном зачатии
Непорочное зачатие. Миф или все-таки реальность? Всего известно 16 случаев непорочного зачатия у людей, произошедших в Африке и странах Европы. Врачи считают, что в этих «чудесах» повинна бактерия, которая обычно проживает в организмах насекомых.
Биологи уже давно открыли, что для животного мира непорочное зачатие не редкость. Таким путем размножаются многие беспозвоночные животные, а в некоторых случаях и некоторые виды птиц и ящериц. Это спасает вид от вымирания, если по каким-либо причинам поблизости нет ни одной особи мужского пола.
А судмедэксперты хорошо знают, что при стрессовых ситуациях, влиянии высоких температур и в других экстремальных ситуациях женская яйцеклетка может начать делиться, даже если не оплодотворена. Некоторые ученые даже утверждают, что если женщина предрасположена, то ей может быть достаточно. просто долго попариться в бане, и яйцеклетка начнет превращаться в организм. Правда, скорее всего, она вскоре погибнет.
Как же происходит непорочное зачатие?
В яйцеклетке, готовой к оплодотворению, содержатся 23 хромосомы – носительницы пола. При «непорочном зачатии» 23 женские хромосомы, созревшие для оплодотворения, делятся на две половинки каждая, и в яйцеклетке образуется 46 необходимых для новой жизни хромосом. После этого яйцеклетка может начать дробиться и развивать эмбрион, притом исключительно женского пола.
Врачи считают, что в этих «чудесах» повинна бактерия, которая обычно проживает в организмах насекомых, но может переселиться в человека, стимулируя деление яйцеклетки и образуя зародыш. Бактерия истребляет зародыши мужского пола или же превращает их в женские.
Но среди этих случаев нет-нет да и попадется что-либо необъяснимое, как, например, история с монашкой, которая забеременела через 20 лет, после того как дала обет целомудрия. Кто знает, может, мужчины скоро исчезнут, и женский организм страхуется от подобных катастроф?





