Неонатальные судороги новорожденных что это
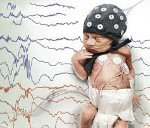
Многие маленькие дети вздрагивают или дрожат при стимуляции, или подергиваются во сне. В противоположность этому судороги происходят без стимуляции. Обычно наблюдаются повторяющиеся, ритмические (клонические) движения конечностей, несмотря на ограничение движения, часто сопровождаемые движениями глаз и изменениями дыхания. В большинстве неонатальных отделений сейчас применяется длительная одноканальная ЭЭГ (усиленная интегрированная ЭЭГ, также называемая монитором мозговой функции) для подтверждения изменений электрической возбудимости головного мозга. Причины судорог представлены ниже.
Причины неонатальных судорог:
• ГИЭ.
• Инфаркт мозга.
• Септицемия / менингит.
• Метаболические.
• Гипогликемия, гипо-/гипернатриемия.
• Гипомагниемия.
• Гипокальциемия.
• Врождённые метаболические нарушения.
• Зависимость от витамина В6.
• Внутричерепное кровоизлияние.
Когда бы ни отмечались судороги, необходимо исключить или немедленно начать лечить гипогликемию и менингит. УЗИ головного мозга проводится для выявления кровоизлияния или мальформации мозга. Для выявления ишемических поражений или некоторых мальформаций мозга может потребоваться МРТ головного мозга. Лечение должно быть направлено на устранение причин, насколько это возможно. Продолжающиеся или повторные судороги купируются антиконвульсантами, хотя их эффективность в подавлении судорог значительно ниже, чем у старших детей. Прогноз зависит от причины патологии.
Инфаркт мозга (неонатальный инсульт) как причина судорог у новорожденных. Инфаркт в бассейне средней мозговой артерии может проявляться судорогами в первые 12-48 ч у рождённых в срок новорождённых. Судороги могут быть фокальными или генерализованными. В отличие от младенцев с ГИЭ другие патологические клинические проявления отсутствуют. Диагноз подтверждается МРТ. Предполагается тромботический механизм как вследствие тромбоэмболии плацентарных сосудов, так и иногда вследствие врождённой тромбофилии.
Несмотря на выраженные патологические изменения на МРТ, прогноз относительно благоприятный, лишь у 20% формируется гемипарез или эпилепсия в более позднем младенческом возрасте или в раннем детстве.
Гипогликемия как причина судорог у новорожденных
Гипогликемия чаще всего развивается в первые 24 ч жизни у младенцев со ЗВУР, рождённых до срока, от матерей с сахарным диабетом, крупных для своего гестационного возраста, находящихся в состоянии гипотермии, полицитемии или страдающих любым заболеванием. У младенцев с задержкой развития и недоношенных мало депонированного гликогена, а у младенцев от матерей с диабетом, наоборот, его достаточное количество, однако гиперплазия инсулярных клеток поджелудочной железы приводит к высокому уровню инсулина. Симптомы включают дрожание, раздражительность, апноэ, летаргию, сонливость и судороги.
Существует согласованное определение гипогликемии у новорождённых. У многих младенцев имеется толерантность к низкому уровню глюкозы в крови в первые несколько дней жизни, поскольку они способны утилизировать лактат и кетоны в качестве запасов энергии. Согласно последним доказательным данным, предполагается, что уровень глюкозы выше 2,6 ммоль/л необходим для оптимального развития нервной системы, хотя в первые 24 ч после рождения у многих бессимптомных младенцев возникает транзиторное снижение уровня глюкозы ниже этого уровня.
Имеются доказательные данные о том, что пролонгированная симптоматическая гипогликемия может вызвать перманентные неврологические нарушения.
Гипогликемию обычно можно предотвратить ранним и частым кормлением молоком. У младенцев с высоким риском гипогликемии проводится регулярный мониторинг глюкозы крови у постели. Если у младенца без симптомов два раза зафиксированы низкие показатели глюкозы (т.е.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Неонатальные судороги
Неонатальные судороги – синдром пароксизмальных мышечных сокращений, дебютирующий в первые 28 дней после рождения. Проявляется генерализованными или фокальными судорогами, сопровождающимися вегетативной симптоматикой, иногда с нарушением дыхания. На ЭЭГ наблюдается типичная картина эпилептического припадка, что в совокупности с анамнезом и клинической картиной подтверждает диагноз неонатальных судорог. Лечение комплексное. Проводится этиотропная терапия, обязательно назначение противосудорожных препаратов, может потребоваться ИВЛ. Прогноз чаще неблагоприятный.
Общие сведения
Неонатальные судороги фактически являются разновидностью симптоматической эпилепсии с привязкой к периоду новорожденности. Распространенность составляет от 1 до 16 случаев на 1000 новорожденных, патология чаще встречается у мальчиков. Играет роль степень доношенности ребенка, у недоношенных детей частота встречаемости выше, а течение более тяжелое. Неонатальные судороги занимают особое место в педиатрии, поскольку последствия судорожного синдрома необратимы, особенно если речь идет о ребенке в первый месяц жизни. Летальность составляет 15-40%, среди выживших детей высок процент инвалидизации. Нозология не до конца изучена, при современной базе знаний причины около 10% случаев патологии остаются невыясненными.
Причины и классификация неонатальных судорог
Мозг ребенка на момент рождения находится в незрелом состоянии, продолжают образовываться новые нейроны и межнейрональные связи. Этим обусловлена его высокая судорожная готовность. Как следствие, спектр причин, способных вызвать неонатальные судороги, очень широк. Чаще всего приступы провоцируются гипоксически-ишемической перинатальной энцефалопатией, которая является осложнением беременности и родов. Также судороги сопровождают травмы головного мозга с внутричерепными кровоизлияниями, опухоли головного мозга, внутриутробные инфекции и аномалии развития центральной нервной системы.
Неонатальные судороги могут быть связаны не только с церебральной патологией. Часто судорожный синдром обусловлен нарушениями метаболизма. Это могут быть наследственные патологии обмена конкретных витаминов, минералов и пр., в частности – пиридоксиновая зависимость, гипокальциемия, нарушения обмена мочевины, лизосомальные болезни накопления. Редко встречаются неонатальные судороги токсического генеза, когда у детей, рожденных от наркозависимых матерей, наблюдается своеобразный синдром отмены (неонатальный абстинентный синдром), проявляющийся судорожными припадками и другой симптоматикой. Подобная клиника характерна также в случае приема трициклических антидепрессантов и некоторых других препаратов во время беременности.
Клиническая классификация основана на типе судорожного синдрома. Выделяют тонические, клонические, миоклонические и атипичные судороги. Клиническая картина различается в зависимости от причины, но разные виды судорог могут наблюдаться под воздействием одного этиологического фактора. Также разделяют первичные (наследственные) и симптоматические неонатальные судороги. Лишь в 10% случаев судорожный синдром наблюдается изолированно. В МКБ-10 различают доброкачественные семейные неонатальные судороги и раннюю миоклоническую энцефалопатию, которая является злокачественным вариантом патологии. В остальных 90% случаев судорожный синдром сопровождается другой симптоматикой, специфичной для каждой конкретной нозологии.
Симптомы неонатальных судорог
Первые клинические проявления могут наблюдаться с момента рождения либо появиться спустя несколько дней и даже недель после периода благополучия или на фоне диагностированного заболевания. Время возникновения симптоматики зависит от основного диагноза. Тонические судороги чаще встречаются у недоношенных детей. Ребенок при этом запрокидывает голову, вытягивает руки вдоль туловища, характерно закатывание глазных яблок вверх, иногда отмечаются нарушения дыхания. Неонатальные судороги такого типа свидетельствуют о повреждении передних структур мозга и наблюдаются обычно в первые дни и часы жизни ребенка.
Чаще всего в клинической практике встречаются клонические и миоклонические неонатальные судороги, проявляющиеся генерализованными или локальными подергиваниями. Последний вариант характерен для травмы и кровоизлияния. Миоклонические неонатальные судороги развиваются практически при любом заболевании с клиникой судорожного синдрома. Редко встречаются атипичные проявления, выражающиеся в ритмичном подергивании глазных яблок, чмокании, вегетативных приступах. Отмечается цикличность возникновения симптоматики. Такой тип неонатальных судорог часто сопровождает негрубые аномалии развития головного мозга.
Диагностика неонатальных судорог
Постановка диагноза часто затруднена, поскольку неонатальные судороги могут быть обусловлены множеством разных причин, при этом судорожный синдром далеко не всегда занимает ведущее место в клинике. Большую роль играет выяснение анамнеза матери – учитываются имеющиеся соматические заболевания, семейный анамнез. Кроме того, педиатр выясняет особенности протекания беременности и родов. Возможно наличие диагностированной внутриутробной инфекции, родовой травмы новорожденных, недоношенности и т. д. Для разных заболеваний характерно начало судорог спустя различное время после рождения, и это также облегчает постановку конкретного диагноза.
Патологическая электрическая активность в головном мозге фиксируется при помощи ЭЭГ-исследования. Как правило, энцефалограмма обнаруживает комплексы «пик-волна» и медленные волны. Вне приступа наблюдается полное отсутствие патологических изменений на ЭЭГ либо незначительные изменения. Аномалии головного мозга и опухоли подтверждаются при помощи КТ и МРТ. Анализ спинномозговой жидкости пациентов с неонатальными судорогами позволяет выявить нарушения, характерные для внутриутробных инфекций, а также помогает в диагностике кровоизлияний. Метаболические синдромы и болезни накопления можно заподозрить по сопутствующим симптомам, диагноз подтверждается специфическими лабораторными тестами.
Лечение и прогноз неонатальных судорог
Лечение осуществляется в отделении интенсивной терапии, обязательно постоянное наблюдение и врачебный контроль, ребенку часто требуется респираторная поддержка. В терапии используются противосудорожные препараты. Такое лечение является симптоматическим, но его проведение жизненно необходимо, поскольку судорожный синдром сам по себе чрезвычайно опасен для жизни ребенка. Чем большее количество приступов переносит малыш, тем более тяжелый вред наносится его здоровью и тем хуже прогноз для дальнейшей жизни. Одновременно проводится этиотропная терапия: антибиотики и противовирусные препараты, оперативное лечение травм и опухолей, дегидратационная терапия, специфические препараты для лечения различных метаболических синдромов и др.
Прогноз чаще неблагоприятный. Исключение составляют доброкачественные семейные неонатальные судороги. Хорошо корректируется судорожный синдром, вызванный гипокальциемией. Любое другое заболевание, как правило, оказывает необратимое повреждающее действие на центральную нервную систему ребенка, что в дальнейшем приводит к нарушению социальной адаптации, отставанию в умственном развитии (ЗПР, олигофрения) и инвалидности. Высока смертность по причине неонатальных судорог, чаще летальные исходы наблюдаются у недоношенных детей, при массивных травмах и кровоизлияниях, грубых аномалиях развитиях и септических осложнениях. Предупредить неонатальные судороги можно только своевременной терапией основного заболевания.
Неонатальные судороги новорожденных что это
Наиболее распространенная причина неонатальных судорог, гипоксически-ишемическая энцефалопатия. Причиной неонатальных судорог может служить множество других заболеваний, включая метаболические заболевания, инфекции, травмы, нарушения структуры мозга, кровоизлияния, эмболию и заболевания матери. Поскольку судороги в периоде новорожденности могут указывать на серьезное, потенциально опасное и потенциально обратимое состояние, необходима организация своевременного и грамотного подхода к обследованию новорожденных с судорогами.
Подробное исследование неврологического статуса новорожденного может раскрыть причину эпилептических приступов. Осмотр глазного дна может выявить признаки хориоретинита, что позволяет предположить внутриутробную инфекцию. В этом случае показано определение титров антител к возбудителям врожденных инфекций (TORCH) у матери и ребенка. Синдром Экарди, который диагностируется только у девочек, включает ряд признаков: колобома радужной оболочки, ретинальные лакуны, резистентные эпилептические приступы и отсутствие мозолистого тела. При осмотре кожных покровов можно видеть гипопигментированные пятна, характерные для туберозного склероза, или типичные покрытые корочками везикулярные высыпания при синдроме недержания пигмента. Оба нейрокутанных синдрома ассоциированы с генерализованными миоклоническими приступами дебютирующими в раннем возрасте. Необычный запах тела предполагает врожденное нарушение метаболизма.
Необходимы анализы крови для определения концентрации глюкозы, кальция, магния, электролитов и азота мочевины. Если предполагается гипогликемия, показано исследование сыворотки с помощью тест-полоски «Dextrostix», чтобы лечение могло начинаться немедленно. Гипокальциемия может возникать изолированно или в сочетании с гипомагниемией. Пониженный сывороточный уровень кальция часто ассоциируется с родовой травмой или инсультом (гипоксически-ишемическая энцефалопатия) в перинатальном периоде. Другие причины неонатальных судорог включают диабет у матери, недоношенность, синдром Ди Джорджи и высокое содержание фосфора в пищевом рационе. Гипомагниемия ( 150 ммоль/л), что может служить причиной судорог новорожденных.
ЛП показана практически всем новорожденным с судорогами, если причина приступов не связана с метаболическими нарушениями, такими как гипс гликемия или вторичная гипокальциемия, обусловленная высоким содержанием фосфатов в пищевом рационе; в последнем случае в межприступном периоде состояние ребенка соответствует норме и наблюдается быстрый эффект при адекватной терапии. Результаты ЛП могут указывать на бактериальный менингит или асептический энцефалит. Быстрая диагностика и адекватная терапия улучшают прогноз у этих детей.
Кровь в СМЖ указывает на травму сосудистого сплетения при проведении пункции или на субарахноидальное/интравентрикулярное кровоизлияние. Исследование ликвора после центрифугирования может помочь в дифференциальной диагностике других состояний. Прозрачная надосадочная жидкость указывает на травму сосуда (путевая кровь), в товремя как ксантохромный цвет позволяет диагностировать субарахноидальное кровоизлияние. Однако у здоровых новорожденных с умеренно выраженной физиологической желтухой может быть желтоватый оттенок СМЖ, что делает результат исследования надосадочной жидкости менее надежным в неонатальном периоде.
Многочисленные врожденные нарушения метаболизма могут служить причиной судорог у новорожденных. Поскольку эти состояния часто наследуются по аутосомно-рецессивному или X-сцепленному рецессивному типу, необходимо собрать подробный семейный анамнез и определить, были ли случаи судорог или смерти в раннем возрасте среди сиблингов и близких родственников больного. Определение уровня аммония сыворотки важно для выявления аномалий цикла мочевины (цикла Кребса), таких как дефицит орнитинтран-карбамилазы, аргининосукцинатлиазы и карбамоилфосфатсинтетазы. Кроме генерализованных клонических судорог в первые дни жизни у новорожденных с этими заболеваниями наблюдаются летаргия, прогрессирующая до комы, анорексия, рвотa и выбухающий родничок. Если при исследовании газового состава крови выявляется дефицит анионов и метаболический ацидоз с гипераммониемией, необходимо срочное определение уровня органических кислот в моче для исключения метилмалоновой или пропионовой ацидемии.
Болезнь кленового сиропа мочи необходимо подозревать, если метаболический ацидоз сочетается с генерализованными клоническими судорогами, рвотой и повышением мышечного тонуса (мышечной ригидностью) на первой неделе жизни.
Результат скринингового теста с использованием 2,4-динитрофенилгидразина, выявляющего кетопроизводные в моче, положителен при этом заболевании. Другие метаболические заболевания, которые могут служить причиной судорог у новорожденных, включают некетотическую гипергликемию (тяжелое заболевание с летальным исходом, выраженным повышением уровня глицина в плазме и СМЖ, стойкими генерализованными судорогами и летаргией, быстропрогрессирующей до комы), кетотическую гипергликемию (при которой судороги сочетаются с рвотой, электролитными нарушениями и метаболическим ацидозом), болезнь Ли (которую можно предположить при повышение уровня лактата в крови и СМЖ или увеличении соотношения лактат/пируват). Необходимо также исключать недостаточность биотинидазы.
При нарушении техники местной анестезии во время родов возможно случайное введение местного анестетика в организм плода, что может спровоцировать сильные тонические судороги. Состояние новорожденных в этих случаях часто расценивается как следствие травматичных родов; при рождении отмечаются мышечная гипотония, нарушение стволовых рефлексов, признаки дыхательных нарушений, иногда требующие ИВЛ. При осмотре можно видеть место прокола кожи и разрыв мягких тканей головы. Повышение уровня анестетика в плазме новорожденного подтверждает диагноз. Лечение включает поддерживающую терапию и форсированный диурез посредством внутривенного введения жидкости в сочетании с мониторингом, позволяющим предупредить ее избыточное поступление в организм.
Доброкачественные семейные судороги новорожденных характеризуются аутосомно-доминантным типом наследования; судороги дебютируют на 2-3-й день жизни, частота достигает 10-20 приступов в сутки. В межприступном периоде патология не выявляется. Судороги самопроизвольно прекращаются на 1-6-м месяце жизни. Так называемые судороги пятого дня возникают на 5-й (4-6-й) день жизни у здоровых новорожденных без каких-либо неврологических нарушений. По характеру судороги мультифокальные. Они продолжаются только в течение суток (24 ч), прогноз благоприятный.
Пиридоксиновая зависимость — редкое заболевание, которое необходимо исключать у новорожденных с признаками фетального дистресса (патологическое состояние плода при внутриутробной гипоксии, асфиксии), если генерализованные клонические судороги дебютируют вскоре после родов. Судороги отличаются резистентностью к традиционным антиконвульсантам, таким как фенобарбитал и фенитоин. При сборе анамнеза возможно предположение, что судороги такого характера возникали внутриутробно. В некоторых случаях симптомы пиридоксиновой зависимости появляются позже — в грудном или раннем детском возрасте. Заболевание наследуется по аутосомно-рецессивному типу. Хотя точный биохимический дефект при этом заболевании неизвестен, пиридоксин необходим для синтеза глутаматдекарбоксилазы, которая участвует в синтезе ГАМК. Детям грудного возраста с этим заболеванием необходимо вводить пиридоксин в больших дозах, чтобы поддерживать синтез ГАМК на адекватном уровне.
При подозрении на пиридоксинзависимые судороги рекомендуется внутривенное введение пиридоксина в дозе 100-200 мг во время записи ЭЭГ. Если диагноз пиридоксиновой зависимости верен, судороги прекращаются вскоре после введения пиридоксина и ЭЭГ возвращается к норме в течение нескольких часов. Однако такой эффект от первого внутривенного введения пиридоксина наблюдается не во всех случаях пиридоксиновой зависимости. Пероральный прием пиридоксина в дозе 10-20 мг/сут в течение 6 нед. рекомендуется новорожденным в тех случаях, когда подозрение на пиридоксиновую зависимость сохраняется после отсутствия эффекта от внутривенного введения пиридоксина. В дальнейшем исследование уровня пиридоксаль-5-фосфата в крови и СМЖ может быть более точным диагностическим методом для подтверждения пиридоксиновой зависимости. Пациентам с пиридоксиновой зависимостью необходима пожизненная заместительная терапия пиридоксином (внутрь в дозе 10 мг/сут). В целом, чем раньше ставится диагноз и начинается терапия пиридоксином, тем лучше прогноз. У детей, не получающих терапию, наблюдаются стойкие, резистентные приступы и неизбежно развивается умственная отсталость.
Судороги как проявление лекарственной зависимости могут возникать в первые дни жизни, однако иногда развиваются только через несколько недель в связи с удлинением периода выведения (экскреции) препарата у новорожденных. Причиной судорог может служить прием матерью во время беременности барбитуратов, препаратов бензодиазепинового ряда, героина и метадона. У новорожденных возможны раздражительность, летаргия, миоклонус или клонические судороги. Мать ребенка может отрицать прием этих препаратов, однако анализ крови или мочи помогает идентифицировать препарат, явившийся причиной судорог у ребенка.
У грудных детей с фокальными приступами при подозрении на инсульт или внутричерепное кровоизлияние и тяжелую аномалию структуре мозга, включая лиссэнцефалию и шизэнцефалию (без клинических проявлений или проявляющихся в виде микроцефалии) показана МРТ или КТ. Нейровизуализация рекомендуется новорожденным и в тех случаях, когда судороги нельзя объяснить изменением уровня глюкозы, кальция и электролитными нарушениями при исследовании крови. Высокий риск развития судорог имеется у новорожденных с хромосомными аномалиями и АЛД. У этих пациентов необходимо исследование кариотипа и уровня жирных кислот с длинной цепью в сыворотке соответственно.
Лечение неонатальных судорог. Антиэпилептическая терапия должна назначаться новорожденным с судорогами, развившимися вследствие гипоксически-ишемической энцефалопатии или острого внутричерепного кровоизлияния. Дозы и рекомендации по приему фенобарбитала, диазепама и других препаратов, применяющихся в лечении неонатальных судорог. Противосудорожная активность фенитоина и фенобарбитала равноценна, но недостаточна высока у новорожденных и позволяет достигнуть контроля над приступами менее чем в 50 % случаев. Широкое применение ЭЭГ у новорожденныхс атипичными неонатальными судорогами выявило множество пациентов с патологической двигательной активностью неэпилептической природы.
Прогноз неонатальных судорог. Прогноз зависит прежде всего от причины заболевания и тяжести повреждения мозга. При гипогликемических судорогах у детей, рожденных от матерей, страдающих сахарным диабетом, а также при судорогах вследствие гипокальциемии обусловленной высоким содержанием фосфатов в пищевом рационе, прогноз благоприятный. Напротив, у ребенка с приступами вследствие тяжелой гипоксически-ишемической энцефалопатии или порока развития головного мозга, как правило, судороги отличаются резистентностью к антиэпилептической терапии, имеется предрасположенность к развитию эпилептического статуса и летальному исходу в раннем возрасте. Для врача важно выявить пациентов с хорошим прогнозом в случае быстрого и адекватного лечения и незамедлительно определять заболевания, при которых несвоевременная диагностика приводит к тяжелым необратимым неврологическим последствиям.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Неонатальные судороги: диагностика и терапия. Лекция
Морозова Т.М., Евтушенко С.К., Омельяненко А.А., Балахонова О.Н., Донецкий национальный медицинский университет им. М. Горького
судороги, новорожденные, лечение.
НС возникают в первые 4 недели жизни доношенного новорожденного (с 1-го по 28-й день). Для преждевременно рожденных младенцев этот срок соответствует постконцепционному возрасту в 44 недели (постконцепционный возраст равен сумме гестационного периода до рождения и длительности постнатального периода).
Доказано, что устойчивость головного мозга к повреждающему действию судорог у новорожденных высока на протяжении первой недели жизни, а затем снижается (O. Cataltepe, 1995). Установлена обратно пропорциональная зависимость между степенью зрелости новорожденных и частотой возникновения судорог. Почему судороги опасны для развивающегося мозга?
Таким образом, припадок возникает, когда большая группа нейронов подвергается чрезмерной синхронизированной деполяризации. Нарушение уровня глутамата, аспартата, приток кальция, дефицит энергии, развитие гипоксии и утрата церебральной ауторегуляции кровотока с его увеличением обусловливают вторичный повреждающий эффект. В связи с этим возникает необходимость адекватной диагностики и терапии НС с первых дней жизни младенца.
В Международной классификации эпилепсии (1989 г.) НС отнесены к категории возрастзависимых судорожных синдромов, однако идиопатические НС верифицируются как формы наследственно обусловленных (семейных) эпилепсий, дебютирующих в неонатальном периоде.
Как полиэтиологический синдром НС имеют достаточно широкий спектр клинических проявлений и времени манифестации, что следует учитывать при установлении диагноза. Постановка нозологического диагноза, специфическим проявлением которого являются НС, определяется целым комплексом критериев: гестационный возраст, анамнестические семейные данные, в первую очередь пренатальная история развития, интранатальная ситуация и характер течения ранней неонатальной адаптации. Анамнез и сопутствующий неонатальным конвульсиям клинический синдромокомплекс являются важными ключами к раскрытию этиологии НС:
Учитывая особенности морфофункциональной зрелости ЦНС новорожденного, выделяются следующие типы НС:
Феноменологическая классификация НС (J. Volpe, 2001) и их семиотика:
1.1. Окулярные феномены: а) тоническая девиация; б) ритмичные нистагмоидные подергивания глазных яблок);
в) мигание, открывание глаз, замирание взора. Эти приступы необходимо дифференцировать с проявлениями ликворной дистензии, парезами глазодвигательных нервов, метаболической энцефалопатией (синдром Leigch), синдромом «танцующих глаз» при латентной нейробластоме.
1.2. Ороалиментарные (орально-буккально-лингвально-фациальные) автоматизмы: а) жевание; б) глотательные движения; в) сосательные движения; г) чмоканье; д) пароксизмальные движения языка; е) необычные гримасы, пароксизмальная улыбка.
1.3. Моторные феномены: а) «педалирующие», «боксирующие» или загребающие движения в конечностях с кратковременным изменением мышечного тонуса; б) адверсивные шейные атаки; в) хаотичные движения верхних и нижних конечностей.
1.4. Приступы: а) обмякания; б) замирания; в) утраты сознания; г) диффузного снижения мышечного тонуса; д) прекращения двигательной активности.
1.5. Вегетативные реакции: кратковременные изменения: а) частоты сердечных сокращений и артериального давления; б) цвета кожи (цианоз); в) слюнотечение; г) икота.
1.6. «Судорожные» апноэ.
2. Клонические НС (КНС): ритмическое мышечное подергивание отдельных частей туловища, лица и конечностей обычно с частотой 1-3 в секунду. Встречаются у детей более 36 недель гестации.
2.1. Фокальные КНС: ритмичные клонические подергивания лица и конечностей с четкой латеризацией, сочетаются с адверсией головы и глаз. В ряде случаев формируют фокальный эпилептический статус. После приступа могут развиваться преходящие моно- или гемипарезы конечностей.
2.2. Мультифокальные КНС: судорожные приступы, затрагивающие отдельные группы мышц, неустойчивые, фрагментарные, мигрирующие с одной конечности на другую и с одной стороны тела на противоположную. Нередки сочетания с апноэ.
Генез: электролитные нарушения (гипомагнезиемия, гипокальциемия), низкий уровень пиридоксина, нарушения корковой дифференцировки и миграции. Редко возникают в восстановительную фазу после острой асфиксии.
2.3. Генерализованные КНС. Генерализованные клонические приступы в 95 % случаев у новорожденных имеют фокальную природу с вторичной генерализацией. При сформировавшемся генерализованном клоническом приступе отмечается потеря сознания, могут возникать нарушения ритма дыхания с цианозом, гиперсаливация. Подобные приступы свидетельствуют о зрелости мозга новорожденного и встречаются преимущественно у доношенных детей.
Генез: ГИЭ, родовая травма, метаболические расстройства.
3. Миоклонические НС (МНС).
4. Тонические НС (ТНС): свидетельствуют о повреждении структур переднего мозга.
4.1. Фокальные ТНС: а) стереотипные, часто кратковременные тонические изменения положения и мышечного тонуса в одной конечности, тоническое напряжение мышц шеи, флексия или экстензия одной конечности (имитация асимметричного шейно-тонического рефлекса); б) адверсия головы. Сопровождаются апноэ, тонической девиацией глазных яблок или фиксацией взора.
4.2. Генерализованные ТНС: а) приступы по типу децеребрационной ригидности длительностью менее одной минуты, заключающиеся в ретракции шейных мышц и экстензии рук и ног; б) флексия рук и экстензия ног по типу декортикационной позы. Сочетаются с девиацией глазных яблок кверху и приступообразным нарушением дыхания, которое напоминает затянувшийся вдох.
Генез: чаще встречаются в первые сутки жизни у маловесных детей с неонатальными ГИЭ, внутрижелудочковыми кровоизлияниями. Иктальная ЭЭГ: специфическая медленноволновая активность, исходящая из стволовых структур и базальных ганглиев.
Рассмотрим основные этиологические факторы симптоматических НС.
ВЧК травматическое (10 %). Документирован прецедент в родах. Катастрофическое ухудшение состояния наблюдается в 1-е сутки, чаще на 3-8-й час жизни. Обращают на себя внимание изменение характера крика и потеря коммуникабельности, снижение мышечного тонуса и двигательной активности, признаки прогрессирующей внутричерепной гипертензии или острой гидроцефалии. Важны глазные симптомы (птоз, анизокория, страбизм, неподвижность взора, постоянный вертикальный и горизонтальный нистагм, нарушение окулоцефалического рефлекса и снижение реакции зрачков на свет, симптом сомкнутых век). Натальной травме сопутствуют: метаболический ацидоз, гипоксемия, прогрессирующая постгеморрагическая анемия, снижение гематокрита или отсутствие его прироста на фоне инфузионной терапии. Судороги: фокальные, клонические, генерализованные, тонические, апноэ, тонические позы, дыхательные расстройства.
Внутриутробные инфекции (5-10 %). Симптомы дебютируют в раннем неонатальном периоде: задержка внутриутробного развития, гепатоспленомегалия, желтуха, экзантемы, лихорадка, дыхательные расстройства, сердечно-сосудистая недостаточность, очаговые неврологические нарушения, судороги. Тромбоцитопения. Микроцефалия, кальцификаты в мозге. Стандарт диагностики ВУИ:
Церебральные мальформации (9-16 %). НС возникают при структурных нарушениях нейроонтогенеза в первые 20 недель беременности. Характер приступов: кратковременность (не более 1 мин), высокая частота автоматизмов в начальной фазе, вторичная генерализация приступов. Часто демонстративные и необычные двигательные феномены (педалирование, жестовые автоматизмы), выраженная моторная манифестация, включающая атипичные позы по типу билатеральных либо унилатеральных тонических поз и/или атонические эпизоды. Сложные парциальные приступы с минимальными нарушением сознания. Между приступами на ЭЭГ иногда отмечаются необычные и чрезвычайно активные фокальные эпилептические разряды в виде повторяющихся спайк-волн.
Стандарт диагностики церебральных мальформаций: 1) отсутствие явного прецедента, в том числе тяжелой гипоксии в родах; 2) судорожный синдром, резистентный к терапии; 3) мышечная гипотония в период новорожденности; 4) очаговый неврологический дефицит; 5) задержка темпов психомоторного развития и нарушение становления постуральных рефлексов; 6) радиологические методы исследования головного мозга, подтверждающие мальформацию (МРТ, ПЭТ); 7) специфические иммунологические исследования ликвора для верификации внутриутробного энцефалита.
Наследственные болезни обмена веществ составляют 3 %. Клиника НБО отличается полиморфизмом, диагностика трудна, лечение часто неэффективно. Однако приведенная цифра может быть и выше, учитывая 3 % новорожденных, у которых конвульсии сочетаются с гипогликемией, метаболическим ацидозом, желтухой, гипотрофией, диареей, рвотой, гепато- и спленомегалией, нистагмом, катарактой, одышкой. Задержка в диагностике НБО опасна развитием ВЧК, септического процесса. Среди НБО, дебютирующих НС, можно выделить: