Неинвазивная вентиляция легких что чувствует человек
Пациент А., 49-ти лет, поступил в ФГБУ «НМИЦ Кардиологии» МЗ РФ Центр COVID-19 с жалобами на кашель с трудноотделяемой мокротой, одышку, нехватку воздуха, боль в груди, головную боль и повышение температуры до 39,4 о С, SpO2 93-94% на атмосферном воздухе. У пациента был положительный назофаренгеальный мазок на SARS-CoV-2.
В течение нескольких дней у пациента нарастала симптоматика дыхательной недостаточности, по данным компьютерной томографии увеличился процент поражения легких до 90% (КТ-4).
Пациент находился на антибактериальной терапии, антикоагулянтной терапии, специфической терапии: гидроксихлорохином, азитромицином, лопинавир-ритонавиром. В последующем, в связи с развитием цитокинового «шторма» больному вводился тоцилизумаб.
Пациент пробыл в блоке интенсивной терапии 6 дней и в дальнейшем учитывая стабилизацию клинического состояния – отсутствие необходимости в проведении респираторной поддержки с применением СРАР – терапии, пациент был переведен в отделение.
При контрольном КТ исследовании: выраженная положительная динамика в виде частичного разрешения вирусной пневмонии, новых участков инфильтрации в паренхиме легких не определяется. Средне-тяжелая степень, процент поражения легочной ткани – 50-60% (КТ2).
Учитывая стабилизацию состояния, отсутствие признаков дыхательной недостаточности и хорошее самочувствие, пациент был выписан из стационара.
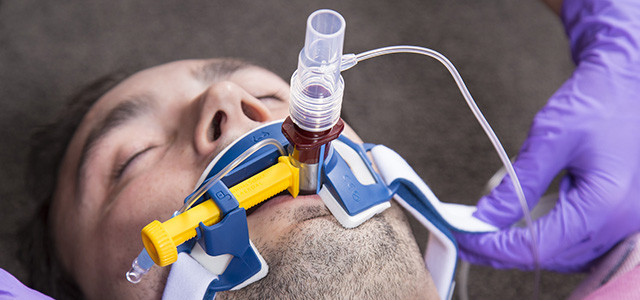
Во время проведения СРАР – терапии врачами и медицинским персоналом применялись следующие защитные средства: респиратор FFP3, очки, щиток, костюм индивидуальной защиты влагонепроницаемый, перчатки (2-3 пары). За время использования пациентом СРАР – терапии и в течение 14 дней после ни один сотрудник не заболел, положительных назофаренгиальных мазков на SARS-CoV-2 так же зафиксировано не было.
После выписки пациент выразил благородность всему коллективу ФГБУ «НМИЦ кардиологии».
Полностью клинический пример планируется к публикации в журнале «Анестезиология и реаниматология», ссылка на номер будет размещена на сайте.
Случай предоставлен Литвиным Александром Юрьевичем и Елфимовой Евгенией Михайловной.
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
Инвазивная вентиляция легких
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
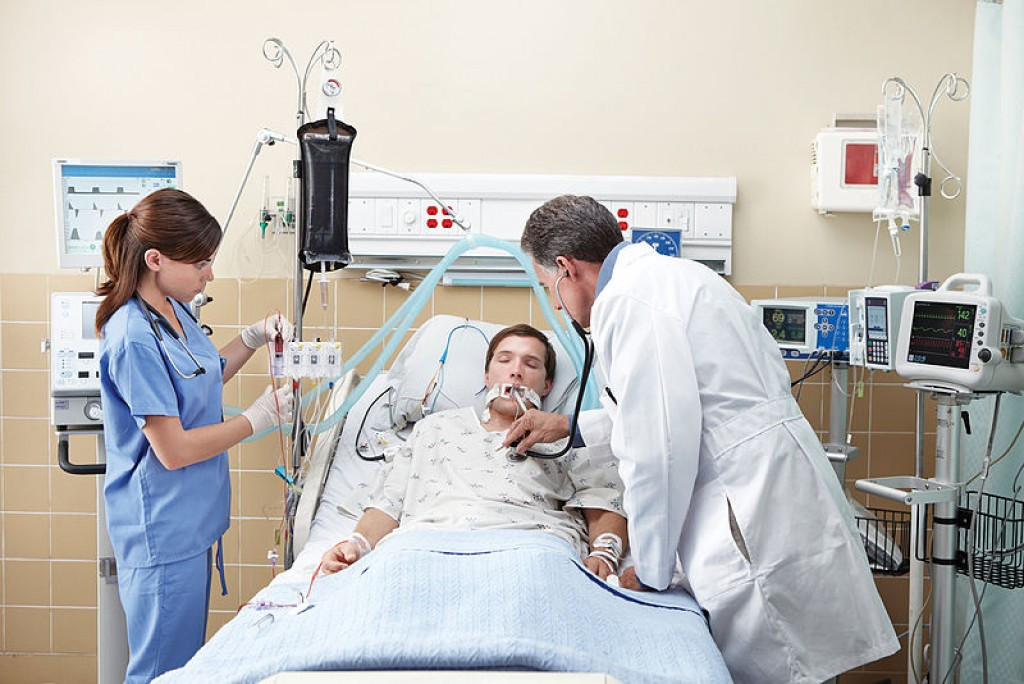
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
«Последняя мысль — мне все равно»: что чувствуют и о чем думают пациенты на ИВЛ
Когда заболевшего COVID-19 подключают к аппарату искусственной вентиляции легких, это означает только одно — дела совсем плохи. Что чувствует человек в этот момент? Пациенты, которым удалось пережить эту сложную процедуру, рассказали свои истории «Доктору Питеру».
Две недели в потустороннем мире
60-летняя пенсионерка Ирина Прокофьева считает, что родилась во второй раз 13 апреля 2020 года. В Городской больнице № 2 она стала первой пациенткой с COVID-19, которая выжила на «вентиляторе» — две недели она была подключены к аппарату ИВЛ. Врачи оценивали ее состояние как крайне тяжелое и не скрывали от родных, что она может умереть в любой момент.
— Две недели я провела в каком-то потустороннем мире, — рассказывает Ирина Владимировна. — Этот другой мир я воспринимала как абсолютную реальность, в котором много чего происходит. Я понимала, что не могу оттуда выбраться. Помню ощущение ужаса и безысходности. И только благодаря двум моментам я поняла, что нахожусь в больнице. Однажды ко мне подошла медсестричка, протерла мне лицо влажной салфеткой и очень ласково сказала: «Ирина Владимировна, вы находитесь в реанимации, мы вас лечим, все хорошо». И это был для меня такой глоток реальности! Господи, я все-таки в этом мире. А второй раз со мной поговорил какой-то доктор. И это тоже произвело на меня сильное впечатление.
Момент пробуждения стал для Ирины Прокофьевой одним из самых счастливых мгновений в жизни.
— Меня разбудили доктора и сказали: «Мы решили, что вы можете дышать самостоятельно. Я так обрадовалась! Они меня усадили на кровати и достали из гортани трубку. Я сделала первый вдох, и задышала самостоятельно. Так началась моя вторая жизнь.
Когда я проснулась и начала самостоятельно дышать, ничего кроме счастья, я не испытывала.
Кома, в которой я находилась, очень влияет на двигательную способность мышц. Я дышу, пью, глотаю еду сама! Но — ты тряпичная кукла, которая не может не пошевелить ни рукой, ни ногой. Если тебя посадят и легонько ткнут пальчиком, ты упадешь. Еще две недели понадобилось на восстановление мышц, которые были абсолютно атрофированы. Да, я вышла из больницы 28 апреля на своих ногах, опираясь на ходунки. И дома я с ними ходила по квартире, шаг за шагом. Еще взяли в аренду кислородный аппарат, месяц я им пользовалась. Как только чувствовала, что задыхаюсь, сразу ложилась, дышала кислородом. Я часто в мыслях возвращаюсь к тому дню, когда вытащили трубки и я сделала первый вдох. Эта картинка меня не отпускает.
Читайте также
«Это не больно и не страшно»
Своими воспоминаниями об ИВЛ очевидцы делятся в тематических «ковидных» группах. Люди оказываются на «аппарате» не только из-за коронавируса. Привести к искусственной вентиляции легких может все что угодно — ДТП, перитонит, менингит. Но воспоминания об этом периоде жизни у всех одинаковое — это не больно и не страшно.
«Ничего плохого не было, наоборот. Снились мои маленькие дети, ради них хотелось поскорей выздороветь. Видела врачей, которые дарили мне игрушки. Снилось тепло, счастье, радость. Разное за три недели. Но хорошее, и никакой боли не было».
«Я видел сны, совершенно обычные — какие-то картинки из детства. Ни боли, ни малейшего дискомфорта, ни голода, ни жажды не испытывал. Запомнился сон, что я лежу на дне реки, надо мной прозрачная голубая вода, через которую я вижу небо и облака. Блаженный сон».
«Провел с менингитом в реанимации неделю в коме. ИВЛ, трахеостома, пункции из позвоночника. Ничего не помню, ничего не болело. Заснул, проснулся и все».
«Я не умер, хотя все к тому шло. Что было «там, за чертой» сказать не могу, но могу сообщить, что будет на пороге. Последней вашей мыслью будет: «Все равно, мне — все равно».
Состояние спокойствия и невозмутимости
По словам врачей, во время медикаментозного сна человек ничего не чувствует. Он просто крепко спит.
Сергей Саяпин
медицина
— Люди на ИВЛ ничего не должны испытывать, потому что они находятся в состоянии седации, — говорит Сергей Саяпин, врач анестезиолог-реаниматолог.
Седация — это медикаментозный сон или, как пишут в медицинских журналах, «сноподобное» состояние умиротворенности, спокойствия и невозмутимости». Современная медицина позволяет сделать этот процесс безболезненным — человек получает снотворное средство и уходит в сон, в забытье, и уже не чувствует, как вводят эндотрахеальную трубку в трахею через рот или нос, как аппарат «дышит» его легкими. В особо критических случаях проводится трахеостомия, когда рассекают переднюю стенку трахеи и вводят трубку непосредственно в ее просвет.
Пациенты могут находиться на ИВЛ от двух до пять недель. Летальность высокая. По словам профессора Сергея Царенко, заместителя главного врача по анестезиологии и реаниматологии московской городской больницы № 52, в течение месяца переводится из ОРИТ в линейные отделения не более 15% пациентов, находившихся на ИВЛ.
«Остальные продолжают лечение или погибают. Есть основания предполагать окончательную летальность в этой группе не менее 60–65%», — говорит Царенко.
Многих пациентов волнует качество наркоза, которое якобы как-то может утяжелить или облегчить состояние медикаментозного сна — проще говоря, «плохой» наркоз спровоцирует кошмарные сны, а «хороший» — радостные.
— Не существует плохого или хорошего наркоза, — говорит Сергей Саяпин. — Существует подходящий наркоз для данного конкретного пациента в данной конкретной клинической ситуации. Главное, правильно применять препарат, и никаких кошмаров не будет. Сейчас снабжение больниц на нормальном уровне, жить и работать можно, нет такого, когда чего-то не хватает.
В начале эпидемии — весной 2020 года — аппараты ИВЛ в сознании обывателей воспринимались как единственное спасение при тяжелой форме ковида: «Не хватает воздуха в легких, дышишь с трудом? — Пусть за тебя подышит аппарат». Считалось, что чем больше закуплено в больницы аппаратов, тем больше жизней удастся спасти. Поэтому поначалу волновал вопрос — хватит ли на всех «вентиляторов». О том, какую опасность может представлять бактериальные осложнения при ИВЛ, тогда мало кто задумывался. Пациенты умирали от суперинфекции, с которой не могли справиться все существующие антибиотики.
«Главное, что мы поняли — пациента с очень низким насыщением крови кислородом, 75% и меньше, не надо немедленно интубировать и переводить на ИВЛ, — рассказывал в интервью „Доктору Питеру“ профессор Константин Лебединский, завкафедрой анестезиологии и реаниматологии СЗГМУ им. Мечникова, президент Федерации анестезиологов и реаниматологов России. — Для начала достаточно дать ему высокий поток кислорода, положить на живот, и сразу картина может совершенно измениться: например, сатурация поднимется до 95%. Этот момент мы стали понимать четко».
— Сегодня тянем с ИВЛ до последнего. Тем более, что уровень сатурации, который за время ковида все научились измерять с помощью пульсоксиметра, совершенно не коррелирует с клинической картиной, — рассказывает Сергей Саяпин, врач анестезиолог-реаниматолог.- Раньше при сатурации 80 и ниже человек был черный от гипоксии. Сегодня встречаются пациенты, у которых сатурация 80, а он лежит розовый, в сознании.
Неинвазивная вентиляция легких (НИВЛ): ожидания и реальность
Время чтения: 12 мин.
Неинвазивная вентиляция легких представляет собой способ поддержания дыхания с помощью аппарата для вентиляции легких без инвазивного доступа. Иначе говоря, через маску, специальные носовые канюли, мундштук.
CPAP-аппараты НИВЛ
Но это лишь часть проблемы, с которой сталкивается организм при СОАС. Другая часть связана с тем, что гипоксия создает повышенную нагрузку на сердечно-сосудистую систему, а значит, происходят ночное повышение артериального давления до значительных цифр, нарушения ритма и многое другое. Конечно, страдает весь организм.
У такой терапии есть противопоказания, например, частые воспалительные заболевания околоносовых пазух или частые носовые кровотечения. Поэтому показания к использованию определяет только врач, параметры работы аппарата выставляет тоже врач после обследования, которое называется полисомнография. На это исследование вас направляет ваш врач, оно проводится во время сна пациента и помогает определить степень тяжести СОАС.
НИВЛ с большим количеством параметров
Вторая категория аппаратов для НИВЛ отличается тем, что в них можно выставить большее количество параметров (давление вдоха, давление выдоха, чувствительность триггера, соотношение вдоха к выдоху и другие). Эта категория аппаратов предназначена для пациентов с хронической обструктивной болезнью легких (ХОБЛ), нейро-мышечными заболеваниями, при дыхательных нарушениях у пациентов с деформациями грудной клетки. Используя НИВЛ в этих случаях, мы хотим добиться улучшения газообмена и уменьшения нагрузки, которую испытывает дыхательная мускулатура.
Назначая НИВЛ при ХОБЛ, мы помогаем вдоху, тем самым уменьшая нагрузку на дыхательную мускулатуру и увеличивая содержание кислорода в крови. И способствуем более эффективному выдоху, что обеспечивает выведение углекислого газа из организма. То есть мы нормализуем газообмен, а значит, улучшаем работу всего организма в целом.
Один из наших пациентов, 78-летний мужчина с ХОБЛ, после использования аппарата в течение месяца сказал мне: «Мне стало легче просыпаться, и уменьшилась одышка, когда я играю с внуком». Улучшение налицо!
Однако для использования НИВЛ при ХОБЛ существуют свои показания, которые определяет врач. Если сказать коротко, при наличии признаков нарушения газообмена, которые определяются врачом на основании жалоб пациента, осмотра, анализа артериальной крови на газовый состав, назначается респираторная поддержка в виде НИВЛ.
Одна из наших пациенток с БАС, страдающая одышкой, едва могла говорить из-за нее. После ночи, проведенной на НИВЛ, она смогла поговорить с супругом, не прерываясь на каждом слове, потому что одышка уменьшилась.
Кроме того, пациентка отметила, что утренняя головная боль, сопровождавшая ее на протяжении последних нескольких месяцев, теперь практически не беспокоит.
Более того, ввиду ослабевания мышц глотки у пациентов с БАС может развиться СОАС, о котором мы говорили выше, поэтому НИВЛ становится жизненно необходим.
Применяя НИВЛ у этой группы пациентов, мы также ожидаем улучшение качества жизни. Однако многие из них, когда встает вопрос о показаниях к неинвазивной вентиляции легких, отказываются от этого варианта. На это решение влияет множество факторов, характерных для этой категории пациентов. Например, возникающие трудности с проглатыванием слюны. Она стекает по щеке, и это крайне неприятно для пациента, тем более если он в маске: чтобы вытереть слюну, маску надо снимать. Конечно, существуют препараты, уменьшающие гиперсаливацию (повышенное количество слюны в ротовой полости вследствие нарушения ее сглатывания), однако далеко не все соглашаются их применять. Другая проблема: часто такие пациенты ввиду слабости лицевой мускулатуры не могут закрыть рот, и тогда воздух, подаваемый аппаратом, поступая через рот, создает дискомфорт. Из-за слабости мышц глотки вход в пищевод остается неприкрытым, и во время сеансов НИВЛ возникает аэрофагия, то есть попадание значительного количество воздуха в желудок.
Существует другая крайность: когда пациенты с бульбарной формой БАС настаивают на НИВЛ. Однако в силу того, что при этой форме болезни существует значительный риск аспирации, мы рассказываем пациенту о возможности искусственной вентиляции легких через трахеостому, что предотвратит возможные осложнения, к которым может привести НИВЛ.
Комбинированные аппараты НИВЛ
И, наконец, третья категория аппаратов. Это еще более сложно устроенные, так называемые «комбинированные» аппараты НИВЛ, которые могут быть использованы как для инвазивной, так и для неинвазивной вентиляции. Они обладают большими габаритами и предусматривают различные режимы как неинвазивной, так и для инвазивной вентиляции. А учитывая, что контуры (специальные трубки, которые идут от аппарата к маске или трахеостоме) для инвазивной и неинвазивной вентиляции разные, то эти аппараты имеют специальную съемную панель, позволяющую присоединить разные виды контуров.
Привыкание к аппарату НИВЛ
У всех ли пациентов, использующих НИВЛ, наблюдаются позитивные изменения?
Часто люди думают, что при использовании НИВЛ сразу наступит улучшение самочувствия, а сам аппарат совершенно не будет ощущаться. Впоследствии это действительно так, но в первое время к аппарату необходимо привыкнуть.
Об этом мы всегда предупреждаем. Что это значит? Это, например, как начать спать с наложенной на плечо манжетой для измерения артериального давления и настроить аппарат так, чтобы он измерял вам давление каждые два часа. Само присутствие манжеты будет неприятно, будет раздражать, сдавливание плеча при измерении будет доставлять дискомфорт, при этом если еще добавить сигналы тревог, которые могут возникать, когда, например, давление выше нормы, так и вовсе не поспишь! Но такое измерение при преимущественно ночном повышении давления позволит понять возможную причину и назначить терапию.
Так и с аппаратом вентиляции легких. Пациент ложится спать или днем садится смотреть телевизор и при этом ощущает на лице маску, от нее тянется контур к аппарату, и нужно еще придумать, куда его поставить. Одна из наших пациенток, находящихся дома на НИВЛ, рассказала мне об одном инциденте. Когда она уже почувствовала, что привыкает к аппарату, и решила вздремнуть, не снимая маски, в комнату прокрался ее британский кот. Его ничуть не испугал новый предмет, эта «шумящая коробочка», а наоборот, она его сразу заинтересовала. Одно движение лапой, и кот чуть не уронил аппарат. Благо, внук вовремя вошел и успел поймать аппарат буквально на лету!
Проходит время и пациент привыкает к НИВЛ.
Осложнения при использовании аппарата НИВЛ
Конечно, при назначении НИВЛ мы ожидаем достижения положительного эффекта, и он, скорее всего, не заставит себя ждать, однако обязательно нужно говорить и о возможных осложнениях, ведь они существуют. К ним относятся:
Если же пролежни уже образовались, необходимо заменить маску на полнолицевую. А лучше иметь две разные маски, например, носовую и ротоносовую, и чередовать их. Существует также проблема с фиксирующими ремешками. Дело в том, что со временем они растягиваются, и пациенту приходится затягивать ремешки еще сильнее, что создает неравномерное и сильное давление.
Сам поток воздуха, который подает аппарат, может также приносить дискомфорт в первое время.
Ввиду особой конфигурации контура аппаратов НИВЛ выдыхаемый пациентом воздух попадает в атмосферу либо через отверстие в маске, либо через отверстие на контуре, что даже может помешать пациенту заснуть из-за шума, который возникает при этом. Но этот дискомфорт также проходит по мере привыкания к аппарату.
Воздух, который подается пациенту, проходит через увлажнитель, встроенный в аппарат. Однако, несмотря на это, в первое время все равно может наступать сухость слизистых и заложенность носа. Чтобы избежать этого, можно дополнительно орошать носовые полости физиологическим раствором.
Еще одна проблема заключается в том, что не все аппараты снабжены системой обогрева потока воздуха, подаваемого пациенту. Одна из наших пациенток буквально физически ощущала холод во всем теле, используя аппарат без обогрева воздуха. В обычных условиях, например, зимой мы с вами тоже дышим холодным воздухом, однако он согревается в носовых полостях. Из-за того, что поток воздуха, подаваемый аппаратом, сильнее, чем тот, который мы вдыхаем в обычных условиях, сами, у пациентки и возникло ощущение, что «слишком холодно». Так вот для лучшей адаптации пациента и придумали обогрев воздуха в аппаратах.
Сигналы тревог от правильно настроенного аппарата могут возникать из-за смещения маски, загибания контура или в случае, когда в аппарат активирован счетчик технического обслуживания.
Если сигналы тревог возникают, то пациент или его родственник могут позвонить нам в диспетчерскую службу по телефону 8-499-940-19-50. И диспетчер свяжет их с врачом. При необходимости врач выезжает к пациенту домой.
Искусственная вентиляция легких и инфекции
Однако чтобы было легче использовать аппарат, например, при заложенности носа, не стоит спать на спине, лучше выбрать положение на боку.
Во время сна на боку действие силы тяжести естественным образом помогает открыть дыхательные пути. Если вы всегда спите на спине, используйте дополнительные подушки, чтобы приподнять голову. Кроме того, обязательно всегда используйте НИВЛ только включив увлажнитель, желательно с подогревом. Увлажнители с подогревом восстанавливают уровень влажности слизистых оболочек дыхательных путей и носовых пазух, смягчая крайне неприятные ощущения, сопровождающие переполнение верхних дыхательных путей. Используйте противоотечные препараты в виде назальных спреев.
Во многих аппаратах НИВЛ сейчас есть режим APAP (автоматическое положительное давление в дыхательных путях). В начале статьи мы упоминали CPAP-аппараты, которые относятся к первой категории. Так вот в режиме CPAP аппарат обеспечивает постоянный поток положительного давления через дыхательную систему, в то время как АPAP использует уникальные алгоритмы, обеспечивающие постоянное давление на уровнях, которые автоматически регулируются. То есть аппарат в этом режиме в процессе работы сам будет регулировать давление воздуха, так что все, что от вас потребуется — это спать. Когда вы больны, необходимость в большем или меньшем давлении зависит от того, насколько хорошо вы дышите, поэтому APAP-аппарат в этом случае будет наиболее подходящим для вас вариантом.
Если используется назальная маска, замените ее на ротоносовую маску.
Кроме того, регулярная очистка вашего оборудования для CPAP-терапии может помочь предотвратить инфицирование в будущем. Это особенно актуально во время распространения вирусных и бактериальных инфекций, в том числе и коронавирусной. Когда вы больны, микробы обитают внутри и снаружи вашей маски, и когда вам становится лучше, есть шанс повторно подхватить инфекцию. Вот почему во время болезни так важно соблюдать более строгий график очистки аппарата, маски и контура.
Маску можно мыть мыльным раствором или специальными дезинфицирующими средствами, которые есть в продаже в специализированных магазинах. Сам прибор нужно протирать дезинфицирующими салфетками, а контур, если он многоразовый, промывать мыльным раствором: тщательно его промыть и дождаться полного высыхания для дальнейшего использования. Во время сушки нужно пользоваться другим контуром. В ЦПП мы обычно выдаем два контура на месяц, если пациент зависим от НИВЛ.