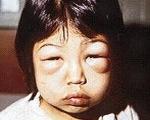
Нефротический синдром у детей
Нефротический синдром у детей — это симптомокомплекс, который клинически проявляется отеками и снижением диуреза. Лабораторные признаки патологии — протеинурия, гиперлипидемия, гипоальбуминемия и диспротеинемия. Синдром развивается при первичных гломерулопатиях, аутоиммунных, онкогематологических и сердечно-сосудистых заболеваниях. Для диагностики проводят анализы крови и мочи, биопсию почки, ЭхоКГ и ЭКГ. Лечение включает длительные курсы иммуносупрессорной терапии (глюкокортикоиды, алкилирующие агенты, ингибиторы кальциневрина) в комбинации с нефропротекторными, гипотензивными и мочегонными препаратами.
МКБ-10
Общие сведения
Распространенность нефротического синдрома составляет 12-16 случаев на 100 тыс. детского населения. Ежегодно нефрологи выявляют от 2 до 7 новых случаев заболевания на 100 тысяч пациентов младше 18 лет. Патология не относится к самостоятельным нозологическим единицам, а представляет собой один из синдромов почечных или внепочечных болезней. Актуальность этой проблемы в педиатрической практике обусловлена сложностью терапии и частыми случаями резистентности к лекарствам.
Причины
У детей чаще выявляются первичные формы нефротического синдрома, вызванные поражением клубочкового аппарата почек. В 85% морфологическим субстратом является болезнь минимальных изменений, до 5-7% составляет фокально-сегментарный гломерулосклероз, 4-6% отводится мезангиопролиферативному гломерулонефриту. Вторичный вариант заболевания имеет несколько этиологических факторов:
Патогенез
На начальных этапах нефротического синдрома развивается протеинурия, вызванная повышением проницаемости почечного фильтра для белков. Это обусловлено структурно-функциональными повреждениями компонентов почечного клубочка. Большую роль в этом процессе имеют аутоиммунные механизмы: активированные Т-лимфоциты вырабатывают специфические цитокины, которые повреждают клеточные мембраны и «щелевые» контакты подоцитов.
Повышенная потеря белков с мочой снижает онкотический показатель крови. Как следствие, жидкость по градиенту давления начинает перемещаться из сосудистого русла в ткани. Таким образом формируются массивные нефротические отеки. Их интенсивность зависит от степени белковых потерь и активности компенсаторных механизмов. В 10% случаев отечный синдром развивается вследствие первичной задержки натрия в организме.
Симптомы
Для патологии типично острое начало, связь с перенесенной инфекцией, переохлаждением, вакцинацией или обострением хронической соматической болезни. Сначала ребенок жалуется на общую слабость, недомогание, сонливость и заторможенность. Реже беспокоят головные и абдоминальные боли, тошнота, снижение аппетита. У девочек-подростков бывают нарушения менструального цикла.
Основное проявление нефротического синдрома — отеки. Вначале они возникают на лице (утром) и на голенях (вечером, после длительной ходьбы), а затем постепенно распространяются по всему телу. Первоначально они мягкие, расположены симметрично, кожа над ними теплая и сухая. Параллельно с этим снижается количество суточной мочи. Периферические отеки дополняются полостными — асцитом, гидроперикардом, гидротораксом, что ухудшает состояние ребенка.
Осложнения
Негативные последствия нефротического синдрома вызваны потерей альбуминов, которые в норме выполняют ряд физиологических функций. Потеря иммуноглобулинов ухудшает иммунную защиту организма, что проявляется частыми респираторными инфекциями, рецидивирующими тонзиллитами и синуситами. Снижение количества трансферрина (переносчика железа) приводит к рефрактерной железодефицитной анемии.
Значимым осложнением для детей младшего возраста является потеря витамин-Д-связывающего белка. В результате формируется рахитоподобный синдром, нарушается минерализация и рост костей скелета. В редких случаях развивается повышенная кровоточивость из-за дефицита прокоагулянтов. При стероидорезистентном варианте болезнь в течение 5-10 лет прогрессирует до терминальной ХПН.
Диагностика
При физикальном осмотре детский нефролог обращает внимание на симметричность и расположение отеков, проводит аускультацию сердца и легких, определяет признаки асцита и увеличения печени. Симптомы не дают возможности установить клинический диагноз, поэтому врач назначает полное обследование. Составляющие диагностического комплекса:
Лечение нефротического синдрома у детей
Дети с острым нефротическим синдромом подлежат обязательной госпитализации на 2-3 недели. Двигательная активность при этом не ограничивается и соответствует самочувствию больного. В диете необходимо поддерживать высокий уровень белков, а подросткам с массивными отеками рекомендовано снизить потребление поваренной соли. При выраженных потерях протеинов назначается коррекция гомеостаза коллоидными и кристаллоидными растворами.
Основу патогенетического лечения детей с нефротическим синдромом составляет иммуносупрессивная терапия с применением глюкокортикоидов. Препараты уменьшают образование и поступление в патологический очаг воспалительных клеток, угнетают секрецию медиаторов воспаления, приостанавливают формирование токсических иммунных комплексов. Терапия глюкокортикоидами проводится в 3-х режимах:
При развитии тяжелых побочных эффектов на гормональные препараты или стероидорезистентном варианте заболевания переходят на другие виды иммуносупрессоров. В детской нефрологии наилучший результат показывают ингибиторы кальциневрина, алкилирующие агенты, некоторые моноклональные антитела к лимфоцитам. Они могут вызывать нефротоксичность, поэтому во время лечения врачи контролируют уровень СКФ.
Для устранения массивных отеков проводится терапия петлевыми диуретиками в возрастных дозировках. С целью ликвидации рефрактерных полостных отеков назначаются комбинации петлевых и тиазидных мочегонных. В качестве гипотензивных и нефропротекторных средств у детей лучше всего работают ингибиторы АПФ и блокаторы рецепторов ангиотензина. Коррекцию остеопении производят препаратами витамина Д.
Прогноз и профилактика
У детей с хорошим ответом на стероидную терапию в 95% наблюдается полное выздоровление без снижения функции почек. Менее благоприятный прогноз при стероидорезистентности, поскольку у таких пациентов высокий риск формирования хронической почечной недостаточности. Однако, своевременное применение иммуносупрессоров и нефропротекторов позволяет замедлить патологический процесс.
Первичная профилактика включает рациональное назначение лекарств, раннюю диагностику и терапию аутоиммунных процессов, избегание контактов с нефротоксическими веществами. Вторичная профилактика предполагает курсы гормональной терапии при обострении основной патологии либо в случае интеркуррентного заболевания. Это необходимо для предупреждения рецидивов нефротического синдрома.
Нефротический синдром у детей
Общая информация
Краткое описание
Союз педиатров России
Клинические рекомендации: Нефротический синдром у детей
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
Нефротический синдром (НС) – клинико-лабораторный симптомокомплекс, характеризующийся протеинурией (>50 мг/кг/сут или > 40 мг/м2/час, т.е. 2,5 г/сут и более), гипоальбуминемией (
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
3. Идиопатический нефротический синдром, стероидчувствительный вариант, часто рецидивирующее течение, стадия клинико-лабораторной ремиссии. Хроническая болезнь почек 1 стадия.
Вторичный НС вызывается многочисленной группой различных заболеваний, которые обуславливают формирование специфической нефропатии (Наследственные заболевания (поликистоз почек, синдром Альпорта, спондилоэпифизарная дисплазия, болезнь Фабри, синдром Марфана и пр.); ревматические болезни (системная красная волчанка, системная склеродермия, дерматомиозит, ревматоидный артрит, ревматизм); системные васкулиты (геморрагический васкулит, узелковый полиартериит, гранулематоз Вегенера); гемолитико-уремический синдром; рефлюкс-нефропатия; амилоидоз почек; сахарный диабет; болезни крови (лимфогранулематоз, смешанная криоглобулинемия, миеломная болезнь, серповидно-клеточная анемия, талассемия); тромбозы вен и артерий почек, аорты или нижней полой вены; опухоли различной локализации; лекарственное поражение почек (препараты висмута, золота, противоэпилептические препараты и др.); болезни вирусной этиологии (гепатит B и C, цитомегаловирусная инфекция, ВИЧ-инфекция); болезни бактериальной этиологии (септический эндокардит; пневмония, абсцессы, бронхоэктазы, остеомиелит; туберкулёз, сифилис).
Этиология и патогенез
Эпидемиология
Ежегодная частота возникновения нефротического синдрома составляет 2-7 первичных случаев на 100 000 детского населения, распространённость у детей – 12-16 случаев на 100 000 детской популяции [2].
Диагностика
Первым клиническим симптомом, заметным для больного и окружающих, являются отеки. Они могут развиться постепенно или же стремительно, достигнув степени анасарки. [1,2,3,4].
Периферические отеки выявляются в области век, лица, поясничной области и половых органов, могут распространяться на всю подкожную клетчатку, растягивая кожу до образования striae distensae. В это время у больных могут образовываться транссудаты в серозные полости: одно- или двусторонний гидроторакс, асцит, гидроперикард; возможно развитие отека легких.
Комментарий: высокая СОЭ является признаком активности нефротического синдрома и гипопротеинемии. Лейкоцитоз может быть следствием как приема кортикостероидных препаратов, так и проявлением бактериальной инфекции, которая часто осложняет течение нефротического синдрома. При почечной недостаточности может развиваться анемия.
— через 2,5-3 года после начала лечения ингибиторами кальциневрина или при снижении функции почек на фоне этой терапии.
Дифференциальный диагноз
Лечение
2. Уменьшение влияния факторов прогрессирования нефропатии.
(Сила рекомендации 1; уровень доказательств D)
Основные осложнения терапии: экзогенный гиперкортицизм (Синдром Кушинга), остеопения, остеопороз, катаракта, язвенная болезнь желудка и двенадцатиперстной кишки, задержка роста, артериальная гипертензия, гипокалиемия, стероидный диабет, психотические реакции [5,6,7].
(Сила рекомендации 2; уровень доказательств C)
Ритуксимаб вводится внутривенно в дозе 375 мг/м2 еженедельно в течение 2-4 недель. Данные об эффективности в настоящее время немногочисленны.
Фокально-сегментарный гломерулосклероз – наиболее частая причина развития СРНС (40-50%) в детском возрасте [2,3,5].
Нефротический синдром
Нефротический синдром (НС) представляет собой симптомокомплекс (т.е. комплекс из отдельных симптомов, при наличии которых ставится диагноз), которые характеризуется ниже перечисленными симптомами:
Распространенность примерно 1 случай на 6000 детей.
В большинстве случаев у детей раннего возраста наиболее распространенным является идиопатический вариант НС (т.е. причина возникновения заболевания неизвестный), который чаще всего имеет гистопатологическую основу, именуемым «болезнь минимальных изменений», причины возникновения которого не известно.
КАКИЕ ИМЕННО СИМПТОМЫ НАБЛЮДАЮТСЯ ПРИ НЕФРОТИЧЕСКОМ СИНДРОМЕ?
ЗАБОЛЕВАНИЕ МОЖЕТ НАЧАТЬСЯ БЕЗ ВИДИМОЙ ПРИЧИНЫ, В РЯДЕ СЛУЧАЕВ ПРЕДШЕСТВУЮТ ИНФЕКЦИИ ИЛИ АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ.
Ниже перечислены наиболее часто встречающиеся симптомы:
Данные симптомы нефротического синдрома могут быть схожи с другими патологиями и заболеваниями, всегда консультируйтесь с нефрологом в случае наличия таких симптомов у вашего ребенка.
КАК МОЖНО ДИАГНОСТИРОВАТЬ НЕФРОТИЧЕСКИЙ СИНДРОМ?
Дополнительно к клиническому осмотру и полноценному опросу истории болезни, необходимо проведение следующих диагностических тестов:
ЛЕЧЕНИЕ НЕФРОТИЧЕСКОГО СИНДРОМА
Лечение назначается только лечащим врачом — нефрологом, учитывая:
Во время первого эпизода нефротического синдрома, вашему ребенку может потребоваться госпитализация, для проведения мониторирования отеков (в случае тяжелых полостных отеков), артериального давления и т.д.
Стандартная терапия НС состоит в 6 недельном курсе преднизолона в дозе 2 мг/кг массы тела или 60 мг/м2, данная терапия сопровождается ремиссией (исчезновение симптомов болезни) протеинурии более чем у 90% детей, однако у большинства из них болезнь рецидивирует (возврат симптомов болезни). (Таблица 1: варианты НС в зависимости от ответа на стандартный курс преднизолона). По окончании 6 недельного курса переходят на прием преднизолона в альтернирующем режиме (через день). Данный режим используется в течение 4-6 недель, после чего производится постепенное снижение дозы по 10мг/м2 в неделю, а иногда и медленнее, до полной отмены.
При рецидиве НС возможно повторение той же схемы, что и при первом эпизоде болезни, если рецидив произошел после достаточно продолжительного срока ремиссии. В других случаях применяются другие схемы терапии и других лекарственных средств, которые решаются в зависимости от состояния развития рецидива НС (на фоне приема преднизолона и на какой дозе), тяжести заболевания, возраста ребенка.
Таким образом, если вы заметили выше перечисленные симптомы заболевания у вашего ребенка, не теряя времени, обращайтесь к специалисту, для решения вопроса о подборе терапии, так как запоздалое начало терапии может привести к серьезным последствиям.
Если Вас волнует проблема, изложенная в тексте, обращайтесь к нам, и мы Вам обязательно поможем.
КОНТАКТНАЯ ИНФОРМАЦИЯ
ДНЕВНОЙ СТАЦИОНАР НЕФРОЛОГИИ
+7 (499) 134-02-47
КРУГЛОСУТОЧНЫЙ СТАЦИОНАР НЕФРОЛОГИИ
+7 (499) 134-04-49
Нефротический синдром у детей
Общая информация
Краткое описание
| МКБ-10 | |
| Код | Название |
| N04 | Нефротический синдром |
| N04.0 | Нефротический синдром, незначительные гломерулярные нарушения |
| N04.1 | Нефротический синдром, очаговые и сегментарные гломерулярные повреждения |
| N04.2 | Нефротический синдром, диффузный мембранозный гломерулонефрит |
| N04.3 | Нефротический синдром, диффузный мезангиальный пролиферативный гломерулонефрит |
| N04.4 | Нефротический синдром, диффузный эндокапиллярный пролиферативный гломерулонефрит |
| N04.5 | Нефротический синдром, диффузный мезангиокапиллярный гломерулонефрит |
| N04.6 | Нефротический синдром, болезнь плотного осадка |
| N04.7 | Нефротический синдром, диффузный серповидный гломерулонефрит |
| N04.8 | Нефротический синдром, другие изменения |
| N04.9 | Нефротический синдром, неуточненное изменение |
Дата разработки/пересмотра протокола: 2013 год (пересмотрен в 2017 г.).
Сокращения, используемые в протоколе
| МКБ | Международная классификация болезней |
| НС | нефротический синдром |
| ФСГС | Фокально-сегментарный гломерулосклероз |
| БМИ | Болезнь минимальных изменений |
| ЦМВ | Цитомегаловирус |
| TORCH | Токсоплазмоз, краснуха, цитомегаловирус, герпес |
| ВИЧ | Вирус иммунодефицита человека |
| СКВ | Системная красная волчанка |
| ГУС | Гемолитико-уремический синдром |
| СЧНС | Стероидчувствительный нефротический синдром |
| СРНС | Стероидрезистентный нефротический синдром |
| МПГН | Мембранопролиферативный гломерулонефрит |
| МН | Мембранозная нефропатия |
| dsDNA | Антитела к двуспиральной ДНК |
| ISN | International Society of Nephrology |
| АД | Артериальное давление |
| ЦРБ | Центральная районная больница |
| ГДБ | Городская детская больница |
| ОДБ | Областная детская больница |
| ОАК | Общий анализ крови |
| СОЭ | Скорость оседания эритроцитов |
| СРБ | С-реактивный белок |
| НЖСС | Ненасыщенная железосвязывающая способность сыворотки |
| ПВ | Протромбиновое время |
| АЧТВ | Активированное частичное тромбопластиновое время |
| МНО | Международное нормализированное отношение |
| АТ III | Антитромбин III |
| КЩС | Кислотно-щелочное состояние |
| ИФА | Иммуноферментный анализ |
| ПЦР | Полимеразная цепная реакция |
| ВЭБ | Вирус Эпштейн-Барра |
| АНФ | Антинуклеарный фактор |
| ОАМ | Общий анализ мочи |
| УЗИ | Ультразвуковое исследование |
| ОГК | Органы грудной клетки |
| ЭКГ | Электрокардиограмма |
| ЭхоКГ | Эхокардиография |
| ММФ | Микофенолат мофетил |
| ЦсА | Циклоспорин А |
| иАПФ | Ингибиторы ангиотензин-превращающего фермента |
| БРА | Блокатор рецептора ангиотензина |
| ПЗ | Преднизолон |
| МП | Метипреднизолон |
Пользователи протокола: врачи общей практики, педиатры, детские нефрологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
| Степень | Следствия | ||
| Для пациентов | Для клиницистов | Организация здравоохранения | |
| Уровень 1 «мы рекомендуем» | Большинство людей в Вашей ситуации согласятся с рекомендуемыми действиями и только меньшинство – не согласятся | Большинство пациентов должны получать рекомендуемое лечение | Рекомендация может быть оценена как потенциальная база для разработки инструкции и оценки критериев качества |
| Уровень 2 «мы предлагаем» | Большинство людей в Вашей ситуации согласятся с рекомендуемыми действиями, но многие не согласятся | Различные варианты могут подойти разным пациентам. Каждому пациенту следует помочь принять решение о лечении в соответствии с его предпочтениями | Рекомендация может потребовать длительного обсуждения с привлечением заинтересованных сторон, прежде чем будут разработаны инструкции |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1]:
Клиническая классификация:
· Приобретенный нефротический синдром:
− стероидчувствительный нефротический синдром (стероидзависимый вариант, вариант с частыми и редкими рецидивами);
− стероидрезистентный нефротический синдром;
− врожденный нефротический синдром.
Определения, используемые при Нефротическом синдроме 1:
| Виды | Определение |
| Полная ремиссия | Отношение белок/креатинин |
| Частичная ремиссия | Снижение протеинурии на 50% и более от исходного уровня и абсолютный уровень отношения белок/креатинин 20-200мг/ммоль [1]. |
| Отсутствие ремиссии | Невозможность снизить экскрецию белка с мочой более чем на 50% от исходного уровня или постоянное отношение белок/креатинин 20-200мг/ммоль [1].. |
| Первичный ответ | Достижение полной ремиссии в течение 4 недель кортикостероидной терапии [1]. |
| Первичное отсутствие ответа | Неспособность достичь полной ремиссии после 8 недель кортикостероидной терапии [1]. |
| Рецидив | Отношение белок/креатинин >200мг/моль или белок в утренней моче >3+ при определении тест-полосками в течение последовательных 3-х дней [1]. |
| Редкие рецидивы | Один рецидив в течение 6 месяцев после первичного ответа или от 1 до 3 рецидивов в течение 12 месяцев [1].. |
| Частые рецидивы | 2 и более рецидивов в 6 месяцев или 3 рецидива в год [1]. |
| Стероидзависимость | 2 последовательных рецидива во время кортикостероидной терапии или в течение 14 дней после отмены терапии [1]. |
| Позднее отсутствие ответа | Персистирование протеинурии в течение 4 и более недель терапии кортикостероидами после предшествующего достижения одной и более ремиссий [1]. |
| Стероидрезистентность | Отсутствие ремиссии после применения преднизолона как минимум в течение 8 недель, из них в течение 4 недель в дозе 2мг/кг/сутки или 60мг/м 2 /сут, и затем в течение 4 недель в дозе 1,5мг/кг или 40мг/м 2 в альтернирующем режиме [2] или после применения преднизолона в дозе 2мг/кг/сутки или 60мг/м 2 /сут как минимум в течение 4 недель + 3 пульсовых введения метилпреднизолона [3] |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [4]:
Диагностические критерии [4]:
Жалобы и анамнез:
· дебют чаще после перенесенной инфекции, аллергических факторов или без видимых причин;
Физикальное обследование:
· распространенные отеки до анасарки;
· снижение диуреза.
Лабораторные исследования:
· Общий анализ мочи: протеинурия более 1 г/м 2 /сут;
· Общий анализ крови: повышение СОЭ, гипопротеинемия менее 50г/л, гипоальбуминемия менее 25г/л, гиперлипидемия – холестерин более 5,4ммоль/л. Для оценки почечных функций исследование креатинина, мочевины, электролитов.
· Генетические исследования при врожденном НС (NPHS1, NPHS2, PLCE1, ACTN4, WT1, LAMB2 и др.).
· Иммунологические исследования на определение гепатитов В и С, ЦМВИ, исследования С3 и С4, dsDNA.
Инструментальные исследования:
· УЗИ почек – увеличение размеров почек.
При СРНС биопсия почки с последующим морфологическим исследованием (световая, иммунофлюоресцентная и электронная микроскопия) почечного биоптата. Возможные морфологический варианты: фокально-сегментраный гломерулосклероз (ФСГС), Мембрано-пролиферативный гломерулонефрит (МПГН), мембранозная нефропатия (МН), амилоидоз и другие.
Показания для консультации специалистов:
· консультация отоларинголога — при наличии инфекции верхних дыхательных путей;
· консультация офтальмолога – для оценки изменений микрососудов, исключения развития катаракты на фоне гормонотерапии;
· консультация кардиолога – при артериальной гипертензии, изменениях на ЭКГ и др.;
· консультация ревматолога – при подозрении на системные заболевания соединительной ткани;
· консультация инфекциониста – при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекций;
· консультация фтизиатра – для исключения туберкулеза.
Диагностический алгоритм:
Схема диагностики Врожденного нефротического синдрома
Схема диагностики приобретенного идиопатического нефротического синдрома
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| БМИ | Общий клинический синдром для всех указанных заболеваний, требующий дополнительных исследований | ПЗ 6 нед + 3 пульс-терапии метилпреднизолона с диагностической и лечебной целью | Стероидрезистентный вариант НС |
| ФСГС | Биопсия почки | Склероз части клубочка, адгезия капсулы |
Исследования на гепатиты В и С, С3/С4.
Гипокомплементемия
6 морфологических классов люпус-нефрита
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Альбумин человека (Albumin human) |
| Амлодипин (Amlodipine) |
| Амоксициллин (Amoxicillin) |
| Атенолол (Atenolol) |
| Бисопролол (Bisoprolol) |
| Валсартан (Valsartan) |
| Варфарин (Warfarin) |
| Гепарин натрия (Heparin sodium) |
| Гидрохлоротиазид (Hydrochlorothiazide) |
| Кальция карбонат (Calcium carbonate) |
| Каптоприл (Captopril) |
| Карведилол (Carvedilol) |
| Клавулановая кислота (Clavulanic acid) |
| Колекальциферол (Kolekaltsiferol) |
| Левамизол (Levamisole) |
| Левотироксин натрия (Levothyroxine sodium) |
| Лозартан (Losartan) |
| Метилпреднизолон (Methylprednisolone) |
| Метопролол (Metoprolol) |
| Микофеноловая кислота (Микофенолата мофетил) (Mycophenolic acid (Mycophenolate mofetil)) |
| Надропарин кальция (Nadroparin calcium) |
| Нифедипин (Nifedipine) |
| Омепразол (Omeprazole) |
| Преднизолон (Prednisolone) |
| Ранитидин (Ranitidine) |
| Ритуксимаб (Rituximab) |
| Спиронолактон (Spironolactone) |
| Такролимус (Tacrolimus) |
| Фозиноприл (Fosinopril) |
| Фуросемид (Furosemide) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Циклоспорин (Cyclosporine) |
| Циклофосфамид (Cyclophosphamide) |
| Эналаприл (Enalapril) |
| Эноксапарин натрия (Enoxaparin sodium) |
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ 15: при установлении данного диагноза пациент в срочном порядке направляется в специализированный стационар, в круглосуточном стационаре: проводится консервативное лечение + биопсия почки по показаниям.
Немедикаментозное лечение:
· питание по возрасту с ограничением поваренной соли и жидкости с оценкой баланса жидкости;
· обучение пациента: контроль баланса жидкости, соблюдение диеты, самоконтроль АД;
· постельный режим увеличивает риск развития тромбозов, поэтому режим свободный.
· питание у детей с врожденным нефротическим синдромом проводят через назогастральный зонд или гастростому: усиленная диета 130ккал/кг/сут, белок 4г/кг/сут, жиры (рапсовое/подсолнечное масло). Добавки витаминов А,Д,Е, кальция, магния (калия по необходимости).
Медикаментозное лечение 3: стандартным медикаментом является преднизолон. Адекватное лечение первого эпизода (доза преднизолона и длительность терапии) очень важно, так как от длительности кортикостероидной терапии зависит длительность последующей ремиссии нефротического синдрома
Лечение стероидчувствительного нефротического синдрома у детей [4]
Лечение первого эпизода нефротического синдрома:
· Стандартным медикаментом является преднизолон, длительность терапии не менее 12 недель (УД –1В).
· Преднизолон внутрь ежедневно в один прием (УД –1В) в начальной дозе 60мг/м 2 /сут (максимально 80мг/м 2 /сут) или 2мг/кг/сут (УД –1D) ежедневно в течение 4-6 недель (УД –1С), затем
· поддерживающая доза преднизолона 40мг/м 2 /48час или 1,5мг/кг/48час (максимально 60мг/48час) в альтернирующем режиме в один прием (1D) в течение 4-6 недель (УД – 1В).
· постепенное снижение дозы по 5-10мг/м 2 в неделю до полной отмены.
Общая длительность лечения стероидами должна достигать 4-5 месяцев [4].
Лечение рецидивирующего нефротического синдрома:
· терапевтическая доза преднизолона 60мг/м 2 /сут или 2мг/кг/сут (максимально 80мг/м 2 /сут) ежедневно в один прием утром до тех пор, пока не будет констатирована полная ремиссия в течение 3 дней (УД – 2D).
· поддерживающая доза преднизолона 40мг/м 2 /48час или 1,5мг/кг (максимально 60мг/48час) в один прием через день в течение как минимум 4 недель (УД – 2С).
· постепенное снижение дозы по 5-10мг/м 2 в неделю до полной отмены.
Лечение частых рецидивов и стероидзависимого нефротического синдрома [4]:
· терапевтическая доза преднизолона 60мг/м 2 /сут или 2мг/кг/сут (максимально 80мг/м 2 /сут) ежедневно в один прием утром до тех пор, пока не будет констатирована полная ремиссия в течение 3 дней, затем преднизолон в режиме через день не менее 3 месяцев (УД – 2С).
· длительный прием минимально-достаточных для поддержания ремиссии доз преднизолона, начальная доза 0,1-0,5мг/кг через день. Через 6 месяцев постепенно уменьшить дозу преднизолона до минимальной, на которой нет рецидива болезни [4]. При появлении признаков стероидной токсичности, необходимо начать стероид-сберегающую терапию.
Стероид-сберегающая терапия частых рецидивов нефротического синдрома с признаками стероидной токсичности и стероидзависимого нефротического синдрома
1. Алкилирующие препараты: Циклофосфамид 2-2,5мг/кг/сут 8-12 недель (максимальная кумулятивная доза 168мг/кг) (УД – 2С). Рекомендовано не начинать терапию циклофосфамидом до тех пор, пока не будет достигнута ремиссия с помощью кортикостероидов (УД – 2D). Рекомендовано не проводить второй курс терапии алкилирующими препаратами (УД – 2D).
2. Ингибиторы кальцинейрина:
· циклоспорин А (ЦсА) 100-150мг/м 2 /сут или 4-5мг/кг/сут ежедневно в два приема (УД – 2С), как минимум 12 месяцев (УД – 2С). Необходимо контролировать уровень базовой концентрации препарата в крови, целевой уровень 80-120нг/мл [5]. Длительность безопасной терапии циклоспорином 2 и более лет [6,7].
· такролимус 0,1-0,15мг/кг/сут в 2 равных приема вместо Циклоспорина в случае выраженных побочных эффектов циклоспорина (УД – 2D) [8]. Необходимо контролировать уровень базовой концентрации препарата в крови, целевой уровень 5-10нг/мл.
3. Микофеноловая кислота/Микофенолат Мофетил (ММФ) 1200мг/м 2 /сут в два приема в течение как минимум 12 месяцев (УД – 2С) [1].
4. Ритуксимаб 375мг/м 2 1 раз в неделю в течение 1-4 недель (УД – 2С) [9].
5. Левамизол 2-2,5мг/м 2 через день (2В) в течение как минимум 12 месяцев (УД – 2С) [10,11].
Схема терапии стероидчувствительного нефротического синдрома у детей
Схема терапии стероидрезистентного нефротического синдрома у детей
Лечение врожденного нефротического синдрома у детей [4]:
1. Внутривенное замещение альбумина по необходимости: инфузии 20% альбумина 3-4г/кг/сут 3-4 инфузии в день.
2. Лечение инфекции, ставшей причиной врожденного нефротического синдрома.
3. Антипротеинурическая терапия:
· Терапевтическая нефроэктомия: иАПФ/БРА + индометацин (каптоприл 5мг/кг 3 раза в день + индометацин до 4мг/кг 3 раза в день)
· Хирургическая нефроэктомия в возрасте старше 5 месяцев (билатеральная, унилатеральная нефроэктомия)
4. Симптоматическая терапия:
· антикоагулянты (варфарин, инфузии АТ III);
· замещение тироксина (эутирокс 2-4мг/кг/сут);
· антибиотики при подозрении бактериальной инфекции;
· диуретики (фуросемид 1-2мг/кг/сут, максимально 6 мг/кг/сут).
5. Заместительная почечная терапия: перитонеальный диализ, гемодиализ (см. клинический протокол «Хроническая болезнь почек у детей» приложение 1,2, трансплантация почки (см. клинический протокол «Трансплантация почки»).
Неиммуносупрессивная терапия нефротического синдрома у детей (дозировки см. ниже в таблице №1).
1. Антигипертензивная/антипротеинурическая терапия: иАПФ (эналаприл, фозиноприл) или БРА (лозартан, валсартан).
2. Диуретики: фуросемид, спиронолактон.
3. Антибактериальная терапия при наличии инфекций.
4. Антикоагулянты (гепарин натрия, надропарин кальций, эноксапарин натрия) обычно не показаны при гиперкоагуляции, так как эпизод активного нефротического синдрома не долговечен. Он назначается лишь при выраженной гипоальбуминемии
| Лекарственная группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Глюкокортикостероиды | Преднизолон или | 60мг/м 2 /сут стартовая доза, затем см. по протоколу, внутрь [4]. | 2В |
| Глюкокортикостероиды | Метилпреднизолон | 60мг/м 2 /сут, внутрь 600-800мг/м 2 внутривенно [4]. | 2В |
| Алкилирующие средства | Циклофосфамид | 2-2,5мг/кг/сут, внутрь [1]. | 2С |
| Иммунодепрессанты | Циклоспорин А или | 5-6 мг/кг/сут или 100-150мг/м 2 /сут в два приема внутрь (С0 80-120нг/мл) [4]. | 2В |
| Иммунодепрессанты | Такролимус или | 0,2-0,13мг/кг/сут в два приема внутрь (С0 5-10нг/мл) [4]. | 2D |
| Иммунодепрессанты | Микофеноловая кислота/Микофенолат Мофетил | 1200мг/м 2 /сут в два приема внутрь | 2С |
| Противоопухолевые средства – моноклональные антитела | Ритуксимаб | 375мг/м 2 внутривенно [4]. | 2С |
| Другие иммуномодуляторы | Левамизол | 2-2,5мг/кг/48час внутрь [4]. | 2С |
| Ингибиторы АПФ | Фозиноприл или | 0,3-0,6мг/кг/сут или 2,5-5-10 мг/сут [13]. | 2В |
| Ингибиторы АПФ | Эналаприл или | 0,1мг/кг/доза стартовая доза 0,2-0,5мг/кг/сут (максимально 0,6мг/кг/сут до 40мг/сут) [4]. | 2В |
| Ингибиторы АПФ | Каптоприл | 5мг/кг 3 раза в день внутрь [4]. | 2В |
| Блокаторы рецепторов ангиотензина 2 | Лозартан или | 0,7 мг/кг/сут, максимально до 1,4 мг/кг/сут, внутрь [15,19]. | 2В |
| Блокаторы рецепторов ангиотензина 2 | Валсартан | 1,3мг/кг/сут, максимально 40 мг – 80 мг [14]. | 2В |
*применение препарата после регистрации на территории РК
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
| Лекарственная группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Заменители плазмы и других компонентов крови | Альбумин человеческий 20% или | 1г/кг/сут (до 5мл/кг/сут) внутривенно 3-4г/кг/сут при врожденном НС [4]. | В |
| Заменители плазмы и других компонентов крови | Альбумин человеческий 5% | 10-20 мл/кг/сут внутривенно 3-4г/кг/сут при врожденном НС [4]. | В |
| Антикоагулянты | Варфарин или | 2,5-5 мг/сут стартовая доза внутрь, контроль терапии по МНО | В |
| Антикоагулянты | Гепарин или | 200Ед/кг/сут подкожно | В |
| Антикоагулянты | Надропарин кальций или | 100 МЕ анти-Ха/кг/сут подкожно | В |
| Антикоагулянты | Эноксапарин натрия | 0,5мг/кг подкожно | В |
| Гормоны щитовидной и паращитовидных желез, их аналоги и антагонисты | Тироксин | 2-3мг/кг/сут внутрь | В |
| Диуретики | Фуросемид или | 1-2 мг/кг стартовая доза, максимально 6мг/кг/сут, внутривенно, внутрь | В |
| Диуретики | Спиронолактон или | 2мг/кг/сут в два приема, внутрь | В |
| Диуретики | Гидрохлоротиазид | 1-2мг/кг/сут в два приема, внутрь | |
| Антибактериальные препараты | цефуроксим или | 40 мг/кг/сут 2 раза в день внутрь | В |
| Антибактериальные препараты | амоксициллин+ клавулановая кислота или | 50мг/кг 3 раза в день внутрь/внутривенно | В |
| Антибактериальные препараты | цефтриаксон или | 80 мг/кг/сут 2 раза в день внутривенно | В |
| Антибактериальные препараты | азитромицин или | 10мг/кг/сут 1 раз в день внутрь | В |
| Блокаторы кальциевых каналов | Амлодипин или | 0,1-0,2мг/кг стартовая доза [4]. 6-15кг 1,25мг 15-25кг 2,5мг >25кг 5мг Максимально 10 мг/сут | В |
| Блокаторы кальциевых каналов | Нифедипин | 1-2 мг/кг/сут 2-4 раза в день Максимально 3мг/кг/сут | В |
| Бета-адреноблокаторы | Атенолол или | 1-2мг/кг/сут 1 раз в день Максимально 100мг/сут | В |
| Бета-адреноблокаторы | Бисопролол или | 0,2мг/кг/сут 1 раз в день | В |
| Бета-адреноблокаторы | Метопролол или | 1мг/кг/сут 1 раз в день Максимально 2мг/кг/сут | В |
| Альфа- и бета-адреноблокаторы | Карведилол | 0,2мг/кг 2 раза в день Максимальная разовая доза 0,4мг/кг | |
| Корректоры метаболизма костной и хрящевой ткани в комбинациях, Витамины и витаминоподобные средства в комбинациях | Кальция карбонат+холекальциферол | 50-75мг/кг/сут внутрь [4]. | С |
| Ингибиторы протонного насоса | Омепразол | 0,5-1мг/кг/сут 1-2 раза в день, внутрь | В |
| H2-антигистаминные средства | Ранитидин | 4мг/кг 2 раза в день внутрь | В |
| Витамины и витаминоподобные средства | Колекальциферол водный раствор | 500-1000МЕ/сут внутрь | С |
Хирургическое вмешательство:
Хирургическая нефроэктомия в возрасте старше 5 месяцев (билатеральная, унилатеральная нефроэктомия);
Показания: врожденный нефротический синдром с отсутствием ответа на терапевтическую нефроэктомию (каптоприл+индометацин).
Противопоказания: тяжелые инфекции, нарушение свертывающей системы у данной категории детей.
1. Заместительная почечная терапия: перитонеальный диализ, гемодиализ (см. клинический протокол «Хроническая болезнь почек у детей», приложение 1,2, трансплантация почки (см. клинический протокол «Трансплантация почки»).
Показания:
· врожденный нефротический синдром с конечной стадией хронической болезни почек (СКФ менее 15мл/мин, мочевина 30 и более ммоль/л, гиперкалиемия более 6,0мммоль/л, которая не корригируется консервативными методами, анурия);
· некупируемый консервативными методами отечный синдром.
Противопоказания для трансплантации: вес менее 10кг.
Дальнейшее ведение:
После выписки пациент наблюдается у участкового нефролога по месту жительства.
· первый месяц: контроль ОАМ 2 раза в неделю, ОАК, биохимический анализ крови (общий белок, холестерин, креатинин, мочевина, калий, натрий, кальций, СРБ) 1 раз в 2 недели;
· первые 3 месяца: контроль ОАМ 1 раз в неделю, ОАК, биохимический анализ крови (общий белок, холестерин, креатинин, мочевина, калий, натрий, кальций, СРБ) 1 раз в 4 недели; определение базовой концентрации циклоспорина А в крови 1 раз в месяц;
· >3 месяцев: контроль ОАМ 1 раз в 2 недели, ОАК, биохимический анализ крови (общий белок, холестерин, креатинин, мочевина, калий, натрий, кальций, СРБ) 1 раз в 3 месяца; определение базовой концентрации циклоспорина А в крови 1 раз в 3 месяца;
· контроль УЗИ почек 1 раза в год;
· осмотр окулиста 1 раз в год.
Профилактические меры:
· здоровый образ жизни;
· санация хронических очагов инфекции (инфекции носоглотки, ротовой полости).
Индикаторы эффективности лечения:
· наступление полной ремиссии: исчезновение протеинурии, купирование отеков и восстановление диуреза;
· наступление неполной ремиссии: снижение протеинурии на 50% и более от исходного уровня и абсолютный уровень отношения белок/креатинин в моче 20-200мг/ммоль;
· замедление прогрессирования болезни: стабилизация жизненно-важных показателей (нормализация АД, восстановление диуреза) и стабильные показатели скорости клубочковой фильтрации.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· рецидив нефротического синдрома, подбор иммуносупрессивной терапии;
· необходимость проведения диагностической биопсии почки.
Показания для экстренной госпитализации:
· олигоанурия, анасарка;
· кризовое течение артериальной гипертензии;
· гиповолемия;
· тромбозы.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков:
1) Канатбаева Асия Бакишевна – доктор медицинских наук, профессор РГП на ПХВ «Казахский национальный медицинский университет имени С.Д.Асфендиярова», Президент Ассоциации нефрологов Казахстана.
2) Абеуова Бибигуль Амангельдиевна – доктор медицинских наук, профессор, заведующая кафедрой детских болезней №3 РГП на ПХВ «Карагандинский государственный медицинский университет».
3) Нигматуллина Назым Бакытбековна – кандидат медицинских наук, старший врач отделения нефрологии, диализа и трансплантации филиала КФ «UMC» Национальный Научный Центр Материнства и Детства.
4) Юхневич Екатерина Александровна – и.о. доцента кафедры клинической фармакологии и доказательной медицины РГП на ПХВ «Карагандинский государственный медицинский университет», клинический фармаколог.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Мулдахметов Мейрам Сейтжанович – доктор медицинских наук, профессор, заведующий кафедрой педиатрии АО «Медицинский университет Астана».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.