Памятка для родителей: питание после кишечной инфекции
Педиатры и инфекционисты детской больницы №9 им. Г.Н. Сперанского в течение двух недель после перенесенной кишечной инфекции рекомендуют придерживаться определенного рациона питания.
Постное мясо. Рекомендована говядина, телятина, индейка, кролик, куриные грудки. Мясо готовится в виде пюре, котлет, на пару. Для детей первого года жизни предпочтительно мясо в баночках. В рацион питания вводим мясо постепенно, начиная с пол чайной ложки один раз в день для детей до одного года и 1-2 чайных ложек для детей 2-3 лет. Если ребенок хорошо перенес введение мяса в питание (нет рвоты, стул на стал чаще и жиже), каждый следующий день объем мяса может быть увеличен в два раза от предыдущего с постепенным достижение возрастной нормы.
Молочнокислые продукты. Для детей первого года жизни вводим в рацион постепенно, начиная с пол чайной ложки. Творог для детского питания (без наполнителей – фруктов и ягод). Если ребенок хорошо усваивает творог для детского питания, то через неделю можно давать творог с яблоком, грушей и бананом. Творожки с ягодами и экзотическими фруктами вводятся в последнюю очередь – через 3-4 недели. Для детей старшего возраста в питание подходит творог с минимальным процентом жирности 0-5% без наполнителей.
Фрукты: бананы в виде пюре, начиная с 1-2 чайных ложек в сутки. Яблоки в течение первой недели после инфекции предпочтительно употреблять в виде яблочного пюре промышленного или домашнего приготовления – можно испечь яблоко в духовке или микроволновой печи, протереть через сито), также начиная с одной чайной ложки. Покупные баночки изучайте внимательно, чтобы в них не было сливок. Через 5-7 дней при хорошей переносимости яблочного пюре, можете предложить ребенку кусочек свежего яблока без кожуры. Через две недели давайте ребенку сливу, абрикосы, киви и в последнюю очередь – через 3-4 недели – ананас, манго.
Овощи. Кабачок, цветная капуста, брокколи, тыква, картофель разрешены отварные и в пюреобразном виде. Желательно, чтобы картофель в питании ребенка в этот период составлял не более 1/3-1/2 объема всех овощей.
Яйца. Лучше готовить в виде паровых омлетов на воде и вводить через 1-2 недели после перенесенной кишечной инфекции. И не более 1-2 раз в неделю в течение 2-3 недель.
Хлебобулочные изделия: подсушенный белый хлеб, сушки и сухари без изюма, мака, сахара. А также – простые крекеры и сухое печенье.
Последствия ротавируса: как восстановить здоровье и питание ребенка
По данным Минздрава лишь около 45% детей полностью восстанавливаются после ротавируса. В остальных случаях наблюдаются осложнения. Рассмотрим их подробнее, чтобы родители знали, на что обращать внимание после выздоровления ребенка от ротовирусной инфекции.
Сколько заразен ребенок после ротавируса
Больной ребенок становится заразным с появлением первых признаков заболевания и на срок до 14 дней в зависимости от тяжести болезни.
Последствия и осложнения после ротавируса
По данным Центра Эпидемиологии Роспотребнадзора у половины детей после ротавирусной инфекции наблюдается увеличение размеров печени. У 6% исследуемых была обнаружена пневмония и у 10% железодефицитная анемия. В 18% случаях госпитализированных детей наблюдались повреждения мышечной ткани сердца.
После выздоровления за ребенком наблюдают в течение одного месяца, чтобы вовремя начать лечить в случае осложнений.
Ночной или регулярный понос
Рвота и высокая температура проходят первыми, а диарея может сохраняться и обозначать разные осложнения:
Боль в животе, слабость, снижение аппетита, ухудшение состояния кожи, волос, ногтей
Такие проявления наблюдаются в случае мальабсорбцции, то есть нарушения всасывания питательных веществ из-за повреждения ворсинок кишечника. Ребенок может плохо спать и даже похудеть.
Мальабсорбция проявляется также неоднородной диареей с непереваренными комочками пищи.
Шелушение и сыпь на коже
Может быть признаком псевдоаллергии. Для нее характерны также срыгивание, частый мутный слизистый стул иногда с прожилками крови, вздутие и метеоризм в животике. При этом анализ на аллергены указывает на наличие антител только у 15% обследованных пациентов. Копрограмма(анализ кала) показывает повышенное содержание слизи, внутриклеточного крахмала, лейкоцитов, эозинофилов и нейтрального жира.
Как помочь ребенку после ротавируса?
Любые осложнения требуют внимания со стороны педиатра и проведения обследования. После постановки диагноза врач назначит адекватное лечение.
Питьевой режим после ротавируса
Если держится жидкий стул, давайте ребенку пить после каждого эпизода диареи. В остальном можно переходить на обычный питьевой режим, придерживаясь диеты в течение всего периода осложнений и 1-2 недель после выздоровления.
Ограничение контактов в с другими людьми
Ограничивать контакты имеет смысл до момента выздоровления. Когда прошли все симптомы, можно снова общаться.
Восстановление микрофлоры после ротавируса у детей
Врач может назначить пробиотики, например аципол, бифиформ, линекс, для поддержки пищеварения и профилактики запоров на основании тяжести, периода болезни и возраста ребенка.
Пробиотик заселяет организм полезной микрофлорой. А продукты жизнедеятельности лактобактерий препятствуют размножению вируса и повреждению ворсинок кишечника.
Что можно кушать ребенку после ротавируса
Обязательно сохраняйте грудное вскармливание в период болезни. Из молока мамы ребенок получает воду и антитела, которые помогают справиться с болезнью. Малышей-искусственников переводят на безлактозные или низколактозные смеси.
Безлактозная соевая смесь Materna Soy подойдет малышам с рождения. Производство Израиль. Доставляем со склада в Москве. Есть срочная доставка.
Подробнее про меню для кормящей мамы и ребенка при ротавирусе читайте в нашей статье.
Почему нельзя молоко при ротовирусной инфекции
Ротавирусы повреждают ворсинки тонкого кишечника и снижают выбработку фермента, отвечающего за усвоение молока. Поэтому во избежание лишней нагрузки на кишечник молочные продукты исключают. Малышам на ГВ врачи назначают ферменты для поддержания пищеварения.
Иммунитет после ротавируса у детей
Ротавирусную инфекцию вызывает целое семейство вирусов. Их типы обозначаются латинскими буквами A-I. У людей встречаются типы А-С, при этом на тип А приходится 90% случаев болезни. Остальные вирусы присущи животным и не опасны для человека. У вируса типа А встречается несколько разновидностей – серотипов. Заработав иммунитет от одного серотипа можно заразиться другим.
У детей устойчивый иммунитет на срок до 5 лет формируется только на основании прививки. В России применяется вакцина РотаТек, которую вводят тремя дозами малышам до 36 недель. Первый укол нужно сделать на 6-12 неделе жизни.
Получите бесплатную консультацию педиатра Матерна по питанию малышей в период ротавирусной инфекции.
Ротавирусная инфекция – как пережить?

Опасное состояние при этом заболевании состоит в том, что организму грозит обезвоживание.
Пик заболевания регистрируют в период с ранней осени по начало весны. Ротавирус вызывается одним из девяти видами вируса, который поражает кишечник, поэтому его могут называть «кишечный грипп».
Источники заражения ротавирусной инфекцией
Источником заражения является заболевший человек, при этом даже спустя десять дней после выздоровления вирус продолжает появляться в фекалиях. Поэтому так важно соблюдать бытовую гигиену.
Заражение происходит следующими способами:
Вирус можно подцепить в транспорте или магазине, поэтому так важно мыть руки после улицы.
Ротавирус обладает высокой устойчивостью. Попадая в организм человека, возбудитель поражает эпителиальные клетки тонкого кишечника. Вместо пораженных клеток на смену приходят незрелые эпителиоциты, которые являются функционально неполноценными, что влечет ферментативную недостаточность кишечника. В условиях недостатка ферментов желудочно-кишечный тракт не в состоянии расщепить углеводы и особенно лактозу. Поэтому больному назначают специальную диету без молочных продуктов и сдобы. Так непереваренные остатки пищи попадают в толстый кишечник, в нем накапливается жидкость из окружающих тканей и больной страдает от диареи. В результате наступает обезвоживание организма.
Болезнь не проходит, пока эпителий не станет зрелым, и кишечник не восстановится.
Симптомы
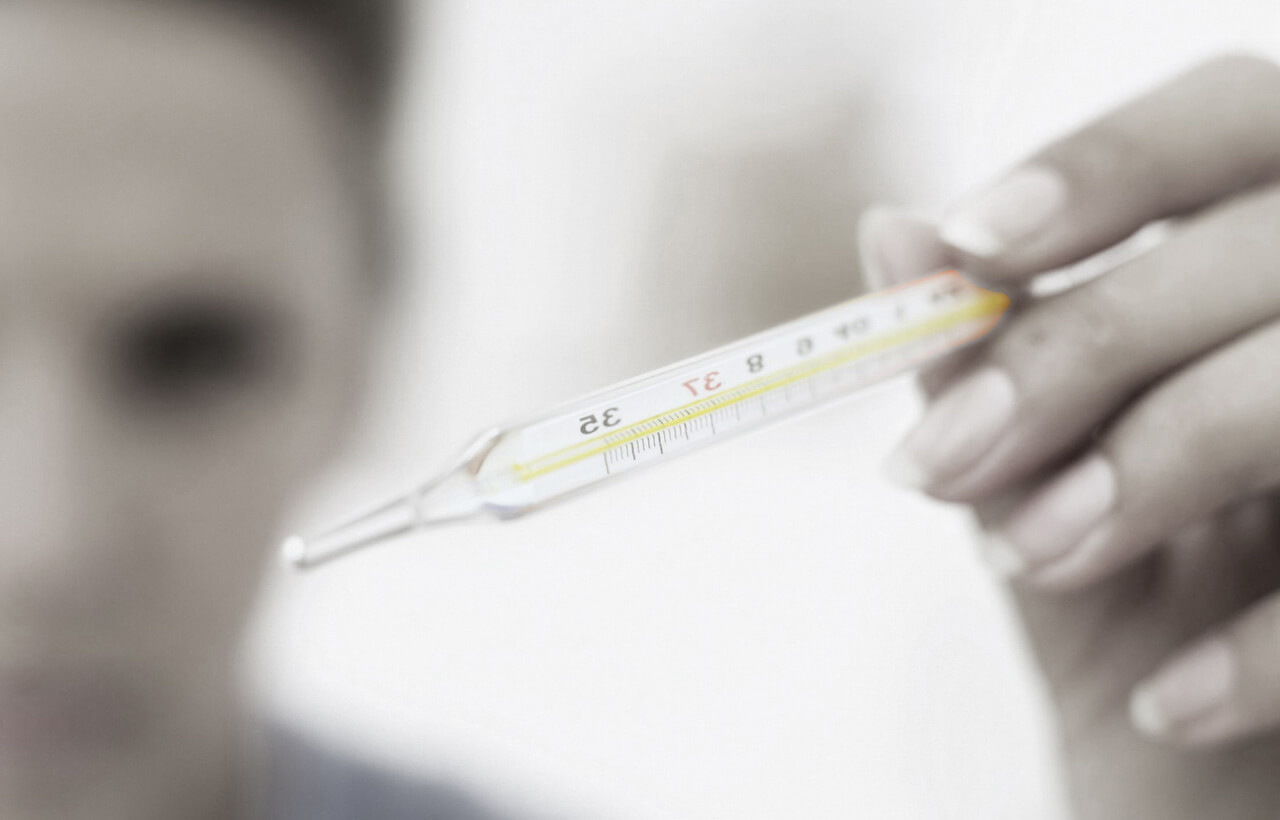
Лечение
Основное лечение – это избавление от токсинов и восполнение жидкости в организме. Поэтому больному врач-терапевт прописывает сорбенты: энтеросгель, активированный уголь, полисорб. Для восполнения потери жидкости используют Регидрон – один пакетик на литр воды. Если обезвоживание ярко выражено, то больного госпитализируют и применяют инфузионную терапию растворами Трисоль или Рингера.
Антибиотики при ротавирусной инфекции бесполезны. Назначают их лишь в одном случае, если заболевание осложнилось кишечной инфекцией. Если диарея затянулась и больной спустя несколько дней не чувствует себя лучше, то выписывают энтерофурил или фуразолидон.
Для восстановления пищеварения назначают мезим или фестал и пробиотики.
Обязательно следует соблюдать безмолочную диету. Пищу лучше готовить на пару или отваривать. Рекомендуется кисель, рисовая каша на воде, печеные яблоки, нежирный мясной бульон, рыбу и нежирное мясо, вареный картофель.
Запрещено все овощи и фрукты, бобовые, молочные продукты, сдоба и газированные напитки. Если аппетита нет, то через силу есть не надо, но пить надо обязательно.
Защитить от ротавирусной инфекции поможет прививка.
Профилактика и лечение острых кишечных инфекций
Поделиться:
Во время купания мы волей-неволей (а маленькие дети даже специально) заглатываем воду вместе с живыми организмами. В подавляющем большинстве случаев такое вторжение остается незамеченным, поскольку наш организм обладает несколькими степенями защиты, помощнее, чем у банковского билета. Но иногда защитная система дает сбой, что провоцирует острую кишечную инфекцию.
Упоминая опасности таящиеся в водоемах, нельзя обойти тему жителей этих водоемов. Речь пойдет о самых опасных существах населяющих наши реки, — пираньях. А, не, шутка — пираньи чуть южнее.
На самом деле мой рассказ, конечно же, о бактериях, о профилактике и лечении кишечных инфекций. Иной раз удивляешься когда мы, такие большие и сильные, обжившие все уголки планеты и даже частичку космоса, погибаем от микроскопических существ. Вспоминается фильм «Война миров» по Уэллсу, где даже самые здоровые инопланетяне спасовали перед микробами.
Впрочем, за инопланетян не поручусь, но людям есть что противопоставить вредным микроорганизмам. В нашей слюне находится вещество (лизоцим), осложняющее жизнь бактерии уже при попадании в рот. Лимфатическое кольцо в ротовой полости, являясь периферическим органом иммунной системы, также надежно защищает от проникновения агрессивных существ. А желудочный сок агрессивен практически к любой флоре. Но при определенных условиях (незрелость иммунной системы у малышей, иммунодефицит, пожилые люди, алкоголики) бактерии берут верх, вызывая острые кишечные инфекции.
Откуда берется инфекция
В водоемах бурлит жизнь, невидимая нашему глазу, и эта жизнь с удовольствием воспользуется телами беспечных купальщиков. Кишечная инфекция — самая обычная проблема летнего сезона. Строго говоря, острая кишечная инфекция возникает не только от купания. Это проблема немытых рук, овощей, фруктов, некачественно обработанной пищи. Причиной кишечной инфекции являются патогенные бактерии (изредка вирусы и грибы).
К слову, в нашем пищеварительном тракте есть и полезные бактерии (бифидобактерии, лактобактерии и др.), иначе говоря, облигатная флора. Они участвуют в пищеварении, выработке ферментов, витаминов, конкурируют с патогенной флорой подавляя ее развитие.
Условно патогенные микроорганизмы (стрептококки, протей, кишечная палочка и пр.), тоже живут внутри организма, и при сохраненном иммунном статусе для нас безвредны. Но способны вызвать заболевание при снижении иммунитета.
А вот бактерии, попадающие извне, — это патогенная флора. Вызванные ими заболевания — иерсиниоз, сальмонеллез, брюшной тиф, холера и т.д. — могут представлять серьезную угрозу жизни.
Как проявляется заболевание
Вначале микробная инвазия проявляется себя… а ничем не проявляет. Инкубационный период длится около двух суток, время, которое есть у пострадавшего, чтобы решить последние дела, пока зловредные микробы множатся, накапливают яды. Дальше интоксикация, температура, ломота в суставах — сутки непонятное состояние, которое можно спутать с гриппом или еще чем-нибудь.
Далее следует расцвет кишечной инфекции. Это, как правило, спастические боли в разных отделах живота, многократная рвота и, конечно, многократный жидкий стул. Иногда жидкость льет как из трубы — как при холере. Иногда с примесью крови — как при дизентерии. Степень обезвоживания достигает крайних величин, угрожая жизни пациента.
Особенно тяжело протекает обезвоживание у маленьких детей. Очень часто таких малышей привозят в наше отделение. Глаза запавшие, крик слабый, кожный покров сухой как ботинок. Тут не до шуток, жизнь висит на волоске.
Факторы, определяющие степень тяжести состояния:
Вам нужно прекращать заниматься самолечением и травоедением и незамедлительно обратиться к врачу, если: — Вышеперечисленные симптомы наблюдаются у детей дошкольного возраста, пожилых людей старше 60 лет и у лиц с хроническими заболеваниями сердечно-сосудистой и дыхательной систем. — Частый, жидкий стул более 5 раз у взрослых. — В стуле, рвотных массах — примесь крови. — Высокая лихорадка с диареей и рвотой. — Схваткообразные боли в животе любой локализации, длящиеся более часа. — Рвота после любого приема пищи и воды. — Выраженная слабость и жажда.
Что делать в домашних условиях?
И в заключение, пусть это банально, повторюсь: мойте руки перед едой, мойте овощи и фрукты, готовьте пищу из качественных продуктов. Это так просто, но необычайно эффективно. Будьте здоровы.
Товары по теме: [product](регидрон), [product](активированный уголь), [product](энтереодез), [product](церукал), [product](фуразолидон), [product](имодиум), [product](лоперамид)
Как защитить ребенка от ротавирусной инфекции?
На период с ноября по апрель приходится около 95% случаев заболевания детей и взрослых ротавирусной инфекцией. Тяжелее всего ее переносят дети в возрасте до 5 лет. Их организм отличается низкой кислотностью вырабатываемого желудочного сока и отсутствием способности активно сопротивляться вирусным инфекциям. Свое название ротавирус получил за характерную форму вибриона, внешне напоминающего колесо с хорошо очерченным ободом (в переводе с латыни rota означает «колесо»).
Как отличить ротавирус?
За ротавирусной инфекцией закрепилось название «кишечный грипп». Объясняется это сходством ее симптомов с гриппом: оба начинаются остро, с резкого повышения температуры до 39°. Но не имеющая отношения к вирусам гриппа инфекция характеризуется еще и дисфункцией пищеварительной системы. Поэтому типичными симптомами ротавируса являются:
Заболевший малыш становится вялым, раздражительным и теряет интерес даже к любимой еде. Рвотой, поносом и повышенной температурой сопровождаются и другие болезни. Родителям необходимо запомнить, что следствием ротавирусной инфекции является особенно тяжело протекающая диарея — с поносом до 20 раз за сутки на протяжении 3–5 дней. Поначалу стул имеет кашицеобразный вид и желтоватый оттенок, но постепенно становится все более водянистым и обесцвечивается.
Как заражаются ротавирусом?
Возможности заразиться подвержены абсолютно все дети. На вероятность заражения не влияют ни уровень гигиены и тип поведения малыша, ни качество пищи и воды. Ротавирус чрезвычайно заразен, относится к категории «грязных рук» и передается орально–фекальным путем. Дети, как правило, заражаются от взрослых, которые обычно переносят болезнь в легкой форме, в большинстве случаев даже не обращая внимания на легкое, быстро проходящее расстройство стула. Малышам после полугода, активно ползающим по полу и хватающим все окружающие предметы руками, ничего не стоит подхватить инфекцию.
Попав в организм, вирус поселяется в клетках слизистой оболочки тонкого кишечника и желудка, вызывая воспаление — энтерит, гастроэнтерит. Типичная симптоматика заболевания объясняется разрушением ворсинок эпителия и нарушением процессов выработки необходимых для переваривания пищи ферментов.
После выздоровления неприятных последствий ротавирус у детей не оставляет. Тем не менее для ослабленных малышей он может стать весьма опасным. Поэтому при первых же подозрениях на «кишечный грипп» ребенка следует показать хорошему платному врачу педиатру.
Чем опасна ротавирусная инфекция для детей в возрасте до 5 лет?
Инкубационный период ротавируса короток, он составляет всего 1–4 дня. Поэтому вирусы очень быстро разрушают нормальную работу кишечника, заставляя его выкачивать из организма малыша воду и микроэлементы — в частности, калий и магний, необходимые для нормальной работы сердца. Это приводит к быстрому нарастанию слабости.
Для выздоровления и ослабления симптомов интоксикации ребенок должен употреблять много жидкости и восполнять утраченные минеральные вещества. Но при этом пить приходится буквально по 50 мл, так как прием того же регидрона в больших объемах может спровоцировать рвоту. Значительно ухудшает состояние крохи и высокая температура.
Родителям необходимо срочно обратиться за квалифицированной врачебной помощью, если:
При отсутствии адекватного лечения заболевание может привести к появлению обменных и сердечно–сосудистых нарушений.
Лечение ротавируса у детей
Специализированных фармпрепаратов для терапии ротавирусной инфекции не существует. Лечение должно быть направлено на компенсацию утрачиваемых организмом минеральных солей и жидкости, чтобы не пострадали сердечно–сосудистая и мочевыделительная система. Чтобы не рисковать здоровьем ребенка (особенно если заболел малыш до 2 лет), лучше всего вызвать врача на дом. Хороший педиатр подтвердит или опровергнет диагноз, даст адекватные рекомендации и будет контролировать состояние малыша, чтобы заболевание не повлекло нежелательных последствий.
Чем лечить ротавирус?
Голоданием, выпаиванием и абсорбентами.
Категорически запрещен самостоятельный прием антибиотиков. Они не только не рассчитаны на лечение вирусных инфекций, но еще и серьезно изменяют состав кишечной микрофлоры.
Сколько дней длится ротавирус?
У большинства малышей, при правильной терапии, рвота уходит уже через сутки, а боли в животике и понос сохраняются в течение 3–7 дней. Иммунная система организма, получающего поддержку, начинает вырабатывать иммуноглобулин А, помогающий бороться с вирусной инфекцией. Но даже на 12–15 день с момента начала болезни кишечник еще не очищается от вирусов. Поэтому ребенок, уже относительно хорошо себя чувствующий, продолжает оставаться опасным для окружающих примерно в течение 4 недель.
Чтобы не заболели другие члены семьи, необходимо соблюдать элементарные гигиенические нормы: мыть руки, кипятить детскую посуду и столовые приборы, не забывать о влажной уборке квартиры. По окончании болезни в организме сформируется определенное количество антител, которые помогут в следующий раз перенести ротавирус гораздо легче.
Прививка от ротавируса — эффективное средство профилактики
До начала массовой вакцинации от ротавируса количество летальных исходов среди заболевших детей младше 5 лет в мире доходило до 600 тыс. в год. Ситуацию значительно улучшила американская вакцина от ротавируса РотаТек. Эффективная и безопасная, в России она применяется только по желанию родителей, платно, но с 2020 года должна стать обязательной.







