Что можно есть после операции по удалению полипа в кишечнике
Полипэктомия в толстой кишке – это операция, в ходе которой удаляются полипы, образовавшиеся на внутренней поверхности кишки. В статье освещаются вопросы:
Полный текст статьи:
Узнайте, как проводится колоноскопия для удаления полипов, какие инструменты при этом используются, и сколько времени длится операция.
Что представляет собой эта операция
Полип – доброкачественное опухолевидное образование на ножке или широком основании, свисающее из стенок полого органа в его просвет. В некоторых случаях возможно перерождение тканей в злокачественные новообразования. Удаление полипов делается в рамках профилактики онкологических заболеваний прямой кишки.
Есть случаи, когда полипы доставляют неприятные ощущения: боли в животе и ректальные кровотечения. Их удаление также помогает избавиться от болезненных симптомов.
Показания
От того, как быстро будет диагностировано заболевание и проведено удаление полипов посредством колоноскопии, зависит успешность лечения. Диагностирование полипа в кишке является прямым показанием к его удалению. Операция показана и в случае, когда новообразование не доставляет беспокойства. Разрастание ткани приводит к запорам, непроходимости и воспалительным процессам. Характер симптомов зависит от количества и типа патологической ткани.
Правила подготовки
Операция назначается после комплексного обследования. Оно подразумевает:
Может потребоваться отмена препаратов, которые принимаются для разжижения крови. За 3 дня до удаления полипов в кишке соблюдается диета. В этот период рекомендован приём жидкой пищи и большого количества воды. Подготовка такая же как на колоноскопии.
Порядок проведения операции
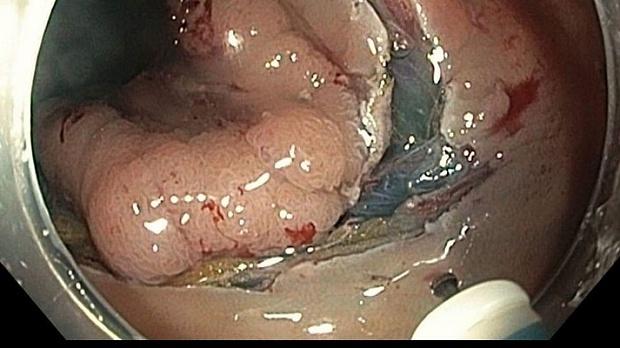
Колоноскопия с удалением полипов под наркозом занимает от 30 до 60 минут. Пациент ложится на спину или на бок. Через анальное отверстие в полость тела вводится наконечник эндоскопа. Эндоскопист медленно продвигает его по прямой кишке. Для открытия толстой кишки в неё подаётся небольшое количество воздуха.
Когда камера, закреплённая на конце трубки эндоскопа, фиксирует место расположения полипа, врач приступает к этапу его удаления. Он проводится с помощью специальных мини-ножей. Полипы могут прижигаться электрическим током. По завершению операции все инструменты извлекаются из кишечника.
Диета после удаления полипов в толстой кишке
Через день после операции пациент может вернуться к приёму пищи. Она не должна быть твёрдой. В ближайшее время нужно избегать употребления:
В меню после удаления полипов в толстой кишке должны входить продукты, не вызывающие раздражения или вздутия. Рекомендуется употреблять куриный бульон и небольшое количество овсяной каши. Переедание в течение нескольких дней после операции грозит запорами.
Что делать после удаления полипов?
Диета после удаления полипов методом колоноскопии очень важна. В реабилитационный период нужно соблюдать правила гигиены зоны кожного покрова, если использовалась методика лапароскопии. В течение двух недель нельзя поднимать грузы более 3 килограмм. На будущее нужно запланировать прохождение колоноскопии для контроля рецидивов.
Диета после удаления полипа кишечника
Записаться на прием
Основным медицинским подходом после удаления полипа кишечника является диетотерапия.
Больной получает следующие рекомендации:
После удаления полипа кишечника, запрещается есть:
Подобной диеты больной должен придерживаться 1 месяц. После этого, если врач посчитает нужным, назначается эндоскопическое обследование. На основании результатов данного обследования решается вопрос о том, следует ли продолжить предложенную диету или ее можно поменять. Обычно через месяц диета после удаления полипа кишечника более сбалансированная, и ее можно применять довольно долго.
Что можно есть через месяц после полипэктомии
Исключить из рациона грубую растительную клетчатку – то есть сырые овощи и фрукты есть нельзя!
Однако не следует забывать, что удаление полипа кишечника – очень серьезная операция. Не стоит надеяться на «авось» и пользоваться общими рекомендациями по диете после удаления полипа кишечника. Каждому больному подходит своя, разработанная именно для него диета, а разработать ее сможет только врач.
В нашей клинике работают специалисты, способные не только провести высококачественную операцию, но и подготовить для каждого больного в отдельности полный курс диеты после удаления кишечника, в которой будут учтены все нюансы здоровья пациента и того, как проходила операция. Такой подход к организации питания своих пациентов позволяет нашей клинике иметь 100% уверенность в том, что все прооперированные по поводу удаления полипа кишечника пациенты справятся со своим недугом.
Как питаться при полипах в кишечнике и после операции, план питания
Полипами называется аномальное разрастание тканей эпителия в виде плотных бугорков. Это ещё не злокачественная опухоль, но уже практически она. Чаще всего их находят в толстой или прямой кишке. И самое важное при полипах в кишечнике – соблюдать диету как до операции, так и после неё.
Designed by Emmanuelm at English Wikipedia/commons.wikimedia.org
Как делают операцию по удалению полипов из кишечника?
К сожалению, хирургическое вмешательство – это единственный метод лечения полипоза кишечника. Консервативные методы применяют только при подготовке к операции. Удаление проводится несколькими методами и зависит от месторасположения полипа:
Энтеротомия – вскрытие участка кишки с доступом через брюшную стенку. Применяется при образовании полипов в тонком кишечнике;
Сегментарная резекция – удаление части кишки. Как и в первом случае, проводится на тонком кишечнике и в случае множественного полипоза;
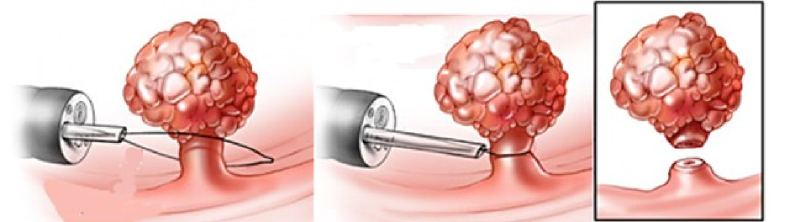
Эндоскопическое удаление – малоинвазивное вмешательство, при котором полип «обрезают» при помощи тонкой нити, заведенной при помощи эндоскопа, либо и вовсе прижигают электрическим разрядом (электрокоагуляция). Проводится на участках толстой или прямой кишки;
Гемилэктомия, колпроктэктомия – наиболее радикальный метод, при котором пациенту полностью удаляют часть толстой или прямой кишки. Применяется при большом количестве полипов, то есть диффузном полипозе кишечника, или при их трансформации в злокачественную опухоль.
Как питаться с полипами в кишечнике
Точная причина появления наростов на эпителии кишечника не известна, однако, ученые полагают, что большую роль играет несбалансированное питание: слишком много жира и углеводов в рационе, мало клетчатки и витаминов. Среди исследований на эту тему часто фигурируют обработанные мясные продукты: копченая колбаса, ветчина, сало и красное мясо на гриле.
Прочими факторами риска называют:
Курение и злоупотребление алкоголем;
Дисбактериоз, частая диарея или наоборот запоры;
Лишний вес, сидячий образ жизни и, как следствие, плохая перистальтика кишечника;
Колоректальные полипы или колоректальный рак в анамнезе;
Какое-либо воспалительное заболевание кишечника (например, болезнь Крона).
Исходя из этого, питаться с полипами в кишечнике следует преимущественно здоровой белковой пищей, с добавлением свежих овощей и цельных злаков.
Designed by freepik; jcomp/Freepik; lifeforstock/Freepik; 8photo/Freepik
Что нельзя и что можно есть при полипах в кишечнике: примеры
Свиное сало, бекон, смалец и шпик;
Жирное, жареное на огне или сковороде мясо;
Блюда, приготовленные во фритюре (картофель фри, курица в панировке, котлеты и т.д.);
Цельномолочные продукты (жирный творог, сыр, сметана, молоко, мороженое, сливки);
Сладости (шоколад, выпечка, конфеты);
Хлеб из белой муки и хлебобулочные изделия;
Снеки (сухарики, чипсы, копчености);
Сладкая газировка и энергетики.
Нежирное мясо и рыба (кролик, курица, индейка, тунец);
Обезжиренные молочные продукты;
Любые овощи, ягоды и фрукты;
Семена (подсолнечник, тыква, чиа и т.д.);
Крупы (гречка, рис, перловка и т.д.);
Бобовые (фасоль, чечевица, горох);
Соя и продукты из нее (сыр тофу, молоко без посторонних веществ и сахара);
Орехи (миндаль, кедровые, грецкие, лесные);
Чай (преимущественно зеленый или травяной);
Натуральный черный кофе.
Диета после удаления полипов кишечника
Теперь поговорим, чем питаться после того, как вам вырезали полипы. Многое зависит от того, как была проведена операция и насколько сильно пришлось вмешиваться в структуры кишечника. Сколько будут длиться ограничения в меню, тоже будет определять лечащий врач. Вполне возможно, диета после удаления полипов кишечника станет для вас пожизненной.
Любое оперативное вмешательство – будь то удаление аппендикса или коронарное шунтирование – требуют строгих ограничений в еде. За время постельного режима в кишечнике начинаются спаечные процессы, а ЖКТ банально отвыкает от переваривания пищи, но исправно производит желчь и пищеварительные ферменты. Также всегда есть риск внутреннего кровотечения.
Основные осложнения после операций на кишечнике всегда связаны с нарушениями пищеварения. Они могут преследовать пациента ещё очень долго:
Нарушения стула (запоры, диарея);
Метеоризм и вздутие живота;
Кровянистые выделения из заднего прохода;
Тошнота и слабость;
Повышение температуры в первые дни после операции;
Начальный
Как правило, занимает первые трое суток. Уже упомянутый стол №0. В первый день запрещено есть вообще, позволяют лишь немного теплой воды. На вторые сутки пациенту тоже разрешена только вода, но ближе к вечеру можно немного куриного бульона. Затем позволены кисели, рисовый отвар. Солить еду категорически запрещается.
Восстановительный
Длится 4–14 суток, то есть около двух недель. Пациента по-прежнему кормят только жидкой или протертой пищей без малейшего намека на жир и с минимальным количеством соли. Это могут быть кисели, овощные супы-пюре, жидкие каши (преимущественно овсянка), куриный суп без овощей.
Designed by wayhomestudio/Freepik
Под конец срока мало-помалу в рацион вводят твердые продукты. Это могут быть нежирный суп с кусочками овощей и мясом, отварная куриная грудка (желательно разбитая на волокна), омлет и т.д. Основная цель этого этапа – постепенно нагружать кишечник.
Финальный
Может длиться с 14 суток до 4–5 месяцев. Диета достаточно строгая, но твердая пища разрешена. Не годятся только грубоволокнистые продукты и плоды с большим количеством клетчатки. Примеры: цельнозерновой хлеб с отрубями, сухари из ржаной муки, хурма, семена, орехи и т.д.
Как правильно питаться после удаления полипов кишечника
Итак, с примерным рационом мы разобрались. Теперь важно рассказать и о принципах питания:
Разбивать дневной рацион на 5–6 приемов пищи и питаться малыми порциями (завтрак, второй завтрак, обед, полдник, ужин). Нельзя допускать чувства голода и выработки ферментов на пустой желудок;
Порции в первой половине дня должны быть самыми большими, а ужин самым легким. Перед сном допускается ещё один небольшой перекус;
Заканчивать прием пищи нужно не позднее, чем за два часа до отхода ко сну;
Супы желательно готовить на втором бульоне или вообще овощных отварах;
Налегать на белок. В каждом приеме пищи должно быть не менее 100–150 граммов белковых продуктов – они очень важны для заживления кишечника. Исключение: люди старше 40 лет с нарушенным оттоком желчи;
Основным источником углеводов должны стать овощи, предварительно измельченные в пюре;
На финальном этапе диеты хлеб желательно есть вчерашний, чтобы избегать газообразования;
Следить за спелостью фруктов и ягод. Противопоказаны кислые плоды и ягоды с кожурой. Желательно вообще употреблять их в виде морсов или компотов;
Переходить к приему твердой пищи следует плавно и постепенно, вводя не более чем по одному продукту за раз. Если какой-то из них провоцирует неприятные симптомы – отказаться.
Примерное меню на день после операции по удалению полипов кишечника
Завтрак: одно вареное яйцо всмятку, стакан травяного настоя или слабо заваренного чая;
Второй завтрак: жидкая овсяная, гречневая или рисовая каша на воде, кусок куриной грудки, стакан кефира;
Обед: овощной суп, омлет на пару;
Полдник: ягодное или овощное желе, либо стакан молока;
Ужин: жидкое картофельное пюре на воде, отварная нежирная рыба (минтай, палтус), пара сухарей.
Сколько стоит удалить полипы в кишечнике
Несколько лет назад моя бабушка стала чувствовать тяжесть в животе и страдать от запоров.
Чтобы понять, в чем причина, проктолог назначил ей колоноскопию, в ходе которой обнаружил полипы. В этой статье расскажу о том, чем опасны полипы, как их искать и зачем удалять. А еще о том, сколько денег мы на это потратили.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что такое полипы и зачем их удалять
Бывает так, что слизистая оболочка органов начинает расти не по плану. На ней появляются аномальные наросты — полипы. Полипы могут появиться в носу и околоносовых пазухах, в желудке, мочевом и желчном пузырях, в полости матки, в толстой и тонкой кишке. В этой статье я расскажу именно о полипах толстой кишки.
Сами по себе полипы толстой кишки могут не доставлять никаких неудобств, и часто человек не подозревает, что у него есть полипы. Но опасность в том, что полипы могут переродиться в колоректальный рак. Степень риска заболеть раком зависит от нескольких факторов: типа полипа, его размеров и количества полипов в кишечнике.
Типы полипов. Ученые разделяют полипы по наличию или отсутствию у них «ножки» в месте прикрепления к органу, клеточному строению и причинам, по которой полипы появились. Основной критерий, который влияет на развитие рака, — аденоматозный ли полип. Аденоматозный полип — это доброкачественная опухоль, которая может стать злокачественной, поэтому такие полипы врачи рекомендуют удалять.
Размеры. Если диаметр полипов 2—3 см и больше, они могут вызвать непроходимость в кишке и боль, тогда их понадобится удалить вне зависимости от типа. За полипами меньшего диаметра просто наблюдают. Аденоматозные полипы проктологи советуют удалять уже при размере от 5 мм. Но часто врачи полностью срезают маленькие полипы во время колоноскопии — это минимизирует риски, что у пациента разовьется рак даже из маленького полипа.
Количество. Если полипов десятки или сотни, врач диагностирует полипоз кишечника. Обычно полипоз возникает из-за наследственных заболеваний, таких как семейный аденоматозный полипоз, синдром ювенильного полипоза или синдром Пейтца-Егерса. У пациентов с такими диагнозами риски развития рака повышаются.
Лечение полипоза, вызванного наследственными заболеваниями, часто не ограничивается удалением полипов. Некоторым пациентам удаляют часть кишечника, чтобы предраковые полипы перестали появляться.
Как обнаружить полипы
Полипы в толстой кишке обычно не вызывают никаких симптомов. Заподозрить их наличие можно с помощью анализа на скрытую кровь в кале или при пальпации прямой кишки у проктолога, а подтвердить — только во время колоноскопии. О том, как проходит колоноскопия, я расскажу ниже.
Эти обследования редко назначают без жалоб со стороны пациента. Чтобы вовремя обнаружить аденоматозные полипы и предотвратить колоректальный рак, врачи рекомендуют сдавать анализы и делать исследования в профилактических целях. Анализ кала на скрытую кровь рекомендуют сдавать минимум раз в три года всем старше 45 лет, колоноскопию — с того же возраста раз в десять лет. В России анализ на скрытую кровь входит в программу диспансеризации для мужчин и женщин.
Обследования на колоректальный рак — Американское онкологическое обществоPDF, 1,71 МБ
Беспокоиться раньше стоит, если полипоз или колоректальный рак есть у родственников. Тогда программу исследований врачи подберут индивидуально. Даже если вам всего 20, но у одного из ваших родителей диагностировали такие заболевания, обратитесь за консультацией к проктологу.
Во время колоноскопии по внешнему виду полипа не всегда можно определить, аденоматозный он или нет. Если у врача есть подозрения, что полип склонен переродиться в раковую опухоль, от него отщипывают фрагмент и отправляют на гистологическое исследование — анализ, который помогает определить, из каких клеток состоит полип и есть ли среди них раковые.
Как победить выгорание
Как проходит колоноскопия
Моя бабушка впервые попала на колоноскопию в 2016 году, когда ей было 68 лет. До этого никаких проблем с кишечником у нее не возникало, подозрений на плохую наследственность тоже не было. Ни у кого из родственников не было ни колоректального рака, ни обнаруженных полипов.
Бабушку беспокоила тяжесть в нижней части живота и запоры. С этими жалобами она обратилась к проктологу в поликлинике по месту жительства. Врач заподозрил геморрой и назначил колоноскопию, которая должна была прояснить причины неприятных ощущений. Да и просто по возрасту уже давно стоило ее сделать.
Колоноскопия длится 15—20 минут. Некоторым пациентам несложно потерпеть внутри себя зонд на протяжении этого времени, но другие чувствуют сильную боль. В таких случаях можно сделать колоноскопию с обезболиванием.
Местное обезболивание во время колоноскопии не применяют. Вместо этого используют седацию. Состояние человека во время седации похоже на сон: он сильно расслаблен и не замечает неприятные ощущения. В отличие от общего наркоза, во время седации организм сохраняет жизненно важные рефлексы, в то время как при общем наркозе пациенту помогают дышать специальные приборы.
Погрузить пациента в состояние седации может только врач-анестезиолог, а кабинет, где проводят процедуру, должен быть оборудован аппаратом для искусственной вентиляции легких, потому что во время седации может снизиться содержание кислорода в крови, упадет давление, появится сердечная аритмия. В тяжелых случаях может остановиться дыхание. Чтобы минимизировать риски, перед процедурой врачи просят пациентов сделать кардиограмму, сдать общий и биохимический анализы крови и проконсультироваться у терапевта. Если сердце, печень или почки не в порядке, в седации могут отказать.
Для самой колоноскопии противопоказаний практически нет. Помешать может только кишечная непроходимость, сквозное повреждение стенок кишечника или острый дивертикулит — выпячивание стенок кишечника, которое грозит кровотечением.
Проктолог в поликлинике дал бабушке направление в районную больницу, где колоноскопию делали по ОМС. Но провести исследование так и не удалось. От боли при введении эндоскопа бабушка потеряла сознание. Врачи развели руками: дескать, бесплатно мы можем сделать только без обезболивания.Тогда мы решили обеспечить бабушке максимально комфортные условия и обратиться в частную клинику вместо государственной больницы.
Перед колоноскопией с седацией бабушка прошла обследования в этой же частной клинике: повторно проконсультировалась у проктолога, сделала ЭКГ, сдала анализ крови и получила добро от терапевта. За все мы заплатили 14 090 Р : 7770 Р за колоноскопию с седацией и 6320 Р за обследования.
стоила колоноскопия с седацией в частной клинике
Через четыре года на повторной колоноскопии врач обнаружил уже два полипа по 6 мм в диаметре. Для гистологического исследования врач отщипнул от них по небольшому фрагменту, но сами полипы остались на месте.
Тогда мы решили обратиться в государственный научный центр колопроктологии — ГНЦК, чтобы прооперировать бабушку бесплатно. Врачи ГНЦК согласились провести операцию под седацией, но для этого бабушке надо было пройти обследование, а потом на неделю лечь в больницу.
Какие исследования нужны перед удалением полипов
Чтобы удалить полипы в больнице ГНЦК, бабушке назначили дополнительные обследования и консультацию терапевта. Обследования, которые мы делали в частной клинике, уже не подходили, нужны были более свежие результаты.
Колоноскопия и гастроскопия. Результаты колоноскопии из частной клиники врачей ГНЦК не устроили. Чтобы выдать бабушке направление на госпитализацию, они должны были посмотреть состояние ее кишечника на собственных аппаратах. Дополнительно врач захотел посмотреть состояние бабушкиного пищевода и желудка: полипы могли появиться и там.
В ГНЦК нам сказали, что сделать колоноскопию под седацией в этой больнице могут только пациенты с московскими медицинскими полисами.
Бабушка получала полис в Подмосковье, поэтому за колоноскопию и гастроскопию пришлось платить из своего кармана — 19 000 Р за процедуры с седацией. Оба этих исследования бабушке сделали за раз. Для этого потребовалась отдельная госпитализация на три дня.
После всех процедур я позвонила в страховую компанию и выяснила, что в центре колоноскопию с седацией можно было сделать бесплатно. Нужно было только взять направление в районной поликлинике, в котором врач укажет показания пациента именно к колоноскопии с седацией.
Анализы крови и мочи. Нужно было сдать общий и биохимический анализы крови, коагулограмму, анализы на сифилис, гепатиты B и С, общий анализ мочи. Все эти исследования можно было пройти бесплатно в поликлинике по месту жительства.
Тесты на ковид. За два дня до госпитализации бабушка должна была сделать ПЦР-тест в ГНЦК, а в день госпитализации — пройти компьютерную томографию в ГНЦК. Все это сделали бесплатно.
мы заплатили за предварительные исследования перед удалением полипов
Как удаляют полипы
Если диаметр полипа 1—2 см или он стелется по поверхности кишечника, а не возвышается над ней на «ножке», врачи проводят электрокоагуляцию — «запаивают» место среза. Это делают специальным инструментом, на который подается ток.
Если во время полипэктомии врачи срежут не только полип, но и один из слоев кишки, пациента будут наблюдать в стационаре еще несколько дней после процедуры и назначат специальную диету, пока толщина стенок кишки не восстановится. Обычно так происходит, если полип был большим, но окончательное решение принимает врач.
Бабушка провела в больнице неделю. Из-за других ее проблем со здоровьем врачи хотели убедиться, что восстановление после процедуры пройдет без осложнений. Ей запретили сразу возвращаться к привычному рациону. 14 дней после операции можно было только бульон, яйца, мясо, сыр, творог, сыр, сливочное масло, чай и отвар шиповника. С 14 дня разрешили добавить манную и овсяную кашу на воде, жидкое картофельное пюре и супы с макаронами. С 20 дня — обычное питание.
За само удаление полипов и анестезию во время этой процедуры мы ничего не платили: в государственной больнице полипэктомию под седацией провели по ОМС.
Сколько мы потратили на удаление полипов
Лечебное питание в послеоперационном периоде
Важнейшим фактором послеоперационной реабилитации больных, перенесших операции на органах пищеварения, является лечебное питание.
Диетотерапия направлена на удовлетворение пластических и энергетических потребностей организма больного. Правильное питание способствует снижению частоты осложнений и приводит к скорейшему выздоровлению. Важнейшей задачей диетотерапии как в условиях стационарного, так и амбулаторного этапов реабилитации считают преодоление белкового, витаминного, минерального и энергетического дефицитов, которые развиваются у большинства больных в связи с операционной травмой, лихорадкой и недостаточным питанием после операции.
Оперативное вмешательство, независимо от вида хирургического воздействия и сопровождающей его анестезии, вызывает мощные метаболические сдвиги в организме. На организм пациента влияют как специфические факторы хирургической травмы (крово- и плазмопотеря, гипоксия, токсемия, нарушения функций поврежденных органов), так неспецифические факторы, такие как болевые импульсы, возбуждение адренергической и гипофизарно-надпочечниковой систем.
Хирургический стресс характеризуется резким усилением процессов катаболизма, выраженными нарушениями метаболизма, особенно белкового и энергетического. Основными причинами этих нарушений являются катаболическое действие адренокортикотропного гормона и глюкокортикоидов, адреналина и вазопрессина, повышенный протеолиз в тканях, потери белка с отделяемым из операционной раны и увеличение энерготрат с утилизацией собственных белков. При этом не только усиливается катаболизм, но и угнетается синтез белков. Разрушение гликогена в печени и мышцах (легкодоступный, но небольшой по объему источник энергии), триглицеридов в жировой ткани считается частью раннего нейроэндокринного ответа на хирургическую травму. Резервы углеводов в организме ограничены, и поэтому в энергетический обмен активно вовлекаются тканевые белки, в первую очередь белки скелетных мышц.
Длительность и выраженность катаболической фазы стресса при тяжелых и обширных хирургических вмешательствах (резекция и пластика пищевода, желудка, гастрэктомия) препятствуют в ранний послеоперационный период реализации фазы долговременной адаптации.
У больных, перенесших оперативные вмешательства, в ближайшем послеоперационном периоде резко повышен энергетический обмен, в основном за счет неадекватного увеличения фактического основного обмена. При этом нередко энергетический дефицит достигает таких величин, что даже при потреблении обычного пищевого рациона (2500–3000 ккал/сут) больные все равно оказываются в условиях выраженной белково-энергетической недостаточности. При этом происходит переход на полное или частичное эндогенное питание, что приводит к быстрому (иногда катастрофическому) истощению резервов углеводов и жиров, а также значительной потере белков. Эти явления значительно ухудшают течение процессов регенерации, затягивают течение послеоперационного раневого процесса. Возникают предпосылки развития послеоперационных осложнений, в том числе пострезекционной дистрофии, спаечной болезни, эрозивно-язвенных осложнений, метаболических расстройств, вплоть до развития сепсиса.
Осложнения, наблюдаемые после операций на пищеварительном тракте (представленно по: J. C. Melchior, 2003):
Осложнения, связанные с поздним началом энтерального питания, приводящие к гастростазу, вздутиям живота, недостаточностью швов анастомозов.
Инфекционные осложнения, вызванные снижением иммунной и неспецифической защиты, обусловленные отсутствием питания, такие как нагноения послеоперационной раны, застойная пневмония, перитонит и сепсис.
Лечебное питание после операций на пищеводе
Диетотерапия – важная часть всего комплекса послеоперационной реабилитации больных, перенесших операции на пищеводе.
В ранние сроки после проведения оперативного лечения больному проводят восстановительное лечение в хирургическом стационаре, а затем в гастроэнтерологическом отделении, куда больной переходит на долечивание. На амбулаторное лечение больного переводят, как правило, через 1,5-2 месяца после операции.
Диетическое питание в первые месяцы после операции на пищеводе осуществляется по принципам проведения парентерального и энтерального искусственного питания.
Лечебное питание после операций на желудке и двеннадцатиперстной кишке
Больным, перенесшим оперативные вмешательства на желудке, в течение всей жизни рекомендуется соблюдать дробное питание (4–5 раз в день), ограничивать продукты и блюда, наиболее часто вызывающие демпинг-синдром (сладкие напитки, сладкие молочные каши, очень горячие и очень холодные блюда), принимать пищу не спеша, тщательно пережевывая ее.
Лечебное питание при постгастрорезекционных синдромах
Среди неблагоприятных последствий операций на желудке выделяют следующие патологические состояния:
Синдром приводящей петли.
Пептическая язва анастомоза.
Гастрит культи желудка.
Питание при демпинг-синдроме
Демпинг-синдром – это наиболее частое осложнение, возникающее в различные сроки после резекции желудка по поводу язвенной болезни.
Основными признаками этого заболевания являются: чувство жара, сердцебиение, одышка, потливость, слабость, головокружение, сухость во рту, тошнота, рвота, «дурнота», боли в животе, вздутие его, понос, сонливость, усталость, непреодолимое желание лечь, обморочное состояние. Все эти явления появляются чаще всего после еды, особенно после приема сладкой, горячей, молочной пищи. В лежачем положении эти явления ослабевают.
Возникновение демпинг-синдрома связано с быстрым переходом (сбросом) недостаточно переваренной пищи из культи желудка непосредственно в тонкую кишку, минуя двенадцатиперстную кишку, удаленную в процессе операции. Стремительный пассаж химуса по тонкой кишке провоцирует нарушения гуморальной регуляции за счет изменения внутрисекреторной функции поджелудочной железы. В результате возникают патологические проявления демпинг-синдрома.
Выделяют три степени тяжести демпинг-синдрома.
Легкая степень тяжести. Характеризуется тем, что приступы возникают только после обильного приема пищи или пищи, богатой простыми углеводами. Приступ сопровождается легкими вазомоторными и кишечными симптомами, которые быстро проходят в положении больного лежа. Трудоспособность у этих больных сохраняется.
Средняя степень тяжести демпинг-синдрома. Проявляется выраженными вазомоторными нарушениями и кишечными симптомами, возникающими ежедневно. Больной вынужден принимать горизонтальное положение, которое улучшает его самочувствие. Общая работоспособность больного снижена.
Тяжелая форма демпинг-синдрома. Проявляется ярко выраженными приступами почти после каждого приема пищи, иногда с обморочным состоянием, что приковывает больного к постели на 1–2 часа. Трудоспособность больных резко снижается или полностью утрачена.
Ведущим методом лечения демпинг-синдрома является правильно построенный диетический режим.
Общие рекомендации по питанию при демпинг-синдроме
Частое дробное питание небольшими порциями (5-7 раз в день). Принимать пищу следует медленно. Пища должна быть медленно и тщательно пережевана.
Ограничение продуктов и блюд, наиболее часто вызывающих демпинг-синдром: сладостей (сахар, мед, варенье), очень горячих или очень холодных блюд, жидких сладких молочных каш и др.
Прием жидкости производить отдельно от остальных блюд, т.е. чай, молоко, 3-е блюдо в обед и кефир вечером следует употреблять через 20-30 минут после основного приема пищи. Количество жидкости за один прием не должно быть обильным (не более 1 стакан).
Пища и напитки должны быть теплыми.
После еды пациент должен принять лежачее положение на 20–30 мин., особенно после обеда.
Пища должна содержать достаточное количество пектина (овощи и фрукты).
Этапность диетотерапии при демпинг-синдроме
При этом в питании резко ограничивают продукты и блюда, содержащие простые (быстро всасывающиеся) углеводы – сладкие жидкие молочные каши, особенно манную, рисовую, сладкое молоко, сладкий чай. Больным противопоказаны холодные и очень горячие блюда. Рекомендуется раздельный прием жидкой и плотной части пищевого рациона, причем жидкость следует употреблять через 30 мин после приема твердой пищи, а во время обеда сначала надо съедать второе блюдо, а затем первое.
При осложнении демпинг-синдрома панкреатитом или при подозрении на пептическую язву культи желудка, анастомоза или тощей кишки рекомендуется диета № 1 с добавлением в 17 часов белкового блюда. При отсутствии осложнений и при хорошем самочувствии больного диету можно постепенно расширять, соблюдая основные ее принципы, и постепенно переходить на обычный пищевой рацион.
Питание при синдроме приводящей петли
В основе патогенеза синдрома приводящей петли лежит нарушение эвакуации содержимого из приводящей петли вследствие ее перегибов, образования спаек, нарушения моторной функции из-за изменения нормальных анатомических взаимоотношений.
Синдром приводящей петли обычно развивается в течение первого года после операции. Он проявляется сильными болями в эпигастрии и правом подреберье, рвотой желчью после еды. В промежутках между приемами пищи больные испытывают чувство тяжести в верхней части живота в результате заброса кишечного содержимого обратно в желудок, накоплением жидкости и пищи в приводящей петле и в культе желудка.
Тактика восстановительного лечения и диетического питания при синдроме приводящей петли такая же, как и при демпинг-синдроме.
Питание при астеническом синдроме
Астенический синдром является поздним послеоперационным осложнением резекции желудка.
Частота его появления находится в прямой зависимости от уровня резекции желудка. Большое значение в патогенезе этого состояния имеет нарушение секреторной и моторной функций культи резецированного желудка, изменение секреции желчи и панкреатического сока. В патогенезе определенное значение имеет быстрый пассаж по тощей кишке, нарушение всасывания железа и витаминов.
Для больных характерны быстрая утомляемость, общее недомогание, похудание, признаки гиповитаминоза, склонность к гипотонии и обморочным состояниям, нервно-психические нарушения. Общая слабость усиливается чаще всего после еды, особенно богатой углеводами. Наблюдаются различные диспептические явления: пониженный аппетит, отрыжка, срыгивание горькой жидкостью, ощущение тяжести в подложечной области. Характерным симптомом является расстройство кишечной деятельности, выражающееся в появлении (особенно после молочной и жирной пищи) громких кишечных шумов и поноса.
Питание при пептических язвах анастомоза и гастрите культи желудка
В механизмах развития пептических язв анастомоза и гастрита культи желудка первостепенное значение придается агрессивному действию желудочного сока и развитию хеликобактерной инфекции. Кроме того, имеет значение забрасывание дуоденального и кишечного содержимого в желудок, слабая перистальтическая функция культи желудка и быстрое опорожнение ее после еды.
Клиника пептической язвы анастомоза сходна с проявлениями язвенной болезни, но симптомы заболевания обычно более интенсивны, периоды обострения более длительны, чем при язве, по поводу которой была произведена операция. Характерны снижение аппетита, потеря массы тела.
Лечебное питание после операций на кишечнике
Правильная диетотерапия после операций на кишечнике способствует снижению частоты осложнений и более быстрому выздоровлению больного.
Традиционные подходы к лечебному питанию больных, перенесших операции на тонкой и толстой кишке, основанные только на принципах сбалансированного питания не приводят к восстановлению всего объема физиологических функций. Целесообразно подходить к реабилитации больных после резекции кишечника, с позиций теории адекватного питания, сформулированной академиком А. М. Уголевым. Необходимо обеспечивать не только элементное восстановление содержания нутриентов в организме, но и максимально восстановить полостное и мембранное пищеварение, всасывание в кишечнике, а также восстановить нормальный микробиоценез. Только при соблюдении этих условий возможна нормализация работы всего пищеварительного тракта.
Принципы питания больных, перенесших операции на кишечнике
Лечебное питание должно обеспечить щажение кишечника, а также других отделов желудочно-кишечного тракта.
Лечебное питание должно способствовать нормализации обмена веществ и восстановлению организма.
Лечебное питание должно повысить сопротивляемость организма при явлениях воспаления и интоксикации.
Лечебное питание должно способствовать заживлению операционной раны.
При отсутствии осложнений желателен более ранний перевод больных на физиологически полноценное питание с широким продуктовым набором.
Этапность диетотерапии после операций на кишечнике
В непосредственно послеоперационном периоде необходимо наладить парентеральное питание больного. В первую очередь это касается введения энергетических субстратов. Объем и состав парентерального питания определяют индивидуально в зависимости от потребности больного.
Стабилизация состояния больного и контролируемая диарея служат показаниями к переходу на питание с использованием желудочно-кишечного тракта. Обычно это происходит через 3–4 дня после операции. В то же время при обширных резекциях тонкой кишки некоторые специалисты рекомендуют начинать энтеральное питание через 2–4 недели после операции. В большинстве клинических случаев назначают стандартные смеси для энтерального питания, однако при резекциях тонкой кишки целесообразно применение деполимеризированных нутриентов (полуэлементных диет). Комбинированное парентерально-энтеральное питание в комплексной реабилитации больных после оперативных вмешательств на кишечнике позволяет сократить сроки и повысить эффективность восстановительного лечения, значительно снизить частоту осложнений и неблагоприятных исходов послеоперационного процесса.
При положительной динамике состояния больного рекомендован переход на естественное питание. Однако, следует помнить, что необоснованно ранний перевод больных на естественное питание после операций на кишечнике существенно ухудшает течение восстановительного периода, стимулирует развитие синдрома энтеральной недостаточности, нарушает естественные механизмы полостного и мембранного пищеварения.
Через 3–4 недели после выписки больного из стационара требуется постепенный переход на непротертый вариант диеты № 1. Постепенность перехода с одного варианта диеты на другой предполагает каждодневное сокращение количества протертых блюд. Хорошая переносимость вводимых блюд является свидетельством нормализации секреторной и моторно-эвакуаторной функций системы пищеварения и позволяет продолжить расширение диеты.
При плохой переносимости молока больными после операций на кишечнике следует надолго (иногда навсегда) исключить потребление молока. Лактозные перегрузки при наличии ферментатной недостаточности способны усугубить секреторные расстройства кишечника. Таким образом, при развитии послеоперационной лактозной недостаточности в диете больных следует максимально и надолго ограничить цельное молоко. К потреблению молочнокислых продуктов это относится в меньшей степени. Замена молочных продуктов может быть с успехом проведена за счет соевых продуктов. Соевые белки являются очень важным источником дополнительного обеспечения организма высокопластичным белком.
Питание при синдроме короткой кишки
Состояние, которое развивается после резекции тонкой кишки и характеризуется диареей, стеатореей, мальабсорбцией нутриентов, принято называть синдромом короткой (или укороченной) кишки.
При удалении менее 50% тонкой кишки синдроме короткой кишки протекает субклинически, но больший объем резекции приводит к нарастающей диарее, стеаторее, дефициту железа и фолиевой кислоты.
У больных с благоприятным течением послеоперационного периода при достаточно быстром восстановлении функций кишечника следует осуществлять постепенный, но обоснованно быстрый переход на полное естественное питание. Однако, то после осуществления обширных резекций кишечника переход от полного парентерального к естественному питанию должен проходить достаточно длительный этап частичного парентерального питания, растянутый подчас на несколько месяцев. Длительность переходного периода определяется сугубо индивидуально. В ряде случаев при обширных резекциях тонкой кишки пациент должен пожизненно получать полное или частичное парентеральное питание.
Введение новых продуктов в рационы лечебного питания должно строго зависеть от индивидуальной переносимости больных. Белково-энергетический дефицит рассматриваемых диет по отношению к физиологическим потребностям организма должен покрываться парентеральными средствами питания. Последовательность применения стандартных диет приведены выше.
После перехода на полное естественное питание больным с короткой кишкой рекомендуется диета с повышенным содержанием белка, углеводов и умеренным количеством жира. Диета должна быть дополнена триглицеридами со средней длиной углеродной цепи, поливитаминами в жидких формах, витамином В12 (внутримышечно 1 мг каждые 2–4 нед), фолиевой кислоты (внутримышечно по 15 мг в неделю), витамином К (внутримышечно по 10 мг в неделю), препаратами железа (парентерально, а затем и перорально).
Необходим динамический лабораторный контроль уровня оксалатов в моче. При появлении первых признаков гипероксалурии необходимо ограничить прием продуктов, содержащих повышенное количество оксалатов (щавель, шпинат, петрушка, картофель, шоколад).
Через 1-2 года после операции могут наблюдаться различные клинические варианты течения заболевания. В зависимости от состояния пациента и назначается лечебное питание.
Возможны следующие индивидуальные сценарии диетотерапии больных:
Естественное нормальное или близкое к нормальному питание.
Естественное питание с использованием индивидуально подобранных специализированных продуктов, содержащих деполимеризированные (короткоуепочечные) нутриенты (белки, жиры и углеводы).
Естественное питание с частичной парентеральной поддержкой.
Полное парентеральное питание.
Лечебное питание после операций на печени
В непосредственно послеоперационном периоде необходимо наладить парентеральное питание больного. В первую очередь это касается введения энергетических субстратов. Объем и состав парентерального питания определяют индивидуально в зависимости от потребности больного. Рекомендуемая в настоящее время продолжительность полного сбалансированного (по белкам, жирам, углеводам) парентерального питания зависит от объема и сложности проведенной операции на печени и составляет в среднем 3–5 дней.
Переход к естественному питанию должен проходить этап комбинированного (парентерально-энтерального) питания продолжительностью не менее 4–5 дней. Это связано с тем, что в результате операционной травмы печени происходит значительное угнетение функции тонкой кишки, восстановление которой занимает не менее 7–10 дней после операции. Зондовое введение элементных питательных смесей в пищеварительную систему в постепенно возрастающих количествах обеспечит у больных после операций на печени адаптацию желудочно-кишечного тракта к усиливающимся пищевым нагрузкам. Сочетание энтерального питания с парентеральным направлено на предотвращение метаболического голода.
Лечебное питание после операций на желчевыводящих путях
Общие правила питания для больных после операций на желчевыводящих путях
Частое, дробное питание. Прием пищи каждые 3,5–4 ч.
Ограничение продуктов, богатых холестерином.
Равномерное распределение жиров на все приемы пищи и перемешивание их с пищей, что способствует лучшему усвоению жиров, профилактике боли и диспепсических явлений.
После операций на желчных путях ухудшается переносимость очень многих продуктов, что требует минимизации их употребления. Особенно плохо больные переносят овощи, богатых эфирными маслами (редьку, редис, зеленый лук), острые блюда (перец, маринады, майонез, консервы). Также больные, перенесшие операцию на желчных путях, часто плохо воспринимают молоко, мороженое, шоколад, какао.
Лечебное питание больных, перенесших холецистэктомию
Через 24 часа после операции – минеральная вода без газа или отвар шиповника без сахара (маленькими глотками, не более 1 литра в сутки).
Через 36–48 часов – минеральная вода без газа, несладкий кисель из сухофруктов, несладкий некрепкий чай, нежирный кефир в объеме 1–1,5 л в течение суток (по 100–150 мл на один прием через каждые три часа).
В дальнейшем осуществляется переход на непротертый вариант диеты № 5а. Соблюдать эту диету рекомендовано в течение 1,5–2 месяцев после холецистэктомии и других видов хирургического лечения заболеваний билиарной системы.
Однако не все больные хорошо переносят диету № 5а: возникают транзиторные поносы, вздутие живота, метеоризм и появление связанных с этим болей в пилородуоденальной зоне и правом подреберье. Для этих случаев разработана диета № 5щ (щадящая), эта диета также назначается на 1–1,5 месяца после операции на желчных путях. Однако диета № 5щ (щадящая) не показана больным с пониженной массой тела из-за низкой ее энергоемкости, к тому же полное исключение растительного масла на фоне резкого ограничения жиров может способствовать формированию холестатического синдрома.
Несоблюдение принципа химического и механического щажения пищеварительной системы в 1,5–2 месяца восстановительного лечения после холецистэктомии способно привести к формированию хронического течения энтеральной недостаточности как одной из форм постхолецистэктомического синдрома.
Лечебное питание при постхолецистэктомическом синдроме
У 20–40% больных после проведения холецистэктомии развивается постхолецистэктомический синдромом. Данный синдром может быть обусловлен самыми разнообразными заболеваниями: камнями в желчных протоках, спазмом или стриктурой сфинктера Одди, гастритом, дуоденитом, язвенной болезнью, панкреатитом, дисбактериозом кишечника. Необходимо уточнить причину постхолецистэктомического синдрома, после чего назначать медикаментозное и диетическое лечение.
При постхолецистэктомическом синдроме используются следующие диеты:
При возникновении после холецитэктомии застоя желчи, гипомоторной дискинезии используют диету № 5 л/ж (липотропно-жировую).
Лечебное питание после операций на поджелудочной железе
Лечебное питание больных, перенесших операции на поджелудочной железе, независимо от характера заболевания, должно складываться из двух этапов: искусственное питание (парентеральное, зондовое, смешанное) и естественное питание.
На исход оперативного вмешательства положительно влияют длительность искусственного питания больного, адекватный компонентный состав и энергетическая ценность нутриционного обеспечения.
Этапность диетотерапии после операций на поджелудочной железе
Первый этап – полное парентеральное питание. Продолжительность полного парентерального питания больных, перенесших тяжелые хирургические вмешательства на поджелудочной железе, должна быть не менее 10–12 дней при условии полной белково-энергетической обеспеченности рациона нутриционной поддержки. Это позволяет свести до минимума послеоперационные осложнения. При менее тяжелых оперативных вмешательствах переход от парентерального к естественному питанию может состояться не ранее 5–7-го дня.
Второй этап – частичное парентеральное питание. Применяется в период перехода к естественному питанию. Сочетание постепенно нарастающего объема естественного питания с постепенно редуцирующимся парентеральным питанием – основное требование к лечебному питанию в условиях послеоперационной реабилитации. Это позволяет сохранить на должном физиологическом уровне белково-энергетическое обеспечение организма в данный период реабилитации и одновременно осуществлять плавно возрастающую пищевую нагрузку за счет механически, химически и термически щадящей гипокалорийной диеты.
Третий этап – естественное питание. Необходимо максимально медленно увеличивать пищевую нагрузку больным после операций на поджелудочной железе. Решение вопросов о расширении пищевого рациона, перехода с одной диеты на другую, требует тщательной оценки показателей состояния организма и особенностей течения заболевания.
Вначале больным после операций на поджелудочной железе назначается диета № 0а на срок 5–7 дней, а не на 2–3 дня, как при операциях на других органах.
На смену диеты № 0а назначают диету № 1а на срок 5–7 дней, также восполняя белково-энергетический дефицит средствами парентерального питания.
В дальнейшем рекомендуется переход на диету № 1б на срок 5–7 дней.
Статья добавлена 27 января 2016 г.